TJOD
İstanbul Şubesi



Değerli Meslektaşlarımız,
TJOD
İstanbul
Bülteninin
Eylül
2018
sayısı
ile
yeniden
birlikteyiz,
hepinize
merhaba,
2018-2019
dönemi
verimli,
üretken
ve
keyifli
bir
dönem
olmasını
diliyoruz.
Editör
sevgili
Barış
Ata
’nın
güzel
bir
editoryal
yazısı,
editör
yardımcısı
Engin
Oral
’ın
katkıları
ve
editoryal
üyelerimiz
Engin
Türkgeldi
,
Nadiye
Dugan,
Cenk
Yaşa,
Berna
Aslan
Çetin,
Hakan
Erenel,
Engin
Çelik,
Cihan Kaya
’nın değerli yazıları ile dolu dolu bir bülten bulacaksınız.
Hocalarımızın
deneyimlerini
ve
düşüncelerini
bizler
ile
paylaşması
için
söyleşi yazılarımız bu kez Atıl Yüksel hocamız ile devam etmektedir, katkıları için teşekkür ederiz.
Daha
önce
de
belirtildiği
üzere
katkı
yapmak
isteyen
veya
meslektaşlarımız
için
yararlı
olacağını
düşündüğünüz
bir
makale,
derleme
veya
ilgli
bir
yazı
olması
durumunda
editör
veya
editoryal
üyelerimize iletmenizi rica ediyoruz.
TJOD
İstanbul
2018-2019
döneminin
ilk
toplantısı
16
Eylül
2018
Pazar
günü
Hilton
İstanbul
Bosphorus
’da
“
Ürojinekoloji’de
Yenilikler-2018
”
toplantısı
ile
başlayacaktır.
Tüm
toplantı
programını
aşağıda
ve
web
sayfamızda
(http://www.tjodistanbul.org)
bulmanız
mümkündür,
katılmanızı
ve
katkı
vermenizi bekliyoruz.
TJOD
İstanbul
bülteninin
hazırlanma
sürecinde
emegi
geçen
editorial
üyelerin
tümüne
yönetim
kurulu
adına teşekkür ederiz.
Hepinize sevgi ve saygılar
Eylül 2018
Dr. Ahmet GÜL
TJOD İstanbul Başkanı

TJODist
Bülteni
Eylül 2018





TJOD
İstanbul Şubesi



Sayın meslektaşlarım,
Yaz
tatili
geride
kaldı
ve
yeni
çalışma
yılımız
başlıyor.
Etrafımızda
olan
ve
hepimizi
etkileyen
bir
çok
olayı
dışarıda
bırakarak
işimize
dönüp
elimizden
gelenin
en
iyisini
yapmaya
çalışmaya
devam
ediyoruz.
Hepimize
üretken
ve
mutlu bir çalışma yılı diliyorum.
Bu
ayki
bültende,
Engin
Türkgeldi
geçen
bülten
ilk
bölümünü
yayınladığımız
ESHRE
Polikistik
over
sendromu
rehberinin
ikinci
kısmını
hazırladı.
Nadiye
Dugan
ise
hepimizin
günlük
pratiğinde
sürekli
gereken
bir
konu
olan
j
inekolojik
cerrahide
infeksiyon
profilaksisi
i
le
ilgili
yeni
ACOG
rehberini
hazırladı.
İnfeksiyon
konusunda
prensipler
aynı
olmakla
beraber
etkenlerin
lokal
olarak
farklılık
gösterdiğini
unutmamak
ve
komplike
durumlarda hastanenizdeki enfeksiyon hastalıkları departmanına danışmak mantıklıdır.
Cenk
Yaşa
bu
ay
aşırı
aktif
mesanede
pelvik
taban
kas
egzersizlerinin
etkinliğini
değerlendiren
bir
derleme
hazırladı.
Başarı
şansı
varsa
konservatif
girişimlerin
öncelikle
tercih
edilmesi
gerektiğini
gösteren
güzel
bir
örnek
sayılabilir
bu
makale.
Obstetride
iki
makalemiz
var,
Berna
Aslan
Çetin
geç
preterm
erken
membran
rüptüründe
hemen
doğum
ile
beklemeyi
karşılaştıran
bir
meta-analizi
hazırladı.
Burada
karar
verirken infeksiyon riski ve fetal iylik halini dikkatle takip etmenin önemini söylemeye gerek yok sanırım.
Hakan
Erenel’in
hazırladığı
obstetrik
makalemizde
serebroplasental
oranın
olumsuz
obstetrik
sonuçları
öngörmedeki
rolü
ve
klinik
uygulamayı
yönlendirmekteki
yeri
tartışılıyor.
Bu
makalede
kullanılan
bir
kavram
olan
l
ikelihood
ratio
hakkında
kısa
bir
açıklama
yapmak
istiyorum.
Tanısal
testlerin
doğru
seçimi
ve
yorumlanması,
sadece
bir
hastalığı
olanları
tespit
edip
gereken
bakımı
sağlamanın
ötesinde,
aslında
bir
hastalığı
olmayan
insanlara
fazla
tanı
koyup
(over
diagnosis)
onları
gereksiz
girişimlerin
risklerine
maruz
bırakamak
için
de
önemli.
Bir
tansıal
testin
perforamnsını
değerlendirmekte
en
faydalı
ölçütlerden
birisi
likelihood
ratiodur.
Pozitif
likelihood
ratio
(LR)
bir
test
sonucunun
aranılan
hastalığa
sahip
bir
insanda
gözlenme
olasılığının,
aranan
hastalığın
olmadığı
bir
insanda
gözlenme
olasılığına
oranıdır.
Yani,
Hakan’ın
tercüme
ettiği
meta-analizde
sayılan
olumsuz
obstetrik
sonuçlara
varacak
ileri
term
bir
gebelikte
serebroplasental
oranın
(SPO)
10.
persantil
altında
ölçülmesi
(pozitif
test
bulgusu),
olasılığının
bu
şekilde
sonuçlanmayacak
bir
gebelikte
10.
persantil
altında
ölçülmesi
olasılığına
oranını
ifade
etmektedir.
LR
bir
tanısal
testin
ne
kadar
iyi
olduğunu
ve
uygun
tanısal
test(ler)in
ve/veya
testlerin
sıralamasını
belirlemekte
kullanılır.
LR’nun
sensitivite
ve
spesifiteye
avantajı
taranan
hastalığın
taranan
toplumdaki
prevalansından
etkilenmemesidir.
Belirti/bulgu
veya
test
sonucunun
farklı
düzeyleri
için
LR
hesaplanabilir
ve
birden
fazla
tanısal
testin
sonuçlarını
kombine
ederek
taranan
hastalık
için
post-test
probability
(test
sonrası
olasılık)
hesaplamakta
kullanılabilir.
Örneğin,
yine
Hakan’ın
tercüme
ettiği
makalede
bahsedilen
fetal
gelişim
kısıtlılığı
şüphesi
olan
gebeliklerde
perinatal
ölüm
için
SPO
düşüklüğünün
pozitif
LR’si
3.9
olarak
verilmiştir.
Test
yapmadan
önce,
yani
SPO
bakmadan
önce
perinatal
ölüm
olasılığını
%0.5
tahmin
ediyorsanız,
test
öncesi
odds
oranı
1:200’dür,
ve
düşük
SPO
için
de
pozitif
LR
3.9 olduğunda, SPO 10.persantil altında ölçülen bir fetus için test sonrası odds oranı şöyle hesaplanabilir;
Post-test odds = pre-test odds X LR = 0.005X3.9 = 0.02
Post-test olasılık = post test odds / (post test odds + 1)
= 0.02 / (0.02 + 1) = 0.20 = %20



TJODist
Bülteni




TJOD
İstanbul Şubesi



Bu
örnekte
zaten
FGK
olan
bir
gebelikte
SPO
düşüklüğünün
perinatal
mortalite
olasığını
hesaplamakta
nasıl
kullanıldığını
görüyoruz.
Ama
testlerin
kullanım
amaçları
değişik
olabilir,
yani
bir
hastalığın
varlığın
tespit
etmek
kadar
bazen
de
hastalığın
olmadığından
emin
olmak
önemlidir.
O
noktada
da
negatif
likelihood
ratio
önemli
olacaktır.
Bunların
hepsini
örneklerle
özetlemek
editoryalin
sınırlarını
aşacaktır.
Mutlaka
öğrenmek
gereken
bu
konuda
daha
detaylı
bilgi
sahibi
olmak
isteyenler
için
seçtiğim
iki
videonun
linkini
paylaşıyorum:
birincisi
Kanıta
Dayalı
Tıp
Kavramının
beşiği
olan
McMaster
Üniversitesindeki
bir
workshoptan:
https://www.youtube.com/watch?v=lEHn64npeig
diğeri
ise
University of Alabama’dan
https://www.youtube.com/watch?v=TzPvCSFZUSQ
Engin
Çelik’in
özetlediği
onkoloji
makalemiz
obstetri
ile
kesişiyor
ve
HPV
vertikal
geçişinin
sezaryan
ve vaginal doğum ile fark edip etmediğini
irdeliyor. Sonucunu ilginç bulabilirsiniz.
Son
makalemiz
ise
aramıza
yeni
katılan
Cihan
Kaya
’dan,
üreme
çağındaki
kadınlarda
asemptoamitk
submukoz
myomların
yönetimi
ile
ilgili
bir
konsensüs
bildirisi.
Bu
makalede
bildirlenlere
ek
olarak,
kavite
distorsiyonu
yapmayan
intramural
myomların
da
IVF
versine
bakıldığında
gebelik
oranlarını
yaklaşık
göreceli
%40
azalttığı
gözlenmektedir.
Fakat
myomektominin
bu
sorunu
düzelttiğine
dair veri olmadığından tüm intramural myomlara fertilite artırmak için cerrahi önermek doğru değildir.
Bu
sayımızda
Perinataloji
Biliminin
ülkemizdeki
öncülerinden
değerli
büyüğümüz
Prof.
Dr.
Atıl
Yüksel
ile
yapılan
röportaj
da
genç
yaşlı
demeden
hepimizin
alacağı
mesajlar
bulacaksınız.
Değerli
zamanı
ve
emeği için hocamıza teşekkür ederiz.
Gelecek bültende görüşmek üzere.
Saygılarımla.
Dr. Barış Ata
Kadın Hastalıkları ve Doğum Anabilim Dalı
Koç Üniversitesi Tıp Fakültesi


TJODist
Bülteni


TJOD
İstanbul Şubesi





TJODist
Bülteni

Bülten Kurulu (Soyadı Sırası)
Editörler
Dr. Barış Ata
Dr. Engin Oral
Editöryal Kurul Üyeleri
Dr. Berna Aslan
Dr. Engin Çelik
Dr. Nadiye Dugan
Dr. Hakan Erenel
Dr. Cihan Kaya
Dr. Engin Türkgeldi
Dr. Cenk Yaşa

TJOD İstanbul Yönetim Kurulu
Dr. Ahmet Gül
(Başkan)
Dr. Recep Has
(2. Başkan)
Dr. Funda Güngör Uğurlucan
(Sekreter)
Dr. Veli Mihmanlı
(Sayman)
Üyeler (Soyadı Sırası)
Dr. Halil Aslan
Dr. Barış Ata
Dr. Burcu Özmen Demirkaya
Dr. Albert Kazado
Dr. Engin Oral
Dr. Abdullah Tüten
Dr. Gökhan Yıldırım

TJOD
İstanbul Şubesi
Prof. Dr. Atıl Yüksel
•
14.11.1953 tarihinde İstanbul'da doğdu.
•
Evli ve iki çocuk babası.
•
Tıp Öğretimi: İ.Ü. İstanbul Tıp Fakültesi (1970-1976),
•
Uzmanlık
eğitimi:
İ.Ü.
İstanbul
Tıp
Fakültesi
Kadın
Hastalıkları
ve
Doğum A.D. (1978-1982),
•
Ekim-1989’da doçent, Nisan-1995’da profesör oldu.
•
Ekim-1989
dan
itibaren
İ.Ü.
İstanbul
Tıp
Fakültesi
Kadın
Hastalıkları
ve
Doğum
Anabilim
Dalı,
Perinatoloji
Bilim
Dalında
öğretim
üyesi
olarak
çalışmaktadır.
Aralıklı
olarak
bu
Bilim
Dalının
başkanlığı
görevini
sürdürdü.
Ocak
2017
tarihinden
itibaren aynı Anabilim Dalı'nın başkanlığı görevini sürdürmektedir.
•
Türkiye
Maternal
Fetal
Tıp
ve
Perinatoloji
Derneğinin
ve
Türk
Jinekoloji
ve
Obstetrik
Derneği İstanbul Şubesinin birer dönem başkanlığını yapmıştır.
Kadın Hastalıkları ve Doğum alanında meslek yaşamınız boyunca hangi önemli gelişmeleri izlediniz?
Kadın Hastalıkları ve Doğum alanında bilgi birikimi son 50 yılda inanılmaz boyutlara ulaşmıştır.
Gelişen,
olgunlaşan
ve
klinik
kullanıma
giren
bilgiyi
transfer
etmek
ve
özümlemek
çok
titiz
bir
çalışmayı
gerektirmiş
olup,
ülkemiz
Kadın
Hastalıkları
ve
Doğum
camiası
bu
çalışmayı
başarıyla
gerçekleştirmiştir
ve
halen
de
sürdürmektedir.
Bu
sürecin
bir
diğer
önemli
özelliği
ise
bilgiye
ulaşmanın
çok
kolaylaşması
olmuştur.
Güncel
yazılı
ve
görsel
kaynaklara
hızla
ve
çok
düşük
maliyetlerle
ulaşılabilmesi,
1985
sonrasında
dönemde
uluslararası
kongrelere
gitmenin
sorun
olmaktan
çıkması,
ulusal
kongre
ve
kursların
çok
yoğun
bir
şekilde
yapılıyor
olması
çok
önemli
değişimler
olmuştur.
Çok
sayıda
meslektaşımız
yurtdışına
kısa
ya
da
uzun
süreli
gitmiş,
bilgi
ve
beceri
edilmiştir.
Bilgi
aktarılmış,
tartışılmış,
özümlenmiş
ve
klinik
uygulamaya
sokulmuştur.
Dahası yeni bilgi oluşturma sürecine girilmiştir.
Kendi
adıma
böylesi
bir
dönemde
ülkemizin
en
iyi
kliniklerinden
birinde
çalışmaktan
çok
keyif
aldım.
Fetal
tıp
alanında
hemen
hemen
tümü
1980
sonrasında
oluşan
bilgiyi
öğrenmek
ve
gebelere
sunmak
çok
heyecan
verici
oldu.
Birçok
klinik
becerinin
kazanılması
sürecinin
tam
da
içinde
yer
aldım.
Hala,
öğrenecek
o
kadar
çok
şey
var
ve
bu
işler
öylesine
zevkli
ki
...Bir
fetustaki
ultrason
bulgularını
tanımlayıp
sıralarken,
aynı
anda
bu
bulguların
altında
yatan
hastalığı
aramaya
yönelik
olarak
zihninizi
zorlamak,
diğer
meslektaşlarınızla
tartışmak,
diğer
disiplinlerden
arkadaşlarınızla
yardımlaşmak
ve
eş
zamanlı
olarak
internet
üzerinden
tanıya giden yolları kurcalamak...
Tümü inanılmaz düzeyde keyifli işler.
Bazı
Üniversite
Hastanelerinde
Bilim
Dallarının
gelişmesi,
bazı
köklü
Eğitim
Araştırma
Hastanelerinde
benzeri
departmanların
kurulması
ve
takiben
Perinatoloji
ve
Jinekolojik
Onkoloji
Yandallarının
ihdas
edilmesi
çok
önemli
kazanımlardı.
Uygulayıcılar
ilgi
alanlarını
daralttılar,
böylece
bilgi,
teknoloji
ve
beceri
transferine
hız
katıldı. Bilginin uç noktalarına ulaşılarak, uygulamaların kalitesi arttırıldı, Dünya tıbbına katkılarda bulunuldu.


TJODist
Bülteni




TJOD
İstanbul Şubesi
Son
30-40
yıldaki
bir
diğer
önemli
gelişme
ise
multidisipliner
çalışmayı
öğrenmemiz
oldu.
Aynı
süreçte
ekipler
kurarak
meslektaşlarımızla
birlikte
çalışmayı
daha
iyi
öğrendik.
Böylece
farklı
kanallardan
gelen
bilgi
ve
beceriyi
klinik
uygulamanın
içine
soktuk.
Daha
az
kavga
edip,
daha
fazla
yararlı
olduk.
Kurumsallaştık.
Davranış modelleri ve gelenekler oluşturduk.
Özetle,
1980
sonrası
Kadın
Hastalıkları
ve
Doğum
alanındaki
Dünyadaki
gelişmeler
ülkemizde
dikkatlice
izlenip, transfer edildi. Yandallaşma süreci tamamlandı.
Ülkemizdeki
değişen
sağlık
politikalarının
Kadın
Hastalıkları
ve
Doğum
uzmanlarına
olumsuz
etkileri
olmuşmudur?
Evet, hem de azımsanmayacak ölçüde. Bunları sıralayacak olursak;
1
.
Kadın Hastalıkları ve Doğum uzmanlarının üzerindeki medikolegal baskı çok ciddi boyutlara ulaşmıştır.
2
.
Performans
sistemi
hastaya
yarardan
çok,
"az
zamanda
çok
hasta
bak"
mantığıyla
çalıştığından
hekimin
hastası karşısındaki tutumunu olumsuz yönde etkilemiştir.
3
.
Eğitim kurumlarının sayısı hızla artarken, bu kurumlarda verilen eğitimin kalitesiyle ilgili sorunlar artmıştır.
4
.
Sağlık
sisteminin
özel
hastaneleştirilmesi
Kadın
Hastalıkları
ve
Doğum
uzmanlarının
sundukları
hizmetin
kalitesini, niteliğini ve belki de amacını etkilemiştir.
5
.
Vitrinde
gözüken
sorunlardan
biri
sezaryen
oranlarındaki
artıştır.
2000
de
%20
den
2017
de
%50
lere
ulaşmıştır
ve
normal
düzeylere
indirilememektedir.
Artan
oranlardan
ise
uzmanlarımız
sorumlu
tutulmakta ve bu konu da meslektaşlarımız üzerinde baskı unsuru oluşturmaktadır.
6
.
Perinatal
mortalite
ve
maternal
mortalitede
belirgin
azalma
olumlu
bir
gösterge
ise
de,
sunulan
hizmetin
niteliği
ve
kalitesi
ile
ilgili
başka
paramatrelerin
irdelenmesi,
hastaya
ne
ölçüde
yarar
sağlandığı
konusunda
daha
fazla
bilgi
elde
edilmesi
gerekmektedir.
Örneğin,
tersiyer
merkezlerin
sunduğu
hizmetlerle
ilgili
güncel
verilerin
tartışılması
gerekmektedir.
Ayrıca,
hizmeti
sunanlarla
ilgili
veriler
hiç
de
yeterli
değildir.
Kadın
Hastalıkları
ve
Doğum
uzmanlarının
mesleki
yaşamlarındaki
mutluluk
düzeyleri
nedir?
Gelecek
endişeleri
hangi
boyuttadır?
Çaresizlikleri
ne
düzeydedir?
Bu
ve
benzeri
soruların
olumsuz cevaplarını hissediyor ve biliyoruz. Bu sorunlar, tartşılmalı ve çözümler üretilmelidir.
7
.
Sağlık
sektöründe
şiddet,
yoğun
olarak
acil
şartlarda
çalışan
meslektaşlarımıza
da
yansımaktadır
ve
adeta
günlük
yaşamın
bir
parçası
olmuştur.
Hastalar
ve
hasta
yakınları
tüm
mennuniyetsizliklerinin
acısını hekimlerimizden çıkartmaya çalışmaktadırlar.
Genç meslektaşlarınıza önerileriniz nelerdir?
1
.
Bilgilerinizi
güncelleyin.
Becerilerinizin
düzeyini
arttırın.
Mezuniyet
sonrası
eğitim
programlarına
katılın.
Hepiniz
bilim
insansınız.
Bilimsel
formattan
sakın
uzaklaşmayın.
Sorun,
sorgulayın
ve
gerekiyorsa
HAYIR deyin.
2
.
Mesleki
çalışmalarınızda
hedeflerinizi
iyi
belirleyin.
Kadın
Hastalıkları
ve
Doğum
uzmanı
olarak
sınırlarınızı
tanımlayın.
Bu
sınırları
belirlerken
genel
kurallara
ve
kendiniz
için
belirlediğiniz
özel
sınırlara
dikkat
edin.
Mesleki
uygulamalarınızda
özel
ilgi
alanları
oluşturun.
Bazı
alanlarda
bilgi
ve
beceri
düzeyinizi
standartların
üzerine
çıkarın.
Zamanla
hasta
profiliniz
değişecek
ve
meslekten
aldığınız
keyif
artacaktır.
3
.
Hastalarınıza
karşı
açık
ve
dürüst
olun
.
Onlara
vakit
ayırın
ve
yapmayı
planladığınız
uygulamayı
anlatın.
Hastanın
bilgi
edinme
hakkına
saygılı
davranın.
Bu
uygulama
inanın
sizi
de
rahatlatacak
ve
medikolegal sorunlarla karşı karşıya kalma riskinizi azaltacaktır.


TJODist
Bülteni

TJOD
İstanbul Şubesi
4
.
Onam
formu
almaktan
kaçınmayın.
Hastanızın
başına
bir
komplikasyon
geldiğinde
ya
da
hata
yaptığınızı
düşünüyorsanız
onu
yanlız
bırakmayın,
sorunun
çözümü
sürecini
sahiplenin
ya
da
yönetimine aktif katkıda bulunun. Hastanızdan kaçmayın.
5
.
Diğer
meslektaşlarınızdan
g
örüş
almaktan
kaçınmayın
,
gerekli
vakaları
yandal
uzmanlarına
ve
diğer
tıp disiplinlerine göndermekten kaçınmayın. Konsultasyon mekanizmasını gereğince kullanın.
6
.
Meslektaşlarınıza
saygılı
ve
özenli
davranın
.
Tersi
davranışlar
en
azından
hastanızın
size
olan
güvenini
azaltır ve size kuşku ile bakmasına neden olur.
7
.
Meslek
yaşamınızın
bir
döneminde
muayenehane
açma
fikri
hep
aklınızın
bir
köşesinde
olsun
.
Muayenehaneler
hekimlerin
en
özgür
oldukları
ve
bence
klinisyenliğin
düzeyinin
maksimize
olduğu
yerlerdir.
Muayenehanelerin
varlığı
hepimizin
yararınadır
ve
Kadın
Hastalıkları
ve
Doğum,
muayenehane
hekimliği
için
en
uygun
alanlardan
biridir.
Birimizin
muayenehanesi
hepimizindir
ve
diğer
meslektaşlara
da
güç
katar.
Muayenehaneler
tümden
kapanırsa,
kamu
ve
özelde
çalışanların
aylık
gelirleri
ve
mutluluk
düzeyleri daha da azalacaktır. Lütfen bunu unutmayın.
Genç hekimlere Kadın Hastalıkları ve Doğum uzmanlığını önerirmisiniz?
Tereddütsüz olarak evet. Nedenlerine gelince;
1
.
Kadın
Hastalıkları
ve
Doğum
kökleri
derinlerde
olan,
olgun
ve
güçlü
bir
anadaldır.
Her
zaman
varlığını
daha da güçlenerek sürdürecektir.
2
.
Medikal
ve
cerrahi
yönleri
olan,
her
kişiliğe
uygun
hareket
alanları
olan,
uygulayıcının
kendini
geliştirebileceği bir bilim alanıdır.
3
.
Yandal imkanının yanısıra, henüz yandal olmamış çeşitli bilim dalları ve uygulama alanları vardır.
4
.
Son
yıllarda
talebin
azalmış
olması,
bu
dönemde
Kadın
Hastalıkları
ve
Doğum
eğitimine
başlayanların
ileride önünü açabilecek ve avantaj haline dönüşebilecektir.
5
.
Kadın
Hastalıkları
ve
Doğum
uzmanının
objesi
kadın
ve
fetustur.
Kadın
hasta
ile
ilgilenmek
keyiflidir.
Kadın
hasta,
hekimine
inanır,
ona
sadıktır
ve
kanımca
bir
erkek
hastaya
göre
söylenenleri
uygulamada
daha
başarılıdır.
Gebe
ile
ilgilenmenin
ayrı
bir
keyifi
vardır.
İşler
genellikle
iyi
gider
ve
hekim
de
mutluluk
ve
çoşku
hisseder.
Ailenin
hekimi
olursunuz
adeta,
sevgi
dolu
bir
ilişki
yumağının
içindesinizdir
bir
anlamda.
Bir
de
fetusu
ve
ardından
yenidoğan
bebeği
hayal
edin.
Sorun
çıkmadığı
sürece
mutlulukla
anılan
bir
sürecin
yaşam
boyu
anılan
ortağısınızdır.
Sorun
çıksa
bile,
doğru
yönetip,
aileye
yardım
etme
şansınız hiç de az değildir.
Kadın Hastalıkları ve Doğum Anadalı ile ilgili yakın gelecekteki en önemli çekinceleriniz nelerdir?
Temel
çekincem,
Perinatoloji
ve
Jinekolojik
Onkoloji
Yandallarının
oluşmasından
sonra
yandal
uzmanı
sayısının
kontrolsuz
artmasına
bağlı
olarak
Anadalın
uzmanlığının
kimlik
problemi
yaşamasıdır.
Bu
durum,
hem
anadala,
hem
de
yandallara
sorun
olarak
yansıyabilir.
Anadal
ve
yandalların
sınırlarının
çizilmesi,
her
iki
tarafın da klinik çalışmalarını sürdürebileceği gri alanların dikkatlice belirlenmesi gerekir.
Atıl Yüksel hocamıza bu keyifli söyleşi için teşekkür ederiz.


TJODist
Bülteni

TJOD
İstanbul Şubesi
“2018 Polikistik Over Sendromunun Kanıta Dayalı Değerlendirilme ve Yönetim Yönergesi”,
1-4
Temmuz
2018’de
Barselona’da
düzenlenen
European
Society
of
Human
Reproduction
and
Embryology
(ESHRE)
kongresinde
sunuldu.
Üçbine
yakın
kişinin
katkısıyla
oluşturulan
yaklaşık
200
sayfalık
bu
yönergeye
şu adresten ulaşabilirsiniz:
https://www.monash.edu/medicine/sphpm/mchri/pcos/guideline
Önceki
sayımızda,
yönergede
yer
alan
polikistik
over
sendromunun(PKOS)
tanısı
ve
hastaların
risk
değerlendirilmesi
konusundaki
algoritmaları
sizler
için
özetlemiştik.
Bu
sayıda
aynı
yönergeye
ait
infertilite
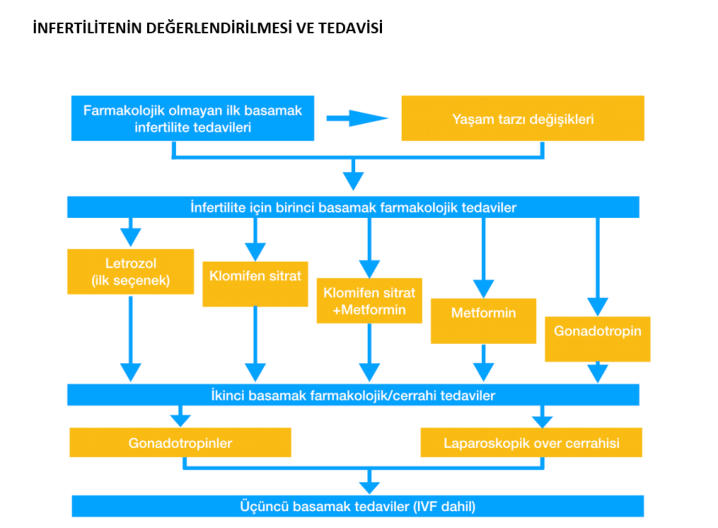
tedavileri ile ilgili algoritma özetine yer vereceğiz.


TJODist
Bülteni

Polikistik Over Sendromu Tanısı ve Risk Değerlendirilmesi İçin algoritma
“ESHRE 2018 Polikistik Over Sendromunun Kanıta Dayalı Değerlendirilmesi ve Yönetimi Yönergesinden”
Özetleyen: Dr. Engin Türkgeldi
International Evidence-based Guideline For The Assessment And Management
of Polycystic Ovary Syndrome 2018-Eshre
Temmuz 2018

TJOD
İstanbul Şubesi
*Letrozol,
kombine
oral
kontraseptifler,
metformin
ve
diğer
farmakolojik
ajanların
PKOS
tedavisinde
kullanımı,
ilaç
firmaları
PKOS
kullanımı
için
başvurmadıkları
için
genellikle
ruhsat-dışıdır.
Öte
yandan
ruhsat-dışı
kullanımları
genel
olarak
kanıta
dayalıdır
ve
bir
çok
ülkede
izin
verilmektedir.
İzin
verilen
ülkelerde
sağlık
çalışanları hastaları ilaçlar, yan etkileri ve eldeki kanıtlar konularında bilgilendirmelidirler.
•
Fertilite, Tedaviye Cevap Ve Gebelik Sonuçlarını Etkileyebilecek Faktörlerin Değerlendirilmesi:
o
Kan
glukoz
seviyesi,
kilo,
kan
basıncı,
sigara,
alkol,
beslenme,
egzersiz,
uyku,
duygusal,
cinsel
ve
mental
sağlık
PKOS’lu
kadınlarda
optimize
edilmeli,
böylece
üreme
ve
gebelik
sonuçları
iyileştirilmelidir.
Bunun
için
2018
tarihli
“PKOS
değerlendirilmesi
ve
yönetimi
için
uluslararası
kanıta
dayalı yönerge”ye başvurulabilir. http://www.monash.edu/medicine/sphpm/mchri/pcos
o
Maternal
ve
fetal
olumsuz
gebelik
sonuçları
riskindeki
artış
nedeniyle
PKOS’lu
kadınlar
gebelikleri
sırasında yakından takip edilmelidirler.
o
Partneri
normal
semen
analizine
sahip
olup
infertilite
nedeni
sadece
anovulasyon
olan
PKOS’lu
kadınlar tubal açıklığı değerlendirme için kullanılan yöntemler bireysel bazda tartışılmalıdır.
o
Tubal infertilite şüphesi olan PKOS’lu kadınlarda tubal açıklığın değerlendirilmesi düşünülmelidir.
•
Ovulasyon Indüksiyonu Prensipleri:
o
Bir
çok
ülkede
aralarında
letrozole,
metformin
ve
klomifen
sitratın
bulunduğu
ovulasyon
indüksiyonu
ajanlarının kullanımı ruhsat-dışıdır.
o
Ovulasyon indüksiyonu öncesinde gebelik dışlanmalıdır.
o
Başarı sağlamayan ovulasyon indüksiyon ajanlarının uzun süreli kullanımları önerilmemektedir.
•
Letrozol
o
Letrozol,
anovulatuar
infertilite
tanısı
alan
ve
infertiliteye
neden
olan
başka
bir
faktör
saptanmayan
PKOS’lu
kadınlarda
kullanılacak
ilk
basamak
farmakolojik
tedavidir.
Letrozol
ile
ovulasyon,
gebelik
ve canlı doğum oranlarında artış izlenmiştir
o
Letrozolun
bulunmadığı,
yasal
olmadığı
veya
fiyatının
uygun
olmadığı
durumlarda
diğer
indüksiyon
ajanları kullanılmalıdır.
o
Letrozol ile çoğul gebelik riskinin klomifen sitrata göre daha düşük olduğu gözlenmiştir.
•
Klomifen Sitrat Ve Metformin
o
Anovulatuar
infertilite
tanısı
alan
ve
infertiliteye
neden
olan
başka
bir
faktör
saptanmayan
PKOS’lu
kadınlarda
ovulasyon,
gebelik
ve
canlı
doğum
oranlarını
artırmak
için
klomifen
sitrat
tek
başına
kullanılabilir.
o
Anovulatuar
infertilite
tanısı
alan
ve
infertiliteye
neden
olan
başka
bir
faktör
saptanmayan
PKOS’lu
kadınlarda
ovulasyon,
gebelik
ve
canlı
doğum
oranlarını
artırmak
için
metformin
tek
başına
kullanılabilir.
Öte
yandan
hastalara
daha
etkili
ovulasyon
indüksiyonu
ajanlarının
olduğu
söylenmelidir.
o
Anovulatuar
infertilite
tanısı
alan
ve
infertiliteye
neden
olan
başka
bir
faktör
saptanmayan
obez
(BKİ
≥
30
kg/m2)
PKOS’lu
kadınlarda,
klomifen
sitrat
ile
metformin
arasında
seçim
yapılacaksa,
klomifen
sitrat seçilmelidir.
o
Anovulatuar
infertilite
tanısı
alan
ve
infertiliteye
neden
olan
başka
bir
faktör
saptanmayan
obez
(BKİ
≥
30
kg/m2)
PKOS’lu
kadınlarda
metformin
kullanılıyorsa,
ovulasyon,
gebelik
ve
canlı
doğum
oranlarını artırmak için tedaviye klomifen sitrat eklenmelidir.
o
Anovulatuar
infertilite
tanısı
alan
ve
infertiliteye
neden
olan
başka
bir
faktör
saptanmayan
PKOS’lu
kadınlarda
klomifen
sitrat
direnci
yaşanması
durumunda
tek
başına
klomifen
sitrat
uygulamaya
devam
etmek
yerine
tedaviye
metformin
eklenmesi
ovulasyon,
gebelik
ve
canlı
doğum
oranlarını
artırabilir.
o
Klomifen
sitrat
ile
çoğul
gebelik
riskinde
artış
olması
nedeniyle
monitorizasyon
ihtiyacı
dikkate
alınmalıdır.


TJODist
Bülteni

TJOD
İstanbul Şubesi
•
Gonadotropinler
o
Anovulatuar
infertilite
tanısı
alan
ve
infertiliteye
neden
olan
başka
bir
faktör
saptanmayan
PKOS’lu
kadınlarda,
ilk
basamak
ovulasyon
indüksiyon
tedavisinin
başarısız
olması
halinde
gonadotropinler
ikinci basamak farmakolojik tedavi olarak önerilebilir.
o
Ultrason
ile
monitorizasyonun
mümkün
olduğu
ve
hastanın
masraf-çoğul
gebelik
riski
konusunda
bilgilendirildiği
durumlarda,
anovulatuar
infertilite
tanısı
alan
ve
infertiliteye
neden
olan
başka
bir
faktör saptanmayan PKOS’lu kadınlarda gonadtropinler ilk basamak tedavi olarak da kullanılabilir.
o
Anovulatuar
infertilite
tanısı
alan
ve
infertiliteye
neden
olan
başka
bir
faktör
saptanmayan
PKOS’lu
kadınlarda
klomifen
sitrat
direnci
yaşanması
durumunda,
ovulasyon,
gebelik
ve
canlı
doğum
oranlarını
artırmak
için
klomifen
sitrat-metformin
kombinasyonu
yerine
gonadotropinler
(maddi
olarak uygun ve erişilebilirler ise) tercih edilmelidir.
o
Anovulatuar
infertilite
tanısı
alan
ve
infertiliteye
neden
olan
başka
bir
faktör
saptanmayan
PKOS’lu
kadınlarda
klomifen
sitrat
direnci
yaşanması
durumunda
gonadotropinlerle
birlikte
metformin
verilmesi ovulasyon, gebelik ve canlı doğum oranlarını artırabilir.
o
Anovulatuar
infertilite
tanısı
alan
ve
infertiliteye
neden
olan
başka
bir
faktör
saptanmayan
PKOS’lu
ve
klomifen
sitrat
direnci
yaşanan
hastalara
gonadotropin
ve
laparoskopik
ovaryan
drilling,
her
iki
tedavinin avantajları ve dezavanatajları anlatılarak önerilebilir.
o
Gonadotropin tedavisi başlandığında aşağıdaki maddeler dikkate alınmalıdır:
▪
Masraf ve erişilebilirlik
▪
Ovulasyon indüksiyonu tedavisindeki yetkinlik
▪
Ultrason ile monitorizasyonun sıklığı
▪
Mevcut gonadotropin preparatlarının klinik etkinlikleri arasında fark olmaması
▪
Monofoliküler gelişim için düşük doz gonadotropin protokollerinin kullanımı
▪
Olası çoğul gebeliğin riskleri
o
Gonadotropinlerle
yapılan
ovulasyon
indüksiyonunda
ovulasyon
tetiklenmesi
ancak
üçten
az
sayıda
matür
folikül
varlığında
yapılmalıdır.
Eğer
ikiden
fazla
matür
folikül
varsa
tedavi
iptal
edilmeli
ve hastaya korunmasız cinsel ilişki yasaklanmalıdır.
•
Obezite Karşıtı Ajanlar
▪
PKOS’lu
kadınlarda
fertiliteyi
artırmak
için
farmakolojik
obezite
karşıtı
ajanların
kullanımı
deneysel
olarak
kabul
edilmelidir.
Bu
tip
bir
tedaviyi
desteklemek
için
fayda-zarar
oranı
henüz
çok belirsizdir.
•
Laparoskopik Over Cerrahisi
o
Anovulatuar
infertilite
tanısı
alan
ve
infertiliteye
neden
olan
başka
bir
faktör
saptanmayan
PKOS’lu
ve
klomifen
sitrat
direnci
yaşanan
hastalarda
laparoskopik
ovaryan
drilling
ikinci
basamak
tedavi
olarak önerilebilir.
o
Anovulatuar
infertilite
tanısı
alan
ve
infertiliteye
neden
olan
başka
bir
faktör
saptanmayan
PKOS’lu
kadınlarda,
başka
bir
nedenle
laparoskopik
cerrahi
planlanıyorsa,
laparoskopik
ovaryan
drilling
ilk
tedavi basamağı olarak önerilebillir.
o
Laparoskopik over cerrahisi önerilen PKOS’lu hastalara riskler anlatılmalıdır.
o
Laparoskopik over cerrahisi önerirken, aşağıdaki konular dikkate alınmalıdır:
▪
Görece masrafı
▪
Ovulasyon indüksiyonu için yapılması konusundaki uzmanlık
▪
Fazla kilolu veya obez kadınlarda intraoperatif ve post-operatif risklerin daha yüksek olduğu
▪
Küçük bir azalmış over riski veya over fonksiyon kaybı riski olduğu
▪
Periadneksial adezyon oluşumu riski


TJODist
Bülteni

TJOD
İstanbul Şubesi
•
Bariatrik Cerrahi
o
PKOS’lu
kadınlarda
sağlıklı
bir
bebek
sahibi
olmak
adına
bariatrik
cerrahi
uygulamaları
deneysel
olarak kabul edilmelidir. Bu tip bir tedaviyi desteklemek için fayda-zarar oranı henüz çok belirsizdir.
o
Bariatrik cerrahi önerilirken aşağıdak konular dikkate alınmalıdır:
▪
Görece masrafı
▪
Cerrahi
sonrası
dönemde
psikolojik,
iskelet-kas
sistemi
ve
kardiyovasküler
sağlığı
korumak
için diyet ve fiziksel aktivite içeren bir kilo kontrolü programınn gerekliliği
▪
Erken doğum, SGA ve muhtemelen artmış bebek mortalitesi gibi perinatal riskler
▪
Gestasyonel diyabet ve LGA risklerindeki azalma
▪
Hızlı
kilo
kaybı
döneminde
hamile
kalınmaması
gerektiği
ve
cerrahi
sonrası
ilk
12
ayda
uygun
kontrasepsiyon
ihtiyacı.
Eğer
gebelik
olursa,
uzmanlardan
oluşan
disiplinlerarası
bir
ekip
ile
cerrahi
öncesi
ve
sonrası
nutrisyonel
sorunların
tespiti
ve
önlenmesi
konusunun
ele
alınması
gerekmektedir. Ayrıca fetal büyüme gebelikte yakından takip edilmelidir.
•
İn-vitro Fertilizasyon (IVF)
o
Mutlak
bir
IVF
±
ICSI
endikasyonu
yoksa,
anovulatuar
infertiliye
sahip
PKOS’lu
kadınlara
IVF
ancak
üçüncü
basamak
tedavi
olarak,
diğer
ovulasyon
indüksiyonu
tedavileri
başarısız
olduğunda
önerilmelidir.
o
Anovulatuar
PKOS’lu
hastalarda
IVF
etkili
bir
tedavi
yöntemi
olup,elektif
tek
embriyo
transferi
ile
çoğul gebelik riski en aza indirgenmektedir.
o
IVF ± ICSI önerilirken aşağıdaki konular dikkate alınmalıdır:
▪
Masraf, erişilebilirlik, kolaylık
▪
Artmış ovaryan hiperstimülasyon sendromu (OHSS) riski
▪
OHSS riskini azaltacak seçenekler
o
IVF
±
ICSI
tedavisi
için
ovaryan
hiperstimülasyon
uygulanan
kadınlarda
üriner
veya
rekombinant
FSH kullanılabilir. Spesifik bir FSH preparatını önermek için yeterli kanıt yoktur.
o
IVF
±
ICSI
tedavisi
için
ovaryan
hiperstimülasyon
uygulanan
kadınlarda,
FSH
tedavisine
rutin
olarak eksojen rekombinant LH eklenmemelidir.
o
IVF
±
ICSI
tedavisi
için
ovaryan
hiperstimülasyon
uygulanan
PKOS’lu
kadınlarda
uzun
protokol
yerine
antagonist
protokol
tercih
edilmelidir.
Bu
sayede
stimulasyon
süresi,
kullanılan
toplam
gonadotropin dozu ve OHSS riski azalacaktır.
o
IVF
±
ICSI
tedavisi
için
ovaryan
hiperstimülasyon
uygulanan
PKOS’lu
kadınlarda,
OHSS
riskini
azaltmak adına ovulasyon tetiklenmesi için mümkün olan en düşük dozda HCG kullanılmaldır.
o
IVF
±
ICSI
tedavisi
için
antagonist
protokol
ile
ovaryan
hiperstimülasyon
uygulanan
PKOS’lu
kadınlarda
OHSS
riski
yüksekse
veya
taze
embriyo
transferi
planlanmıyorsa,
GnRH
agonist
ajanlarla oosit maturasyonunu takiben tüm embriyoların dondurulması önerilebilir.
o
IVF
±
ICSI
tedavisi
gören
PKOS’lu
kadınlarda
elektif
olarak
tüm
embriyoların
dondurulması
seçeneği düşünülmelidir.
o
IVF
±
ICSI
tedavisi
için
agonist
protokol
ile
ovaryan
hiperstimülasyon
uygulanan
PKOS’lu
kadınlarda
OHSS
riskini
azaltmak
ve
klinik
gebelik
oranını
artırmak
için
tedaviden
önce
ve
tedavi
süresince metformin kullanılabilir.


TJODist
Bülteni

TJOD
İstanbul Şubesi
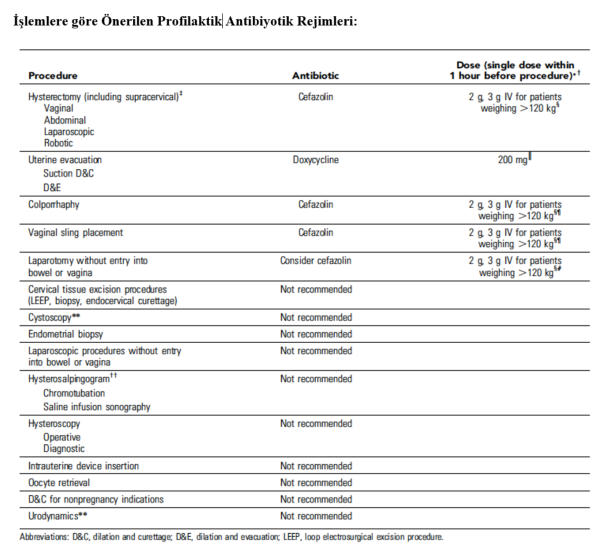
Cerrahi
yara
enfeksiyonları
jinekolojik
ameliyatların
en
sık
komplikasyonudur.
Bu
bültenin
amacı
jinekolojik
ameliyatlar sonrası enfeksiyonu önlemek için antibiyotik profilaksisini de içeren gerekli girişimleri sunmaktır.
Cerrahi
yara
yeri
enfeksiyonları
insizyonel
veya
organ/boşluk
olarak
sınıflanmaktadır.
İnsizyonel
cerrahi
yara
yeri
enfeksiyonları
da
sadece
deri
ve
subkutan
dokuyu
içeren
yüzeyel
insizyonel
ve
kas
veya
fasya
gibi
daha
derin
yumuşak
dokuları
içeren
derin
insizyonel
olarak
sınıflandırılmaktadır.
Jinekolojik
cerrahi
açısından
cerrahi
yara
yeri
enfeksiyonları
yüzeyel
insizyonel
selülit,
derin
insizyonel
abse,
pelvik
veya
vajinal
kaf
selüliti
veya abse formasyonu olarak sınıflandırılabilir.
Öneriler
Düzey A:
•
Perioperatif
glisemik
kontrol
ve
diyabeti
olan
veya
olmayan
hastada
kan
glukoz
düzeyini
200
mg/dL’nin
altında tutmak
•
Kontrendike
olmadığı
sürece
preoperatif
dönemde
cerrahi
yara
alanının
alkol-bazlı
ajanlarla
temizlenmesi. Klorheksidin-alkol uygun bir seçenektir.
•
Supraservikal
histerektomiyi
içeren
vajinal,
abdominal,
laparoskopik
veya
robotik
histerektomilerde
tek-
doz antimikrobiyal profilaksi yapılmalıdır.
•
Rahim içi araç yerleşiminden önce rutin antibiyotik profilaksisi önerilmemektedir.
•
Indüklenmiş düşük vakalarında uterusun boşaltılmasından antimikrobiyal profilaksi yapılmalıdır.



TJODist
Bülteni
Jinekolojik Ameliyatlar Sonrası Enfeksiyonların Önlenmesi
Prevention of infection After Gynecologic Procedures
ACOG Practice Bulletin-Gynecology Number 195. Obstet Gynecol. 2018 Jun;131(6):e172-e189. doi: 10.1097/AOG.0000000000002670.
Özetleyen: Dr. Nadiye Dugan


TJOD
İstanbul Şubesi


TJODist
Bülteni
Düzey B:
•
Hastalara
abdominal
cerrahi
öncesi
en
az
1
gece
önce
hastalara
sabun
(antimikrobiyal
veya
değil)
veya
antiseptik bir ajanla duş veya banyo yapmaları önerilmeli.
•
Rutin histeroskopik işlemler öncesi antibiyotik profilaksisi önerilmemektedir.
•
Rutin antibiyotik profilaksisi ürodinamik testlerde önerilmemektedir.
Düzey C:
•
Cerrahi
alandan
uzak
cilt
veya
idrar
yolu
enfeksiyonu
gibi
tüm
enfeksiyonlar
elektif
ameliyatlar
öncesinde
belirlenmeli ve tedavi edilmelidir. Enfeksiyon geçinceye kadar elektif ameliyatlar ertelenmelidir.
•
Operasyonu
engellemediği
sürece
preoperatif
dönemde
kıllar
temizlenmemelidir.
Kıl
temizliği
yapılması
gerektiğinde
hemen
ameliyat
öncesi
ve
elektrikli
makasla
yapılmalıdır.
Jilet
kullanılmamalıdır.
Hastaların
kendilerinin
ameliyat
bölgesini
tıraş
etmemeleri
konusunda
bilgilendirilmeli
çünkü
jilet
kullanımı
enfeksiyon riskini artırmaktadır.
•
%4’lük
klorheksidin
glukonat
veya
povidon-iyot
ile
vajinal
temizlik
histerektomi
veya
vajinal
cerrahi
öncesi
yapılmalıdır.
•
Uygun
doz
antibiyotik
yapılmalıdır.
Sefazolini
de
içeren
antibiyotiklerin
çoğu
cilt
insizyonundan
1
saat
önce yapılmalıdır. Kinolon veya vankomisin gerekli ise 2 saate kadar kullanılabilir.
•
Obez hastalarda antibiyotik dozu arttırılmamalıdır.
•
Uzun
işlemlerde,
operasyon
süresince
yeterli
düzeyleri
sağlamak
için
ek
antibiyotik
dozu
cerrahinin
başlangıcından
değil
preoperatif
dozun
başlangıcından
hesaplanarak
yarı
ömrünün
iki
katı
aralıklarla
verilmelidir.
•
Fazla kan kaybının olduğu cerrahi vakalarda ikinci doz profilaktik antibiyotik uygundur.
•
Sonohisterografi için rutin antibiyotik profilaksisi önerilmemektedir.
•
Erken gebelik kayıplarında uterus tahliyesi yapılan olgularda antimikrobiyal profilaksi uygulanmalıdır.
•
Bilinen
veya
geçirilmiş
MRSA
kolonizasyonu
veya
enfeksiyonu
olan
hastalar
cilt
insizyonu
ile
opere
olacaklarsa,
hastanede
önerilen
bir
MRSA
antibiyotik
profilaksisi
protokolünün
kullanımı
veya
preoperatif
profilaktik
antibiyotik
rejiminin
ayarlanması,
tek
bir
preoperatif
intravenöz
vankomisin
dozunun
kullanılması için önerilmektedir.
•
Antimikrobiyal
profilaksinin
önerildiği
prosedürleriin
uygulandığı
hastalarda
penisiline
karşı
ani
hipersensitivite
reaksiyonu
öyküsü
(anafilaksi,
ürtiker,
bronkospazm)
yoksa
sefalosporin
alabilirler.
Sefalosporinlerin
kontrendike
olduğu
hastalarda
metronidazol
veya
klindamisin
artı
gentamisin
veya
aztreonam kombinasyonu önerilmektedir.

TJOD
İstanbul Şubesi
GİRİŞ
Aşırı
aktif
mesane
(AAM)
sendromu
üriner
infeksiyon
ile
diğer
patolojilerin
olmadığı
durumlarda
görülen
üriner
inkontinansın
eşlik
ettiği
veya
etmediği
üriner
urgency,
frequency
ve
nokturi
ile
karakterize
bir
durumdur.
Aşırı
aktif
mesane
ıslak
formunda
urgensi
üriner
inkontinans
görülebileceği
gibi
inkontinans
olmaksızın
da
kuru-AAM
olarak
da
karşımıza
çıkabilmektedir.
Kadınlarda
yaşlanma
ile
sıklığı
artan
bu
durumun
görülme
sıklığı
%50
civarında
iken,
daha
yaşlı
gurupta
%
80’lere
çıkabilmektedir.
Uluslararası
Kontinans
Derneği
(ICS)
ve
Amerikan
Üroloji
Derneği
(AUA)
AAM
semptomu
olan
hastalarda
ilk
basamak
tedavide
konservatif
yöntemleri
önermektedirler.
Klinik
pratikte
kişisel
ihtiyaçlar
ve
semptom
durumu
göz
önüne
alınarak
çoklu
konservatif
girişimler
planlanmaktadır.
Bu
girişimler
içerisinde
yaşam
tarzı
değişikleri,
mesane
eğitimi,
pelvik
taban
kas
egzersizleri
(PTKE)
ve
elektriksel
stimülasyon
yer
almaktadır.
PTKE
uzun
yıllardır
stress
üriner
inkontinans
için
kullanılmakta
ve
en
sık
kullanılan
konservatif
tedavi
modalitesi
arasında
yer
almaktadır.
1980’lerde
pelvik
taban
kaslarının
istemli
kontraksiyonlarının
urgensi
üriner
inkontinans
ve
AAM’de
mesane
fonksiyonunu
kontrol
etmekte
opsiyonel
bir
tedavi
yöntemi
olduğu
kanıtlanmıştır.
PTKE
ile
kaslar
istemli
olarak
kasılarak
üretrayı
kapatır,
bu
sayede
üretral
basıncın
artması
ile
urgensi
hissi
kontrol
edilerek
üriner
refleks
inhibe
olur,
sonrasında
internal
sfinkterin
gevşemesinin
önlenmesi
ile
de
detrusor
kontraksiyonu
sırasında
idrar
kaçırmanın
önüne
geçilmiş
olur.
Bu
işeme
isteğinin
baskılanmasına
kadar
bilinçli
olarak
pelvik
taban
kaslarının
kasılmasını ve pelvik tabanın gevşemesini önleme durumuna koruyucu (guard) reflex adı verilmektedir.
Dünya
üzerinde
urgensi
üriner
inkontinans
ve
AAM
semptomları
olan
tüm
yaş
gurubundaki
kadınlarda
ilk
basamak
tedavi
seçeneği
arasında
pelvik
taban
kas
egzersizlerinin
yer
aldığı
konusunda
görüş
birliği
bulunmaktadır.
Bu
derlemede
AAM
sendromu
olan
kadınlarda
PTKE’lerinin
etkinliği
farmakolojik,
davranışsal
ve elektriksel stimülasyon tedavileri ile karşılaştırılarak sistematik olarak değerlendirilmiştir.
MATERYAL VE METOD
MEDLINE,
Pubmed,
Physiotherapy
Evidence
Database
(PEDro),
Scielo,
Literatura
Latino-Americana
e
do
Caribe
em
Ciecias
da
Suade
veritabanları
ve
Central
Cochrane
Kütüphanesi
veritabanları
aşırı
aktif
detrusor,
üriner
inkontinans,
urge,
aşırı
aktif,
egzersiz
ve
egzersiz
tedavisi
terimleri
kullanılarak
taranmıştır.
Ocak
2000
ile
Ocak
2017
yılları
arasındaki
randomize
kontrollü
çalışmalar
seçilmiştir.
AAM
ve
urgensi
inkontinans
semptomları
olan
16
yaşının
üzerindeki
kadınları
içeren
ve
PTKE
etkinliğini
klinik
bulgulardaki
iyileşmeler
ve/veya
ürodinamik
testler
ve/veya
yaşam
kalitesi
ve
semptom
sorgulama
formları
ile
değerlendiren
çalışmalar
derlemeye
dahil
edilmiştir.
Nörojen
mesane
teşhisi
veya
ağırlıklı
olarak
stress
üriner
inkontinans
şikayeti
olan
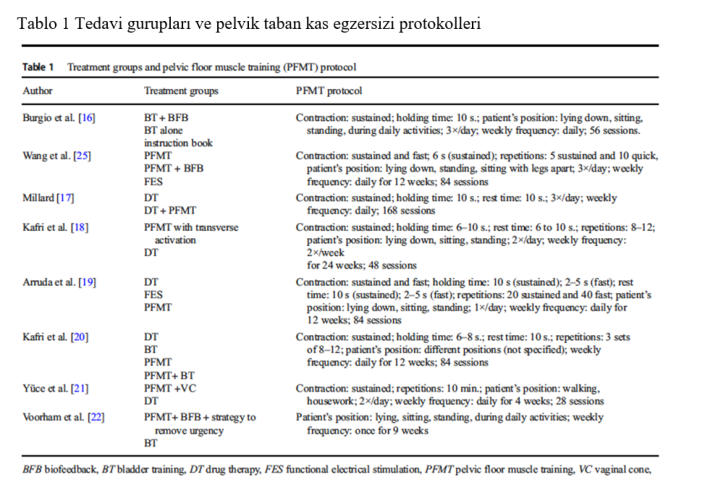
kadınlar çalışma dışı bırakılmıştır (Tablo 1).


TJODist
Bülteni
Aşırı Aktif Mesane Sendromu Olan Kadınlarda Pelvik Taban Kas Egzersizinin
Etkinliği; Sistematik Derleme
Özetleyen: Dr. Cenk Yasa



TJOD
İstanbul Şubesi


TJODist
Bülteni
BULGULAR
Derleme
için
1131
makaleden
sadece
8
tanesi
uygun
bulunmuştur.
Yaşları
16
ila
92
arasında
değişen
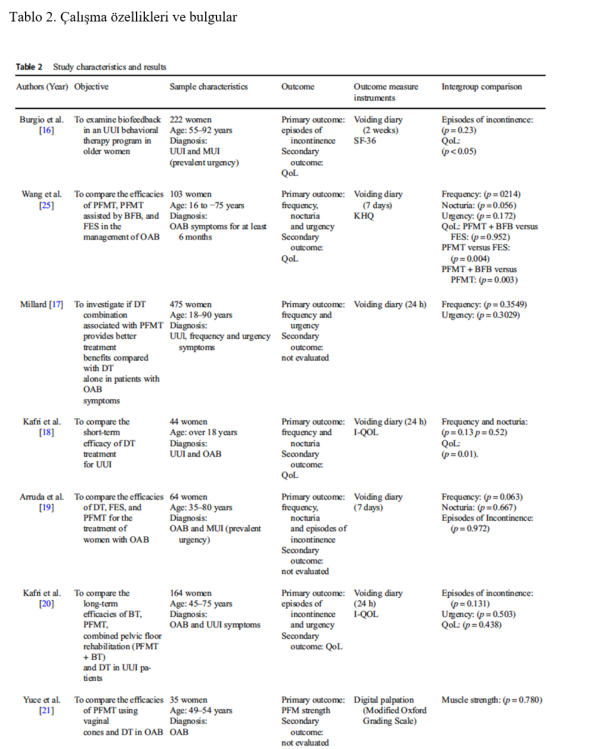
toplam 1161 kadın değerlendirilmiştir (Tablo 2).
Karşılaştırma
Pelvik taban kas egzersizine eklenen biyofeedback ile davranışsal tedavi
Burgio
ve
arkadaşları
inkontinans
ataklarının
PTKE
gurubunda
tedavi
sonrasında
azaldığını
bulmuşlardır.
Guruplar
arasındaki
karşılaştırmada
azalma
olsa
da
istatistiksel
olarak
anlamlı
fark
bulunamamıştır.
Voorham
ve
arkadaşları
urgensi
semptomunu
değerlendirmiş
ve
PTKE
gurubunda
tedavi
sonrasında
istatistiksel
olarak
anlamlı düzeyde iyileşme gözlemiştir.
Pelvik taban kas egzersizi ile ilaç tedavisi
Kafri
ve
arkadaşları
üriner
frekuensi
ve
nokturiyi
değerlendirmiş,
her
iki
gurupta
da
düşüşler
saptansa
da
istatistiksel
olarak
anlamlı
düzeye
ulaşamamıştır.
Hayat
kalitesi
skorları
iki
gurupta
da
anlamlı
şekilde
iyileşmiştir.
Pelvik taban kas egzersizine eklenen vajinal kon tedavisi ile ilaç tedavisi
Pelvik
taban
kas
gücü
Yüce
ve
arkadaşları
tarafından
ölçülmüş
olup
her
ne
kadar
artış
gösterse
de
istatistiksel olarak anlamlı bulunmamıştır.

TJOD
İstanbul Şubesi


TJODist
Bülteni
Pelvik taban kas egzersizine eklenen biyofeedback ile FES
Wang
ve
arkadaşları
üriner
frekuensi
ve
nokturi
sonuçlarını
değerlendirmiştir.
Bulgularda
gurup
içi
analiz
yapılmadığından
tedavi
sonrasında
guruplar
arasında
farklılık
gözlenmemiştir.
Urgensi
bakımından
azalma
görülse
de
guruplar
arasında
istatistiksel
olarak
anlamlı
bir
farklılık
saptanmamıştır.
Yaşam
kalitesinde
de
PTKE ve biyofeedback tedavisi alan gurupta anlamlı olmasa da iyileşme saptanmıştır.

TJOD
İstanbul Şubesi


TJODist
Bülteni
İlaç tedavisi, FES ve PTKE karşılaştırılması
Arruda
ve
arkadaşlarının
yaptığı
çalışmada
grup
karşılaştırmasında
üriner
frekuensi
de
iyileşme
saptanmıştır.
Grup
içi
analizde
inkontinans
ve
istemsiz
detrusor
kontraksiyonlarında
istatistiksel
olarak
anlamlı
bir
fark
saptansa
da
gruplar
arası
analizde
ise
anlamlı
bir
fark
saptanmamıştır.
Nokturi
ise
her
iki
analizde
de
azalsa da istatistiksel olarak anlamlı bulunamamıştır.
İlaç tedavisi, mesane eğitimi ve PTKE karşılaştırması
Kafri
ve
arkadaşlarının
çalışmasında
guruplar
arasında
inkontinans
ve
urgensi
atakları,
hayat
kalitesi
bakımından
olumlu
sonuçlar
elde
edilmiştir.
Ancak
guruplar
arasındaki
inceleme
de
istatistiksel
olarak
anlamlı
farklılık elde edilememiştir.
İlaç tedavisi ile ilaç tedavisi ve PTKE kombinasyonu
Millard
ve
arkadaşları
frekuensi,
inkontinans
ve
urgensi
ataklarında
tüm
girişimlerden
sonra
istatistiksel
olarak anlamlı seviyeye ulaşmayan iyileşme izlemişlerdir.
TARTIŞMA
Bu
sistematik
derlemede
idrar
kaçırması
olsun
olmasın
AAM
sendromu
olan
kadınlarda
uygulanan
PTKE
tedavisinin
klinik
çalışmaların
çoğunda
iyileşme
sağladığı
ortaya
konulmuştur.
Pelvik
taban
kasları
tıpkı
diğer
tüm
iskelet
kasları
gibi
aşırı
yük
ve
geri
dönüşüm
esasına
dayanan
egzersiz
programlarına
uyum
sağlayabilmektedir.
Ancak
egzersizleri
uygulamadan
önce
fizik
muayene
ile
kasın
ne
durumda
olduğu
değerlendirilmelidir.
PTKE
eğitiminde
hastanın
egzersiz
programına
uyumu
ne
kadar
önemli
ise,
kastaki
disfonksiyonu tanımlayan terapistin kapasitesi de o kadar önemlidir.
AAM
patofizyolojisinde
öncelikle
beyinde
artmış
aferent
sinyalleri
yönetmede
kapasite
azlığı
ve
mesane
ve/veya
üretradan
anormal
aferent
sinyal
artışı
suçlanmaktadır.
Ancak
halen
bilinmeyen
ya
da
açıklanamayan
bir
sürü
patofizyolojik
etken
olduğundan
PTKE
tam
olarak
etki
mekanizması
açıklanamamaktadır.
Temel
etki
mekanizması
urgensi
sırasında
hastaya
istemli
kasılmayı
öğreterek
detrusor
kasını
gevşetmeyi
sağlamak
ve
pelvik
taban
kaslarını
güçlendirerek
kontraksiyon
etkinliğini
arttırarak
üretral
basıncı
arttırmaktır.
Ancak
Detrusor
kasılmasını
önlemek
amacıyla
ne
kadar
güçlü
istemli
kasılma
sağlanmsı
gerektiği
ve
kas
yapısındaki
uzun
dönem
değişikliğin
üretral
basınçta
ani
düşüşlere
neden
olup
olamayacağı
tam olarak bilinmemektedir.
Sonuç
olarak
eldeki
literatür
verilerine
göre
AAM
semptomlarında
PTKE
etkinliği
ile
ilgili
bilgiler
heterojen
ve
yetersizdir.

TJOD
İstanbul Şubesi
Giriş
Preterm
erken
membran
rüptürü
(EMR)
membranların
37.
gebelik
haftasından
önce
rüptüre
olmasıdır.
Tüm
gebeliklerin
%30’unda
ve
tüm
preterm
doğumların
%40’ında
görülür.
Preterm
EMR
hem
anne
hem
de
fetus
açısından
asendan
enfeksiyon
riski
taşır.
Termde
EMR
olan
kadınlarda
hemen
doğum
maternal
enfeksiyon
riskini
azaltır.
Geç
preterm
EMRde
ise
doğum
planlaması
bölgesel
farklılıklar
gösterir,
uluslararası
bir
fikirbirliği
yoktur.
Amerikan
Kadın
Hastalıkları
ve
Doğum
Derneği
(ACOG)
34.
gebelik
haftasından
sonra
doğumu
önerirken
Royal
College
of
Obstetricians
and
Gynecologists
ve
Hollanda
Obstetri
ve
Jinekoloji
Birliği
34.
veya
35.
gebelik
haftasından
sonra
hemen
doğum
ve
bekleme
yaklaşımlarının
ikisinin
de
uygulanabileceğini
belirtmektedir.
Çeşitli
randomize
kontrollü
çalışmalar
geç
preterm
erken
membran
rüptüründe
hemen
doğum
ile
bekleme
yaklaşımını karşılaştırmışlardır.
Bu
çalışmanın
amacı
bireysel
data
meta-analizi
ile
geç
preterm
EMR
olan
hastalarda
en
uygun
yaklaşımı
ortaya
koymak
ve
geç
preterm
dönemde
(34
0/7
-36
6/7
gebelik
haftası
arasında)
erken
membran
rüptürü
olan
gebelerde hemen doğum ve bekleme yaklaşımının etkilerini karşılaştırmaktır.
Veri toplama
Geç
preterm
erken
membran
rüptürü
olan
gebelerde
hemen
doğum
ve
bekleme
yaklaşımının
etkilerini
karşılaştıran
ve
bireysel
verilere
ulaşılabilen
bütün
randomize
kontrollü
çalışmalar
meta-analize
dahil
edildi.
Geç
preterm
EMR
ile
ilgili
hemen
doğum
(çalışma
grubu)
ve
bekleme
yaklaşımının
(kontrol
grubu)
karşılaştırıldığı
randomize
kontrollü
çalışmalar
PubMed,
Scopus,
ClinicalTrials.gov,
EMBASE
ve
Cochrane
veri
tabanından
Aralık
2016
tarihine
kadar
tarandı.
Çalışma
kriterlerine
uygun
olan
çalışmalardaki
araştırmacılarla
temasa
geçilip
hastaların
bireysel
verileri
istendi.
Bireysel
verilere
ulaşılamayan
çalışmalar
meta-analize
dahil
edilmedi.
Meta-analizin
pimer
amacı
neonatal
sepsis,
nekrotizan
enterokolit,
respiratuar
distres
sendromu,
ölü
doğum
veya neonatal ölüm gibi tüm olumsuz neonatal sonuçları karşılaştırmaktır.


TJODist
Bülteni
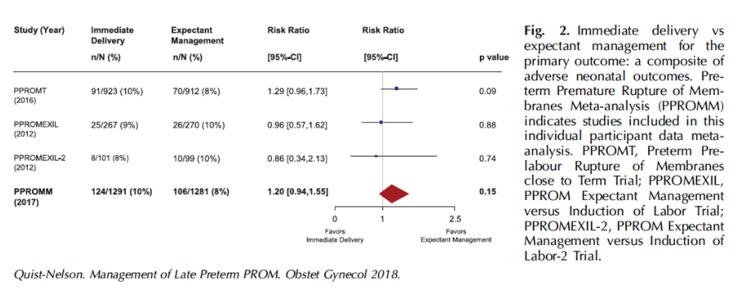
Geç Preterm Erken Membran Rüptüründe Hemen Doğum ile Bekleme
Yaklaşımının Karşılaştırılması: Bireysel Veri Metaanalizi
Özetleyen: Dr. Berna Aslan Çetin




TJOD
İstanbul Şubesi


TJODist
Bülteni
Bulgular
Kriterlere
uygun
8
çalışma
bulundu.
Bireysel
verilere
ulaşılamadığı
için
5
çalışma
meta-analize
dahil
edilmedi.
3
çalışmada
toplam
2.563
gebenin
1.289’u
hemen
doğum
grubuna
1.274’ü
bekleme
yaklaşımı
grubuna
randomize
edilmişti.
Primer
sonuç
olarak
iki
grup
arasında
istatistiksel
fark
saptanmadı.
Hemen
doğum
grubunun
%9.6’sında
ve
bekleme
yaklaşımı
grubunun
%8.3’ünde
neonatal
olumsuz
sonuçlar
saptandı
(RR
1.20, 95% CI 0.94–1.55, p=0.15).
Neonatal
sepsis
oranları
sırasıyla
%2,6
ve
3,5
olarak
saptandı
(RR
0.74,
95%
CI
0.47–1.15).
Hemen
doğum
grubundaki
yenidoğanlarda
respiratuar
distres
sendromu
(RR
1.47,
95%
CI
1.10–1.97)
ve
yenidoğan
yoğun
bakım
ünitesine
yatış
oranları
(RR
1.17,
95%
CI
1.11–1.23)
daha
fazla
saptandı.
Hemen
doğumda
antepartum
kanama
(RR
0.57,
95%
CI
0.34–0.95)
ve
koryoamniyonit
(RR
0.21,
95%
CI
0.13–
0.35)
daha
az
saptandı,
fakat sezaryen oranları daha fazla saptandı (RR 1.26, 95% CI 1.08–1.47).
Sonuç
Sonuç
olarak
geç
preterm
EMRde
hemen
doğum
ve
bekleme
yaklaşımının
neonatal
olumsuz
sonuçlar
açısından
sonuçları
benzerdir.
Sekonder
maternal
ve
neonatal
sonuçlar
ise
karışıktır.
Geç
preterm
EMR
olan
gebelerde
bekleme
yaklaşımı
hemen
doğum
uygulamasına
alternatif
bir
yöntem
olarak
anneye
ve
yenidoğana
yararları ve zararları değerlendirilerek uygulanabilir.

TJOD
İstanbul Şubesi
Serebroplasental oran (CPR) orta serebral arter pulsatilite indeksinin (MCA PI) umblikal arter pulsatilite
indeksine (UA PI) oranıdır ve gebelik haftasına spesifik referans değerleri mevcuttur. Genel olarak düşük
CPR değerinin geç başlangıçlı fetal gelişim kısıtlılığı (FGK) için bir belirteç olduğu düşünülmektedir. Geç
başlangıçlı FGK vakalarında (≥32 hafta) UA PI değeri gebelik haftası ilerledikçe artsa da genelde ciddi bir
plasental vasküler bozukluk olmadıkça normal aralığın üzerine çıkmaz
FGK izlenen gebeliklerde suboptimal plasental fonksiyon sonucunda oluşan fetal kardiyak output ve serebral
otoregülasyon mekanizmalarındaki değişiklere bağlı olarak MCA PI düşer. Bu durum “beyin koruyucu etki”
olarak da bilinir. Düşük CPR değeri ölü doğum, yoğun bakım ihtiyacı, asidoz, neonatal morbidite ve fetal
distres nedeniyle acil sezaryenlerde artış ile ilişkilidir.
Delphi tekniği uygulanarak yapılan bir çalışmada geç başlangıçlı FGK (≥32 hafta) tanısı için sırasıyla CPR <5.
persantil, abdomen çevresi (AC) <10. persantil veya tahmini doğum ağırlığı <10. persantil kriterlerinin
kullanıldığı görülmüştür. Bazı görüşelere göre CPR geç başlangıçlı FGK veya SGA olgularında olumsuz
perinatal sonuçları öngörmek ve doğum zamanını belirleme açısından UA ve MCA’ya göre daha iyi bir
parametredir
Geç FGK tanısını koymak önemlidir çünkü yapısal SGA olgulara göre perinatal sonuçlar farklıdır. Yapısal SGA
olan olgularda komplikasyon riski düşüktür. Yüksek gelirli ülkelerde anomali gözlenmeyen SGA olguların
%60’ından fazlasında miadında doğum olmaktadır ve azalmış doğum ağırlığı artmış mortalite ve morbidite
ile birliktedir. Miadında SGA olan fetuslarda ölü doğum, neonatal ölüm ve ciddi neonatal morbidite riski
SGA olmayanlarda göre belirgin şekilde artmıştır. Bu artmış riskin bir sebebi de SGA fetusların bir kısmına
FGK eşlik etmesidir. Fakat bu durumu daha komplike hale getiren ise tahmini doğum ağırlığı 10. persantil
üzerinde olan fetusların bir kısmında suboptimal büyüme olabilir ve bu anormal CPR değerleri ile bulgu
verebilir. Bu infantlarda operatif doğum ve neonatal morbidite riski artmıştır. Geç başlangıçlı FGK olgularda
belirgin UA doppler patolojisi nadiren görülür ve fetal iyilik halinde bozulma hızlı ve belirti vermeden
gerçekleşir.
CPR SGA fetuslarda olumsuz gebelik sonuçları ile ilişkili olduğundan son zamanlarda obstetrisyenler tarafında
SGA olmayan fetuslarda da artan şekilde kullanılmaktadır. Obstetrik yönetimdeki ölü doğum korkusu
nedeni ile terme yakın SGA olmayan fetuslarda tek başına düşük CPR değeri obstetrik müdahaleler için
(elektif erken term doğum ve/veya operatif doğum) bir endikasyon haline gelmiştir. CPR değerinin rutin
olarak rapor edilmesi veya CPR’nin MCA ile UA doppler değerlerinden kolayca hesaplanabilmesi bu
duruma katkıda bulunmuştur. Düşük CPR bulgusuna bakarak bunun plasental fonksiyon bozukluğu lehine
bir bulgu olduğunu düşünen klinisyenler gebeliği gereksiz yere uzatmak yerine erken term doğumu
seçmektedirler. Bu yaklaşım ile ilgili asıl sorun bu konuda iyi düzeyde bilimsel kanıtın olmamasıdır. Düşük
CPR değeri birtakım olumsuz gebelik sonuçları ile ilişkili olsa da bir tarama testi olarak performansı zayıftır.


TJODist
Bülteni
SGA olmayan infantlarda serebroplasental oranı kullanarak olumsuz perinatal
sonuçları öngörmek: temkinli olunmalı
Sailesh Kumar1, Francesc Figueras2, Wessels Ganzevoort3, Jessica Turner1, Lesley McCowan4
1
Mater Research Institute-University of Queensland and Faculty of Medicine, University of Queensland, Brisbane, Australia
2
Barcelona Center for Maternal-Fetal and Neonatal Medicine, Barcelona, Spain
3
Department of Obstetrics and Gynaecology, Amsterdam UMC, University of Amsterdam, Netherlands
4
Department of Obstetrics and Gynaecology, University of Auckland, Auckland, New Zealand
Tercüme: Dr. Hakan Erenel


TJOD
İstanbul Şubesi


TJODist
Bülteni
CPR için sınır değer konusunda bir fikir birliği yoktur. Bazı araştırmacılar 5 veya 10. persantil değerini
kullanırken, ötekileri 0.6765 MoM veya <1 veya <1.1 değerlerini kullanmaktadır.
SGA bir fetusta ölçüm yapmak tahmi ağırlığı 10. persantil üzerinde olan bir fetusa göre çok daha anlamlıdır.
Düşük CPR değerinin intrapartum ve perinatal komplikasyonlar ile ilişkisi bilinse de SGA olmayan fetuslar
bir tarafa bırakılsın, SGA olanlarda bile erken doğumun sonuçları iyileştirdiğine dair yüksek kalite kanıt
yoktur.
Literatürde ileri term gebeliklerde düşük CPR değeri ile ilişkilendirilmiş durumlar doğum şekli, perinatal ölüm, 5.
dakikada düşük APGAR skoru, yoğun bakım ihtiyacı, intrapartum fetal distrese bağlı acil sezaryendir. CPR
SGA popülasyonda bakıldığında daha yüksek sensitivite değerlerine sahip olmasına karşın taranan
popülasyon, bakılan sonuç, gebelik haftası ve kabul edilen sınır değerlere bağlı olarak test performans
ölçütleri (sensitivite, spesifisite, eğri altında kala alan, likelihood ve odds oranı vb.) geniş güven aralığına
sahiptir. Literatürde rapor edilen pozitif likelihood oranlarının (PLR) hepsi 10’nun altındadır ve çoğunda 5’in
altındadır. Bu durum düşük CPR değerinin ileri gebelikte olumsuz sonuçlar için SGA kohort için bile en iyi
ihtimalle düşük ve orta dereceli likelihood oranına sahip olduğunu gösterir. En yeni sistematik derleme ve
meta-analiz sonuçlarına göre FGK şüphesi olan gebeliklerde perinatal ölüm için PLR sadece 3.9 olarak
bulunmuştur. CPR değerinin herhangi bir olumsuz sonuç öngörüsü kabiliyetine bakıldığında sonuçlar yakın
bulunmuştur (erken FGK olgularda PLR 4.2, geç FGK olgularda PLR 2.3). Bu nedenle düşük CPR ve
olumsuz sonuçlar arasındaki ilişkiyi kabul etsek de bizim görüşümüze göre insidental olarak, tek bir
muayene sonrası veya seri takipler sonrası (başka bulgular yokluğunda) düşük CPR tespit ediliğinde
yaygınlaşan erken term doğum yaklaşımını haklı çıkaracak bilimsel kanıt yoktur. Böyle bir yaklaşım
maternal anksiyete, artmış obstetrik müdahale ve zarara neden olma potansiyeline sahiptir. Erken term
doğurtulan çocuklarda sadece neonatal komplikasyonlar değil uzun dönemde olumsuz nörogelişimsel
sekeller de daha fazla oranda görülür.
Yakın zamandaki derlemeler ve protokoller geç SGA/FGK olguların yönetiminden, nasıl takip edileceğinden ve
doğum zamanlamasından bahsetmektedir. Sadece Yeni Zelanda’daki rehberler izlem ve doğum
zamanlaması için CPR bakılmasının rolünden bahsetmektedir. Tahmini doğum ağırlığı 10. persantilin
üzerinde olan olgularda (abdomen çevresinde veya büyüme hızında gerilik olmadıkça) CPR (hatta MCA)
kullanımından kaçınılmalıdır.
Biz bu nedenle tahmini kilo ve abdomen çevresi 10. persantil üzerinde olan ve gelişim hızında azalma
olmayan ve UA PI 95. persantilin altında olan vakalarda MCA PI (dolayısıyla CPR) rapor edilmesinin
gerekli olmadığını savunmaktayız. Böyle bir durumda CPR ile daha sık izlem ve erken term doğumu
destekleyecek yeterli kanıt yoktur. SGA olmayan fetuslarda sadece düşük CPR nedeni ile müdahale
edilmesini haklı çıkaracak yeteri kadar güçlü bilimsel kanıt yoktur. Devam eden çalışmalar sonucunda
gelecekte bu yaklaşım değişebilir.

TJOD
İstanbul Şubesi
Giriş:
İnsan papillomavirüsü şüphesiz cinsel yolla bulaşan bir virüstür. Fakat bakire kişilerde de saptanması cinsel
ilişki dışı geçiş yollarının da varlığını önermektedir. Bazı kanıtlar kontakt bulaşı desteklemektedir. Kanda
mononükleer hücrelerde saptanması da hematojen yayılımın da olabileceğini düşündürse de kan ile bulaşı
gösteren bugüne kadar herhangi bir kanıt bulunmamıştır. HPV DNA ve HPV lezyonları yenidoğanlarda,
bebeklerde ve çocuklarda bulunabilmektedir. Enfekte anneden çocuğa geçiş birçok çalışmada bildirilmiştir.
Doğum şekli bu geçişte bir rolü olabilir. Geçişi tam olarak engellemese de sezaryen ile doğumun HPV
geçişi için koruyucu rolü mevcuttur.
Vertikal geçiş gebelikte veya doğum esnasında olabilir. Amniotik sıvıda, plasentada ve fetal zarlarda HPV
saptanması fetusa intrauterin HPV geçişini desteklemektedir. İntrauterin HPV geçişi annenin genital
sisteminden veya transplasental olabilir. Transplasental geçiş, HPV ile enfekte beyaz kürelerin maternal-
fetal bariyeri geçmesiyle olmaktadır.
Bu sistematik derleme ve meta analiz antenatal vertikal HPV geçişini ve sezaryen ile vajinal doğum arasındaki
vertikal geçiş riskini değerlendirmektedir.
Metod:
Pubmed ve Scopus veritabanları 24 kasım 2016 tarihinde taranarak bu konuda yapılan yalnızca prospektif
çalışmalar dahil edildi. İntrauterin HPV geçişi, HPV DNA tip spesifik uyumluluğun anne, plasenta ve
yenidoğan arasında gözlenmesiyle saptanmaktadır. Seçilen çalışmalarda annede (genital, bukkal veya
periferik kanda), uterusta (plasenta, amniotik sıvı veya membranlarda) ve yenidoğanda (nazofarinks,
genital, bukkal, cilt ve kord kanı) HPV ile ilgili verileri bulunmaktadır.
Sonuç:
Pubmedde 307 ve Scopusta 171 makale ilk aramada saptanırken çalışma kriterlerine uyan 9 makale meta-
analize dahil edilmiştir. Bu çalışmalar toplam 421 HPV pozitif anne ve yenidoğanın bilgilerini içermektedir.
Çalışmalar 1992- 2016 yılları arasında yayınlanmıştır.
Meta-analiz; HPV geçişi %4,936 ( %95 CI; 1,651-9,849) ve çalışmalar arası heterojenite orta derecededir (i2:
%72,21). İntauterin HPV geçiş riski; sezaryen ile doğum ve vajinal doğum arasında istatiksel olarak anlamlı
bulunmamıştır 0,912 (%95 CI; 0,22-3,67); heterojenite ise düşük derecededir (i2: %24,48).


TJODist
Bülteni
HPV’nin intrauterin geçişi: literatürün sistematik gözden geçirilmesi
Intrauterine HPV transmission: a systematic review of the literature
Andreas Zouridis, Theodoros Kalampokas, Konstantinos Panoulis, Nicolaos Salakos, Efthimios Deligeoroglou. Archives of Gynecology and
Obstetrics (2018) 298:35–44.
Tercüme: Dr. Engin Çelik


TJOD
İstanbul Şubesi


TJODist
Bülteni
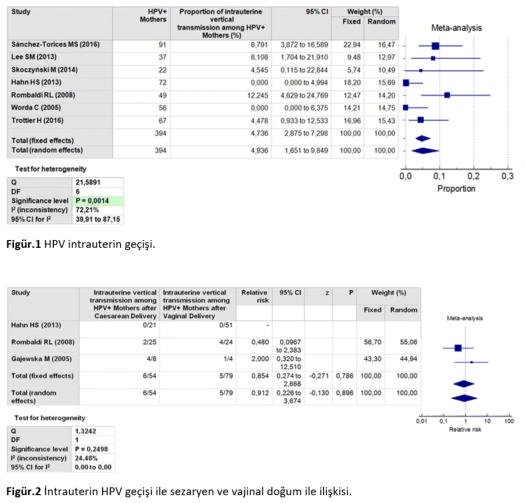
Tartışma:
Bu çalışma intrauterin HPV geçişi ile ilgili yapılan ilk sistematik derlemedir. Şimdiye kadar yapılan
çalışmalardan hiçbiri intrauterin geçiş ile doğum esnasındaki geçişi ayırmamaktadır. Yapılan diğer
çalışmalar çok heterojendi; anne-çocuk arası geçiş frekansı %28 ile %39,7 arasında değişmekteydi.
Çalışmalardaki heterojenitenin başlıca nedeni annenin seçilme kriterlerinin çalışmalar arasında farklılık
göstermesidir. İkinci olarak, çalışılan spesimen ve toplanma şeklinin farklılığıdır. Tüm çalışmalarda
PCR tabanlı HPV tanı testleri kullanılsa da çalışmalar arasında bakılan HPV tipleri farklılık
göstermektedir.
Doğum şeklinin değerlendirildiği yakın zamanlı bir meta-analizde sezaryen ile doğumun istatiksel olarak
anlamlı düşük HPV geçişine neden olduğu gösterilmiştir ( %14,9’e karşı %28,2. RR: 0,515. %95 CI
0,34-0,78 ).

TJOD
İstanbul Şubesi
Giriş
Uterin myomlar, düşük malignite potansiyeli olan benign monoklonal tümörlerdir. Üreme çağındaki kadınların
% 70' inde görüldükleri tahmin edilmektedir. [1] Obez ve Afro-Amerikan kökenli kadınlarda daha yüksek
insidansa sahiptirler ve semptomatik olgularda cerrahi tedavi ön plandadır. Myomlar, pelvik ağrı, anormal
uterin kanama, infertilite / subfertilite ve istenmeyen gebelik sonuçları gibi birçok semptomla ilişkili olabilir.
[2] Ancak uterin myomu olan kadınların büyük çoğunluğu asemptomatiktir. Genel olarak, myomların sayı,
büyüklük ve lokalizasyonları, bu belirtilerin ortaya çıkmasında önemli rol oynamaktadır. Geçmişte myomlar
abdominal laparotomi ile, doğurganlığını korumak isteyen hastalarda myomektomi veya kesin tedavi
yöntemi olarak kabul edilen histerektomi ile tedavi edilirdi. Günümüzde, subseröz ve intramural myomların
tedavisinde minimal invaziv bir yöntem olarak laparoskopi tercih edilirken, histeroskopi submukoz
myomların tedavisinde altın standart tedavi olarak kabul edilmektedir. Semptomatik submüköz myomların
tedavisinde histeroskopik miyomektomi önerilirken, asemptomatik üreme çağındaki kadınlarda
histeroskopik miyomektominin yararları mevcut literatürün yetersizliği nedeniyle hala tartışılmaktadır. Son
zamanlarda Parazzini ve arkadaşları [2] tarafından submukoz myomlara ait verilerin özetlendiği bir
çalışmada, özellikle çok sayıdaki submüköz myomların embriyo implantasyonunu ve gebelik sonuçlarını,
endometriyal boşluğun anatomik yapısını değiştirerek (esas olarak kitle etkisi nedeni ile) etkileyebileceği
bildirilirken, subseröz ve intramural miyomların ise gebelik kayıpları üzerinde etkilerinin olmadığı
bildirilmiştir. Myom çapının lineer olarak büyüdüğü düşünüldüğünde, myom yüzeyinin, karesi oranında ve
hacminin kübü oranında büyüdüğü bilinmektedir. [3] Tüm faktörler göz önüne alındığında, <30 mm
boyutlarında bir submukoz myomun bile uterin kavite morfolojisinde önemli bir etkisi olabilir. Ayrıca, son
zamanlarda yapılan bir meta-analizde, gebelik kayıplarının çoğunun görüldüğü ilk trimesterde, uterin
myomlarının sistematik olarak büyüdüğü bildirilmiştir. [4] Buna ek olarak, submüköz myomlar embriyo
implantasyonunda önemli bir rol oynayan gen kümelerinin önemli epigenetik modülasyonları yoluyla
intrauterin mikroçevreyi değiştirebilirler. [5] Bütün bu veriler birlikte ele alındığında, myomektominin,
uygulanan cerrahi yönteminden bağımsız olarak, tekrarlayan gebelik kaybı öyküsü olan hastalarda neden
gebelik sonuçlarını iyileştirdiği ortaya konabilir. [2] Son olarak, asemptomatik submukozöz myomların
histeroskopik yöntemle çıkarılması, premalign/malign ayrımında doku tanısı elde etme imkanı sunar.
Uterin kavite içine tamamen yerleşmiş, <15 mm olan submüköz myomların (Tip 0, Uluslararası Jinekoloji
Federasyonu ve Obstetrik sınıflandırması [FIGO]), ofis ortamında güvenli bir şekilde çıkarılabileceği
bildirilmiştir [3];
Submukozal yerleşimli olup intramural komponenti olan myomların (FIGO tip 1 ve 2), tedavisinde cold loop
histeroskopik myomektomi, myoma ait psödokapsülün intakt kalması ve myometriumun anatomik ve
foksiyonel bütünlğünün korunması açısından önerilen bir cerrahi yaklaşımdır . [6-8]
Üreme çağındaki hastalarda mevcut somut delil eksikliği nedeniyle bu sık karşılaşılan asemptomatik
submüköz myomların tedavisi için iyi tanımlanmış önerilerde bulunmak amacıyla Küresel Histeroskopi
Kongresi Bilimsel Komitesi aşağıdaki önerileri sunmaktadır:


TJODist
Bülteni
Üreme Çağındaki Kadınlarda Asemptomatik Submukoz Miyomların Yönetimi.
Histeroskopi Bilimsel Komitesi Küresel Kongresi'nden Bir Konsensus Bildirisi
Management of Asymptomatic Submucous Myomas in Women of Reproductive Age. A
Consensus Statement from the Global Congress on Hysteroscopy Scientific Committee
Antonio Simone Lagan`a MD , Luis Alonso Pacheco MD , Andrea Tinelli MD, PhD , Sergio Haimovich MD , Jose Carugno MD, FACOG , Fabio
Ghezzi MD , Ivan Mazzon MD , Stefano Bettocchi MD
J Minim Invasive Gynecol. 2018 Jul 13. pii: S1553-4650(18)30351-0. doi: 10.1016/j.jmig.2018.06.020. [Epub ahead of print]
Tercüme: Dr. Cihan Kaya


TJOD
İstanbul Şubesi


TJODist
Bülteni
1.
Submüköz myomlarda ofis histeroskopi ile gör ve tedavi et yaklaşımı uygulanacak ise tedavi öncesi
myom sayısı, boyutu ve yerleşimini değerlendirmek amacı ile transvajinal ultrason kullanımı yararlı
olacaktır.
2.
Yakın zamanda fertilite beklentisi olmayan ve ≥1 sayıda, 15 mm'den küçük asemptomatik submüköz
myomlarda, histeroskopik myomektomi tavsiye edilir ancak takip yönetimi de kabul edilebilir. Takip
yönteminin tercih edilmesi durumunda, semptomların klinik gözetimi ve myomların boyutlarının takibi için
seri transvajinal pelvik ultrasonografi tavsiye edilir.
3.
Yakın zamanda fertilite beklentisi mevcut ve ≥1 sayıda, ≥15 mm asemptomatik submüköz myomların
tedavisinde histeroskopik myomektomi önerilir.
4.
Farklı histeroskopi teknikleri arasında, cold loop rezektoskopik myomektomi mümkün olan en fazla
myometrial dokunun korunması amacı ile tercih edilen yaklaşım olmalıdır [6–8]; diğer histeroskopik
myomektomi teknikleri [6] ile yapılan diseksiyon, vaporizasyon veya morselasyon gibi [9] doku çıkarma
sistemlerinin kullanıldığı yöntemler de kabul edilebilir. Son olarak, 16 Fr mini rezektoskop varlığında bu
yöntemin kullanımı düşünülmelidir. [10]
5.
Histeroskopik myomektomi için bipolar veya monopolar enerji cihazlarının kullanımı eşit ölçüde kabul
edilebilir. [11] Sıvı dengesi kullanılan distansiyon medium türlerinden bağımsız olarak, özellikle uzun
süreli prosedürlerde ve kalp, akciğer veya böbrek hastalığı gibi sıvı hemodinamikleri üzerinde bilinen
etkisi olan komorbiditelerin varlığında. her zaman dikkatli biçimde takip edilmelidir.
6.
Submüköz myomların enükleasyonunda histeroskopik lazer enerjisi kullanımı konusunda daha fazla
araştırmaya ihtiyaç duyulurken, bu yöntem umut vaad eden tedavi seçeneği olarak kabul edilmektedir.
[12]
7.
Tip 0 ve tip 1 submukoz myomlarının tek adımlı bir yaklaşımla tamamen çıkarılma olasılığı daha
yüksektir. Bunun aksine, tip 2 submukoz myomlar için çok seanslı prosedürler gerekebilir. Ayrıca,
endoskopist, histeroskopik makas veya bipolar elektrot yardımı ile myomu saran endometriyal mukoza
insizyonunda, uterin duvarın intrakaviter kısmının endometriyuma yaptığı refleksiyon çizgisi boyunca
myom ve psödokapsülü arasındaki klivaj alanını bulana kadar çizimin yapıldığı, Ofis Kısmi İntramural
Myom Hazırlığı tekniğini uygulamayı düşünebilir. [13] ≤40 mm boyutlarında olan intrakaviter myomlarda
ise, sonraki ikinci adım eksizyon, dört hafta sonra ofis ortamında güvenli bir şekilde yapılabilir. [14]
Bunun aksine, > 40 mm intrakaviter myomlar için, ikinci adım rezektoskopik prosedürler önerilmektedir.
8.
Endometriyal atrofiyi indüklemek ve submükoz myom boyutunu azaltmak amacı ile tıbbi tedavi, ≥15 mm
boyutlarındaki myomlarda histeroskopik myomektomi öncesi düşünülebilir. Ancak, mevcut veriler, en iyi
farmakolojik tedavi şeklini belirlemede yetersizdir.
9.
Özellikle nullipar, submüköz myom boyutu > 15 mm olan hastalarda, histeroskopik myomektomiden önce
dilatasyonu kolaylaştırmak amacıyla servikal priming önerilir.[15] Ancak, mevcut veriler uygun servikal
priming yöntemini belirlemede yeterli değildir.
10.
Ofis şartlarında yapılan histeroskopiden ya da ameliyathane şartlarında yapılan rezektoskopik
myomektomilerden önce profilaktik antibiyotik kullanımı, pelvik inflamatuar hastalık öyküsü olup
rezektoskopik cerrahi planlanan hastalar dışında, önerilmemektedir. [16]
11.
Rezektoskopik myomektomi sonrası intrauterin adezyon oluşma riski düşük olsa da, bu oran cold loop
enükleasyon tekniği [6–8], termal yayılımı en aza indirgemek için sadece “cut” ayarında enerji kullanımı
ve anti-adezyon tedavisi kullanılarak en aza indirilebilir.
12.
İkinci bir histeroskopi, ilk rezektoskopik myomektomi girişiminden sonraki 3 ay içerisinde, uterin kavite
değerlendirilmesi ve olası erken adezyon oluşumunun önlenmesi amacıyla yapılmalıdır.
Son olarak, intrakaviter myom boyutunu > 2,0 cm’ den aza indirmek için, submukoz myomların erken teşhisi
ve tedavisi her zaman teşvik edilmelidir.