TJOD
İstanbul Şubesi



Değerli meslektaşlarımız,
TJOD
İstanbul
Bülteni
Ekim
2018
sayısı
ile
yine
sizlerle
birlikteyiz.
Sevgili
editör
Barış
Ata
’nın
editoryal
yazısı
ve
bültenin
oluşmasında
emek
harcayan
editoryal
üyelerimiz
Engin
Oral,
Engin
Çelik,
Berna
Aslan
Çetin,
Nadiye
Dugan,
Hakan
Erenel,
Cihan
Kaya,
Engin
Türkgeldi,
Cenk
Yaşa
’nın
değerli
yazıları
ile
dolu
dolu
bir
bülten
bulacaksınız,
katkıları
için teşekkürler.
Hocalarımızın
deneyimlerini
ve
düşüncelerini
bizler
ile
paylaşması
için
söyleşi
yazılarımız
bu
kez
Macit
Arvas
hocamız
ile
devam
etmekte,
katkıları için kendilerine teşekkür ederiz.
TJOD
İstanbul
2018-2019
döneminin
ilk
toplantısını
“
Ürojnekoloji’de
Yenilikler-2018
”
konu
başlığı
ile
16
Eylül
2018
Pazar
günü
Hilton
İstanbul
Bosphorus’da
gerçekleştirdik,
gayet
verimli
bir
toplantı
oldu,
sunumları web sayfamızdan takip edebilirsiniz.
Bundan
sonraki
toplantı
14
Ekim
2018,
Hilton
İstanbul
Bosphorus’da
Veli
Mihmanlı
ve
Fuat
Demirkıran
hocalarımızın
başkanlığında
hazırlanan
“Onkoloji’de
Preinvaziv
Hastalık
Yönetimi
ve
Organ
Koruyucu
Yaklaşımlar”
olacaktır.
Program
detaylarını
web
sayfamızda
(
http://www.tjodistanbul.org
) bulmanız mümkündür, katılmanızı ve katkı vermenizi bekliyoruz.
TJOD
İstanbul
bülteninin
editörü
sevgili
Barış
Ata’nın
da
dikkat
çektiği
gibi
TJOD
İstanbul
Ekim
2018
sayısındaki
en
tartışmalı
makalelerden
biri
Dr.
Hakan
Erenel’in
özetlediği
“Amerika
Kadın
Doğum
Birliği
(ACOG)
2018”
komite
görüşü
ki
“Amerika
Maternal-Fetal
Medicine”
derneği
ile
birlikte
hazırladıkları
“Gebelikte
Düşük
Doz
Aspirin
Kullanımı”
1
.
Esasında
literatürde
düşük
doz
ile
50
–
150
mg/gün
aspirin
kullanımı
belirtilmektedir.
Bu
konularda
farklı
düşünce,
kanıt
ve
bulgular
mevcuttur,
bunların
tümünü tartışmak bültenin içeriğinin dışındadır, bir makale veya toplantıda tartışılacak başlıklardır.
Aspirin
obstetrikte
arterial
tromboz
profilaksisi,
anti-fosfolipid
sendromu
dışında
profilaksi
amaçla
preeklampsi
durumunda
da
kullanılabilmektedir.
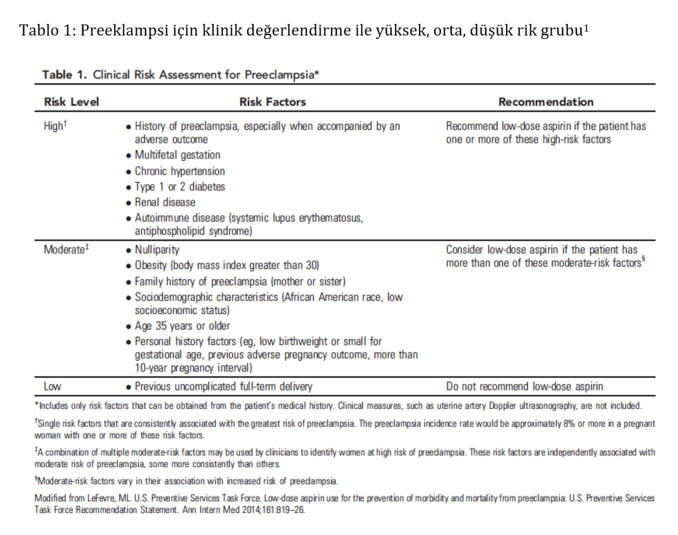
Yüksek
risk
grubunda
(Tablo
1)
veya
daha
önce
32-34
hafta
öncesi
ağır
preeklampsi
öyküsü
olan
grubda
profilaksi
amaçlı
kullanımı
şekinde
olabilmektedir.
Hangi
dozda
kullanalım
da
preeklampsi’yi
önleyelim
ve
anne
ve
fetusa
zararlı
olmayalım?
Düşük
doz
aspirin’nin
anne
ve
fetus
için
belirgin
bir
olumsuz
etkisi
bildirilmemekle
birlikte
aspirin
allerjisi
olan,
nazal
polipleri
bulunan
ve
aspirin
ve
benzeri
non-steroid
anti-inflamatuvar
ajanlar
ile
oluşan
bronkospazm
öyküsü
olanlarda
kullanılmaması
gerekmektedir.
Peptik
ülser
ve
benzeri
durumlarda
ise
dikkatli
kullanılması önerilmektedir.
Bir
çok
farklı
doz
kullanımı
olmakla
birlikte
bu
bültende
özetlenen
ACOG
-2018
komite
görüşünde
12-28
hafta
arasında
(terichen
<16
hafta
öncesi)
bir
veya
daha
fazla
yüksek
risk
faktörü
olan
grupda
veya
birden
fazla
orta
risk
faktörüne
sahip
olan
grupdaki
kişilere
81
mg/gün
aspirin
başlanması
ve
doğuma
kadar
kullanılması
önerilmektedir
1
.
Ancak
diğer
dozlar
da
dışlanmamaktadır.
Ek
olarak
preeklampsi
gibi
bir
risk
faktörü
veya
öyküsü
yoksa
sadece
IUGR
durumunda
da
aspirin
kullanımı
önermemekte
1
.
Ayrıca
Dünya
Sağlık
Örgütü
2011
yılında
preeklampsi
profilaksisi
çin
75
mg/gün
kullanılmasını
önermiş
olduğunu da belirtmektedir
2
.
TJODist
Bülteni
Ekim 2018




TJOD
İstanbul Şubesi



ASPRE
çalışmasında
ise
<16
haftadan
önce
başlanması
ve
terme
kadar
150
mg/gün
kullanılması
durumunda
<37 hafta öncesi preterm preeklampsi’yi istatisksel olarak anlamlı şekilde %62
(OD:
0.38
(%95CI
0.20
–
0.74)
azaltmakta,
ayrıca
<34
hafta
öncesi
%82
azaltmakla
birlikte
istatiksel
olarak anlamlı bulunmamış (OD:0.18, %95 CI 0.03 – 1.03) olduğu bildirilmektedir
3
.
Mart
2018’de
yayınlanan
aspirin
kullanımı
ile
ile
ilgili
bir
derlemede
16
hafta
öncesi
ve
<100
mg
veya
16
hafta
sonrası
<100
mg
veya
>
100
mg/gün
aspirin
kullanımının
preeklampsi
profilaksisinde
etkisi
olmadığı
bildirilmekte
4
.
Buna
karşın
<
16
haftadan
önce,
>
100
mg
aspirin
kullanımı
preterm
preeklampsi riskini %70 azaltmakta olduğu belirtilmektedir
4
.
Özetlemek gerekirse:
1
.
ACOG
2018
komite
görüşünde
81
mg/gün
aspirin
12-28
hafta
aralığında,
tercihen
<16
haftadan
önce başlanmalı ve doğuma kadar kullanılmalı.
2
.
ASPRE
2017
çalışmasına
göre
preeklampsi
profilaksisi
için
150
mg/gün
aspirin
<16
haftadan
önce
başlanmalı ve 36 haftaya kadar kullanılmalı.
3
.
Mart
2018
derlemede
ise
aspirin
<16
hf
öncesi
başlanmalı
ve
en
az
>
100
mg/gün
36
haftaya
kadar
kullanılmalı.
Bu çalışmalardan da anlaşıldığı üzere bir çok farklı şekilde kullanılabilmekte;
1
.
Yüksek
risk
grubunda
aspirin
<16
hafta
öncesi
başlanması
tercih
edilmeli
ancak
12-28
hafta
aralığında da başlanması ve 36 haftaya kadar veya doğuma kadar kullanılması mümkün.
2
.
Günlük
doz
olarak
75-150
mg
aralığında,
farklı
dozlarda
kullanılması
söz
konusu
olabilmekte,
bir
çok
yayının
değerlendirildiği
derlemeye
göre
aspirin
dozunun
>
100
mg/gün
kullanılması
istatiksel
olarak
<37
haftadan
önce
gelişen
preterm
preeklampsi
profilaksisi
için
daha
etkili
olduğu
bildirilmektedir.
3
.
Ülkemizde
düşük
doz
olarak
80
mg,
100
mg
ve
150
mg
aspirin
tabletleri
bulunmaktadır.
Bu
veriler
ışığında
preeklampsi
profilaksisi
içn
>
100
mg/gün
aspirin
36
haftaya
kadar
kullanımı
tercih edilebililir ancak 75-150 mg /gün aralığında da kullanımı mümkün gibi görünmektedir.


TJODist
Bülteni


TJOD
İstanbul Şubesi



Kaynaklar
1
.
ACOG
Committee
Opinion,
Number
743.
Committee
on
Obstetric
Practice,
Society
for
Maternal–Fetal
Medicine.
Low–Dose
Aspirin
Use
During Pregnancy, July 2018.
2
.
World Health Organisation. WHO recommendations for prevention and treatment of pre-eclampsia and eclampsia. WHO, 2011.
3
.
Rolnik,DL,
Wright,
D,
Poon
LC
et
al.
Aspirin
versus
Placebo
in
Pregnancies
at
High
Risk
for
Preterm
Preeclampsia.
N
Engl
J
Med
2017;377:613-22.
4
.
Roberge
S,
Bujold
E,
Nicolaides
KH.
Aspirin
for
the
prevention
of
preterm
and
term
preeclampsia:
systematic
review
and
metaanalysis.
Am J Obstet Gynecol. 2018;218(3):287-293.
Hepinize sevgi ve saygılarımızla.
Ekim 2018
Dr. Ahmet GÜL
TJOD İstanbul Başkanı


TJODist
Bülteni


TJOD
İstanbul Şubesi



Sayın meslektaşlarım,
Ekim
bültenimizde
yine
her
çalışma
alanımızdan
günlük
uygulamamıza
yol
gösterecek
yazılar
seçmeye
çalıştık.
Bu
ayki
röportajımız
Jinekolojik
Onkoloji’nin
duayenlerinden
Sayın
Profesör
Macit
Arvas
Hocamız
ile.
Hocanın görüş ve deneyiminin hepimize ışık tutacağından eminim.
Dr.
Cenk
Yasa
,
Eylül
toplantımızda
tartışılan
ürojinekoloji
konularını
sizler
için özetledi.
Onkoloji
alanında
Dr.
Engin
Çelik
postmenopozal
kanamaların
endometrium
kanseri
ile
ilişkisini
inceleyen
bir
meta-analizi
özetledi.
Her
postmenopozal
kanamada
biyopsi
yapılmalı
mı
yoksa
bir
triyaj
ile
seçim
yapmak mümkün olabilir mi sorusunun cevabını arayan bir makale.
İnfertilitede
Dr.
Engin
Türkgeldi
endometriosize
cerrahisine
farklı
kılavuzların
nasıl
yaklaştığını
inceleyen bir makaleyi
özetliyor. Göreceğinzi gibi, kılavuzlar da kendi aralarında farklılık gösterebiliyorlar.
Bu
durumun
nedenleri
arasında
her
konuda
kesin
yargıya
varmaya
yetecek
veri
olmaması
ve
mevcut
verilerin
farklı
uzmanlar
tarafından
farklı
yorumlanabilmesi
var.
Tabii
ki
endometriozis
gibi
karmaşık
ve
çok
yönlü
bir
konuda
tüm
dünyanın
aynı
kanıda
olması
beklenemez.
Aynı
durum
obstetrik
makalemizde
de
gözleniyor
ve
aslında
bir
çok
konu
için
böyle.
Bu
nedenle
hepimiz
kılavuzları
da
aynı
diğer
makaleler
gibi
kendi
bilgi
ve
deneyimimizin
süzgecinden
geçirerek
yorumlamalı
ve
bizim
çalışma
koşullarımızı
ve
çalıştığımız
hasta
popülasyonunun
beklentilerini
de
göz
önüne
alarak
uygulamamızı
yönlendirmeliyiz.
Kanıta
dayalı
tıp
tam
olarak
da
bu
demektir;
bilimsel
kanıtları
kendi
klinik
değerlendirmemiz
ve
hastalarımızın değer yargıları ve tercihleriyle kesiştirecek şekilde uygulama yapmak.
Bu
sayıda
Dr.
Nadiye
Köroğlu
’nun
hazırladığı
jinekoloji
makalemiz
de
İnfertilite
ile
biraz
kesişiyor.
Aromataz
inhibitörlerinin
jinekolojideki
kullanımı
ile
ilgili
ACOG
bülteninin
en
önemli
yeni
mesajı
bence
aromataz
inhibitörlerinin
anovulatuar
kadınlarda
ovülasyon
indüksiyonunda
ilk
seçenek
olması
gerektiği
artık
açıkça
vurgulanıyor.
Letrozol
bu
amaçla
ruhsatlanmamış
olsa
da
klomifen
ile
aynı
gebelik
kategorisinde olduğun vurgulamak isterim.
Jinekolojik
cerrahi
makalemizi
Dr.
Cihan
Kaya
hazırladı.
Kolorektal
cerrahiden
başalayan
Enhanced
Recovery
After
Surgery,
yani
cerrahi
sonrası
daha
hızlı
iyileşme
kavramının
jinekolojide
pek
hızlı
yaygınlaşabildiğinden
şüphem
var.
Hastaları
zorlayan
uzun
açlık,
mutlak
barsak
temizliği
gibi
uygulamaların
faydaları
kanıtlanmadığı
gibi
iyileşmelerini
zorlaştırdıkları
gösteriliyor.
Basit
ve
ilave
masraf
ve
efor
gerektirmeyen
tedbirlerle
hastalarımızın
cerrahi
sonrası
dönemde
yaşadıkları
deneyimleri
iyileştirmek
mümkün.
Çok
net
mesajları
olan
bir
makale,
günlük
uygulamada
kullanabileceğinize
inanıyorum.



TJODist
Bülteni




TJOD
İstanbul Şubesi



Bu
sayıdaki
en
tartışmalı
makalemiz
ise
Obstetride
Dr.
Hakan
Erenel
’in
özetlediği
gebelikte
düşük
doz
aspirin
kullanımı
ile
ilgili
ACOG
komite
görüşü.
Diğer
önerilerin
yanında,
komite
mevcut
kanıtları
değerlendirdikten
sonra
preeklampsi
için
yüksek
riskli
kadınlarda
12
–
28.
Gebelik
haftaları
arasında
81
mg/gün
aspirin
öneriyor.
Bu
öneri
2017’de
New
England
Journal
of
Medicine’da
yayınlanan
büyük
örneklemli
randomize
kontrollü
çalışmanın
ve
arkasından
2018
Mart’ta
yayınlanan
bir
meta-
analizin
sonuçlarıyla
çelişkili.
Bu
çalışma
ve
meta-analiz
preterm
preeklamspi
riskini
azaltmak
için
aspirin
dozunun
100
mg/gün’den
yüksek
olması
gerektiğini
gösteriyorlar.
Güvenli
yan
etki
profili
de
göz
önüne
alındığında
benim
görüşüm
11
–
14
taramasından
36.
Haftaya
kadar
150
mg/gün
kullanmak
yönünde.
Sizler
de
görüşlerinizi
bize
iletirseniz,
bir
dahaki
bültenimizde
bu
konuda
bir
tartışma
platformu oluşturabiliriz.
Dr.
Berna
Aslan
’ın
hazırladığı
diğer
obstetrik
makalemiz
güncel
konu
şarbon
ile
ilgili.
Et
ürünlerinin
iyice pişirilmesi gebelere her zaman tavsiye edilmekle beraber bu günlerde daha da çok vurgulanmalı.
Sadece bu konuda değil, bültende bulunması gerektiğini düşündüğünüz her konuda bana lütfen yazın.
Gelecek bültende görüşmek üzere en iyi dileklerimle.
Dr. Barış Ata
Kadın Hastalıkları ve Doğum Anabilim Dalı
Koç Üniversitesi Tıp Fakültesi


TJODist
Bülteni



TJOD
İstanbul Şubesi





TJODist
Bülteni

Bülten Kurulu (Soyadı Sırası)
Editörler
Dr. Barış Ata
Dr. Engin Oral
Editöryal Kurul Üyeleri
Dr. Berna Aslan
Dr. Engin Çelik
Dr. Nadiye Dugan
Dr. Hakan Erenel
Dr. Cihan Kaya
Dr. Engin Türkgeldi
Dr. Cenk Yaşa
TJOD İstanbul Yönetim Kurulu
Dr. Ahmet Gül
(Başkan)
Dr. Recep Has
(2. Başkan)
Dr. Funda Güngör Uğurlucan
(Sekreter)
Dr. Veli Mihmanlı
(Sayman)
Üyeler (Soyadı Sırası)
Dr. Halil Aslan
Dr. Barış Ata
Dr. Burcu Özmen Demirkaya
Dr. Albert Kazado
Dr. Engin Oral
Dr. Abdullah Tüten
Dr. Gökhan Yıldırım



TJOD
İstanbul Şubesi
•
Prof. Dr. Macit Arvas
•
Doğum tarihi ve yeri: 1953, Ankara
•
Eğitimi: Cerrahpaşa Tıp Fakültesi (1974-1980)
•
Cerrahpaşa Kadın Hastalıkları ve Doğum (1980-1985)
•
1989’da Doçent ve 1996’da Profesör oldu.
Kendinizi kısaca tanıtır mısınız?
İlkokulu
Ankara’da,
ortaokulu
İstanbul
Pertevniyal
Lisesi’snde
okudum.
Liseyi
ise
babamın
işi
dolayısıyla
gittiğimiz
Van’da
bitirdim.
1974
yılında
Cerrahpaşa’lı
oldum
ve
o
dönemden
beri
Cerrahpaşalı’yım.
Süreç
içerisinde
Sarıkamış'ta
askerlik
görevimi
yaptım.
Mecburi
hizmetimi
tamamladığımdan
beri
Cerrahpaşa
Tıp
Fakültesi Jinekolojik Onkoloji Bilim Dalında çalışmaktayım.
Jinekolojik Onkolojinin gelişimi hakkında ne düşünüyorsunuz?
Meslek
hayatım
süresince
tıpta
büyük
gelişmeler
oldu.
Bu
gelişmelere
jinekolojik
Onkolojiyi
dahil
edebiliriz.
Ancak
Jinekolojik
Onkolojinin
bir
takım
işi
olduğuna
inanıyorum.
Bu
nedenle
de
gerek
Jinekolojik
Onkoloji
Derneği
ve
gerekse
çalıştığım
kurumda
bu
ortamı
sağlamaya
çalıştım.
Çünkü
yaptığımız
işte
tek
başına
cerrahide
mükemmelleşerek
bir
sonuç
elde
edilemediğine
inanıyorum.
Gelişmiş
ülkelere
baktığımızda
Jinekolojik
Onkolojide
vitrinde
3-4
kişi
varken
geri
planda
8-10
(genetik
uzmanı,
moleküler
biyolog,
patolog
ve
tıbbi
sekreter
vs)
kişinin
görev
yaptığını
görmekteyiz.
Her
işte
amacın
önce
bulunduğunuz
kurumda
sonra
bulunduğunuz ülkede ve dünyada daha ileri gitmek olduğunu düşünüyorum.
Kadın Doğumda yan dal uzmanlığı hakkında düşünceleriniz nedir?
Tıpta
ve
teknolojideki
gelişmeler
Kadın
Hastalıkları
ve
Doğumda
da
yan
dal
uzmanlıklarını
gerekli
kılmıştır.
Yan
dal
uzmanlıkları
gündeme
gelmeden
önce
kendi
üniversitemizde
iki
Tıp
Fakültesinde
de
Jinekolojik
Onkoloji
ve
Perinatoloji
Bilim
Dalları
kurulmuştu.
Jinekolojik
Onkoloji
yan
dal
olması
için
Derneğimiz
ile
birlikte
bu
konuda
büyük
çaba
gösterdiğimi
düşünüyorum.
Ancak
kontenjanların
ihtiyacın
çok
üzerinde
tutulması
beni
rahatsız
etmektedir.
Birçok
yan
dal
uzmanının
yeterli
eğitimi
alamadığını
gözlemlemekteyim.
Dernek
olarak
da
bu konuyla ilgili çaba göstermemiz ve kontenjan azaltılmasına rağmen sonuca ulaştığımızı söyleyemem.
Jinekolojik onkolojiyi kimlere önerirsiniz?
Jinekolojik
Onkolojinin
zahmetli
ve
sabır
gerektiren
bir
iş
olduğunu
düşünmekteyim
ancak
en
önemli
unsur
sevgidir.
Önce
yaptığınız
işi
sevmeniz
gerekir.
Sevdiğiniz
işi
zaten
kolayca
başarırsınız.
Bir
de
yorgun
olmayacaksınız.


TJODist
Bülteni




TJOD
İstanbul Şubesi
Kadın doğum eğitimine artan klinik ve üniversite sayısının nasıl bir etkisi oldu?
Bildiğim
kadarıyla
üniversite
sayısı
120’nin
üzerine
çıktı.
Bu
kadar
üniversite
ve
bu
kadar
tıp
fakültesi
ne
sonuç
vereceğini
bugünden
kestirmek
mümkün
değil.
Gördüğüm
kadarıyla
sayı
artsın
kalite
sonradan
gelir
düşünülüyor.
Bana
göre
doğru
bir
yaklaşım
değildir.
Temeli
sağlam
tutmazsanız
daha
sonra
toparlamak
zor
olur. Sadece tıp fakültesi sorunu olarak düşünmemek gerekir, diğer birçok alanda da birçok örnek görmekteyiz.
Meslek hayatınızda sizi gururlandıran şeyler nelerdir?
En
önemlisi
yetiştiğim
ve
şu
anda
da
çalıştığım
bütün
Üniversitelerin
anası
olan
İstanbul
Üniversite’li
ve
Cerrahpaşa’lı
olmaktan
gurur
duyuyorum.
Bizi
yetiştiren
bütün
hocalarımıza
minnettarım.
Yetişmesine
katkı
verdiğim arkadaşlarımdan da gurur duymaktayım.
İstanbul Üniversitesi’nin bölünmesi hakkında ne düşünüyorsunuz?
Bildiğiniz
gibi
İstanbul
Üniversitesi
dünyanın
en
eski
üniversitelerinden
birisidir.
Bölünmesinin
herhangi
bir
fayda
getireceğini
düşünmüyorum.
Üniversitelerin
akademik
formasyonları,
yetiştirdikleri
ve
tarihiyle
bir
bütün
olduklarına inanıyorum.
Hayatınızda sizi etkileyen kişiler var mıdır?
Burada
bu
isimleri
tek
tek
söylemem
maalesef
mümkün
değil.
Ancak
başta
ailem
olmak
üzere
hayatıma
dokunan
birçok
kişi
oldu.
Öğretim
hayatım
boyunca
hocalarımın
hepsinden,
bunun
yanında
arkadaşlarımdan
ve hatta küçüklerimden de hem tıbba hem yaşama dair pek çok şey öğrendim.
Dünya
jinekolojik
onkoloji
cemiyeti
2018
(IGCS
Kyoto-2018)
toplantısına
yakın
zamanda
katıldınız.
Bu
toplantıda ne gibi gelişmeler oldu?
Zahmetli
bir
gidiş
geliş
oldu.
Gündemde
jinekolojik
kanserler
için
genetik
ve
hedefe
yönelik
tedaviler
var.
Minimal
invaziv
cerrahilerin
ön
plana
geçtiği,
erken
evre
serviks
kanserinde
Ramirez
laparoskopik
ve
robotik
cerrahiye
karşı
açık
cerrahinin
gerek
rekürrens
gerekse
sürvi
açısından
daha
etkin
olduğunu
bildirdiği
çalışmayı
sundu.
Over
kanserinde
sistemik
lenfadenektominin
yararı
sorgulanır
oldu.
IGCS
2018
Kyoto’da
Türkiye
TRSGO
olarak
90
dakikalık
oturum
aldık.
Bu
oturumda
arkadaşlarımız
tarafından
konuşmalar
ve
video
prezentasyonlar
yapıldı.
Japonlar
dışında
sadece
bizlere
böyle
bir
ayrıcalık
tanındı.
IGCS
iki
yılda
bir
olan
kongrelerini
yıllık
olarak
yapma
kararı
almıştı.
Önümüzdeki
dönemde
bu
kongrelerin
Brezilya’da
ve
Roma’da
yapılacağı
belli
oldu.
2021
kongresinin
Ortadoğu’da
yapılması
kararı
verildi.
Bunun
İstanbul’da
yapılması
için
dernek olarak gayret göstermekteyiz.
Tıp Eğitimi, asistan eğitimi ve kadın doğum uzmanlığı için geleceğe yönelik düşünceleriniz nelerdir?
Tıp
fakültelerinin
sayısının
ve
dolayısıyla
öğrenci
sayısının
arttırılması
doğru
olduğunu
düşünmüyorum.
Küçük
illere
dahi
üniversite
hastaneleri
kuruluyor.
Yeterli
tıp
eğitiminin
verilebilmesi
ve
nitelikli
hekim
yetiştirilmesi
için
çok
sayıda
çeşitli
ve
farklı
hasta
gruplarının
olması
gerekir.
Sadece
maket
üzerinde
eğitim
olamaz,
öğrenciler
hastaya
dokunabilmelidir.
Tıp
eğitimi
bir
usta
çırak
ilişkisidir
bu
yüzden
iyi
yetişmiş
öğretim
üyesi
kadrolarına
ihtiyaç
vardır.
Hızla
açılan
fakülteler
ile
bu
akademik
derinliğe
ulaşmamız
maalesef
mümkün
değildir.
Şu
an
kadın doğum doktoru sayısı da arttırılmak isteniyor.


TJODist
Bülteni

TJOD
İstanbul Şubesi
Her
doğum
yapan
kadının
başına
adeta
bir
kadın
doğum
uzmanı
gerekliliği
isteniyor.
Böylece
sezaryen
oranının
azaltılabileceği
düşünülüyor,
anne
ve
çocukla
ilgili
oluşabilecek
her
türlü
komplikasyonun
sorumluluğu
da
işlemi
yapacak
Kadın
Doğum
uzmanına
fatura
ediliyor.
Ancak
sezaryen
oranının
bu
şekilde
düşürülmesi
mümkün
değildir.
Ebelik
sisteminin
İngiltere’de
uygulandığı
gibi
etkili
bir
şekilde
gündeme
getirilmesi
ile
bu
sorun
çözülebilir.
Benim
asistanlığım
sıralarında
5000’in
üzerinde
doğum
yaptıran
ebeleri
hatırlarım.
Bu
yükseklikteki
sezaryen
oranı
elbette
kabul
edilemez
fakat
bunun
nedenlerinin
doğru
değerlendirilmesi
gerekmektedir.
Yüksek
tazminat
davaları
nedeniyle
Kadın
Doğum
uzmanları
ciddi
stres
altındadır.
Bu
durumda
hem
devletin
aynı
zamanda
çalıştığı
kurumun
hastaya
olduğu
kadar
hekimine
de
sahip
çıkması
gereğine
inanıyorum.
Bir
Jinekolojik
Onkoloji
Uzmanının
yetişmesi
için
6
yıl
tıp
fakültesi,
2
yıl
mecburi
hizmet,
4
yıl
kadın
doğum
uzmanlığı,
2
yıl
zorunlu
hizmet,
3
yıl
yan
dal
asistanlığı
ve
tekrar
2
yıl
mecburi
hizmet
yapması
gerektiğini
düşünürsek;
lise
eğitiminden
sonra
askerliği
hariç
tutarak
19
senelik
bir
süreç
gerekmektedir.
Jinekolojik
Onkoloji Uzmanlarının bu emeklerinin maddi karşılığının yeterli olduğunu düşünmüyorum.
Hobileriniz var mıdır?
Ben
bu
konuda
kötü
bir
örneğim.
Çünkü
benim
en
büyük
hobim
ameliyat
yapmak.
Ama
herkesin
bir
hobisi
olması
gerekliliğine
inanıyorum.
Şu
an
uzun
süren
ameliyatlar
benim
için
birer
spor
oluyor.
Beşiktaş
taraftarıyım
ve
maçlara
giderim.
Bazen
benden
genç
meslektaşlarım
‘bıktık
artık,
hocam
bu
mesleği
bırakmak
istiyoruz’
diyorlar.
Ben
de
“Bu
düşüncenizi
50-55
yaşları
arasında
uygulayabilirseniz
bir
hobi
edinebilirsiniz
aksi
halde daha ileri yaşta hobi edinmeniz çok zor olacağından benim gibi mesleği bırakamazsınız” diyorum.
Macit Arvas hocamıza bu keyifli söyleşi için teşekkür ederiz.


TJODist
Bülteni

TJOD
İstanbul Şubesi
Pelvik organ prolapsusunda Tedavi Seçimi Konservatif mi? Cerrahi mi? Hangi teknik?
Hüseyin Cengiz
•
Pelvik
organ
prolapsusu
yaşlı
nüfusun
artışı
ile
artan
kişinin
hayat
kalitesini
bozan
bir
problemdir.
Tedavi
sadece hastanın şikayeti varsa yapılmalıdır.
•
Asemptomatik prolapsusu olan hastalarda hidronefroz olabileceği akılda tutulmalıdır.
•
Hasta
tedavi
seçiminde
mutlaka
sürece
katılmalı,
beklentileri
iyi
belirlenmeli,
ona
göre
tedavisi
seçilmelidir. Hastanın genel durumu ve cerrahın deneyimi de tedaviyi yönlendirmektedir.
•
Hastanın
isteğine
göre
takip
önerilen
prolapsus
olgularında,
premenopozal
dönemdeki,
obez
ve
histerektomize hastalar da prolapsusun ileri evrelere progrese olabilmektedir.
•
İlk
basamak
tedavide
mutlaka
konservatif
tedavi
seçeneğin
sunulması
gerekmektedir.
Pelvik
taban
egzersizleri, peserler ve östrojen tedavisi seçenekler arasındadır.
•
Cerrahi
yaklaşım
seçenekleri
hastalığın
şiddeti,
prolapsusun
derecesi,
hastanın
beklentisi
ve
cerrahın
deneyimine bağlıdır.
•
Uterusla
ilgili
bir
patolojisi
olmayan
hastada
prolapsus
cerrahisinde
histerektomi
yapılmaması
yönünde
eğilim bulunmaktadır.
•
Özellikle
cinsel
olarak
aktif
olmayan
hastalarda
obliteratif
olarak
uygulanan
kolpoklezis
operasyonunun
hem objektif hem de subjektif sonuçları yüz güldürücüdür.
•
Prolapsus
cerrahisinde
niks
oranları
da
göz
önüne
alınarak
özellikle
65
yaşın
üzerinde
vaginal
yol,
genç
hastalarda abdominal yol tercih edilmelidir.
•
Eş
zamanlı
kontinans
cerrahisi
uygulaması
için
eldeki
mevcut
kanıtlar
güçlü
olmasa
da
ikinci
seansa
bırakılması daha akılcı durmaktadır.
Aşırı Aktif Mesanede Güncel Değerlendirme ve Tedavi
İbrahim Çelebi
•
Aşırı
aktif
mesane,
içerisinde
urgensi,
frekuensi,
nokturi
semptomlarının
eşlik
ettiği
inkontinans
olsun
olmasın görülen bir sendromdur. En sık nokturi semptomu ile klinikte karşımıza çıkmaktadır.
•
Toplumda
görülme
sıklığı
ortalama
%16’dır.
Bu
hastaların
%10
kadarı
idrar
kaçırırken
%6’lık
gurup
idrar
kaçırmamaktadır.
•
Tanı
için
öncelikle
tam
idrar
tahlili
ve
idrar
kültürünün
normal
olması
gerekmektedir.
Bunlara
ek
olarak
anamnez,
üriner
günlük,
yaşam
kalitesi
testleri,
pelvik
muayene,
rezidüel
idrar
hacmi
tayini
ile
tanıya
ulaşılmaktadır.
Komplike
olmayan
aşırı
aktif
mesane
sendromu
varlığı
düşünülen
hastalarda
ürodinamik
tetkiklerin yapılmasına gerek yoktur.
•
Üriner
sistem
taşları,
tümörler,
sistit
ve
diabetes
mellitus
gibi
durumlar
ayırıcı
tanıda
göz
önünde
tutulmalıdır.
•
Birinci
basamak
tedavide
mesane
eğitimi,
kafein
kısıtlaması,
sıvı
kısıtlaması,
kilo
verdirilmesi
ve
kabızlığın
engellemesi
gibi
yaşam
tarzı
değişiklikleri
önerilmektedir.
Bu
önlemlerin
yanında
mutlaka
pelvik taban rehabilitasyonu uygulaması gerekmektedir.


TJODist
Bülteni

16 Eylül 2018 TJOD İstanbul ‘’ÜROJİNEKOLOJİDE YENİLİKLER’’ toplantısı
konuşma özetleri
Özetleyen: Dr. Cenk YAŞA

TJOD
İstanbul Şubesi
•
Birinci
basamak
tedavinin
başarısız
olduğu
hastalarda
farmakoterapi
uygulanmalıdır.
Özellikle
antikolinerjik
ilaçlar
öneri
düzeyi
yüksek
tedavi
gurubunu
oluşturmaktadır.
Bu
ilaçlara
betamimetikler,
trisiklik
antidepresanlar
da
alternatif
oluşturmaktadır.
Farklı
preparatlar
kombine
şekilde
kullanılabilmektedir.
•
Farmakoterapide
kullanılan
ilaçlar
birinci
basamak
tedaviler
ile
birlikte
kullanılırsa
etkinliği
daha
yükselmektedir.
•
Bu
tedavi
seçeneklerinin
başarısız
olduğu
hastalarda
sistoskopik
botoks
enjeksiyonu,
sakral
veya
periferik nöromodülasyon seçenekleri kullanılmaktadır.
•
Tedavide
en
son
seçenekler
arasında
cerrahi
olarak
mesane
augmentasyonu
ve
üriner
diversiyon
ameliyatları yapılabilmektedir.
Midüretral Sling Cerrahi Komplikasyonları Nasıl Engelleyelim? Nasıl Yönetelim?
Funda Güngör Uğurlucan
•
Midüretral sling cerrahileri son yirmi yıldır en çok yapılan cerrahi operasyonlardan biridir.
•
İntraoperatif, erken ve geç postoperatif dönemde komplikasyonlar görülebilmektedir.
•
Bu cerrahilerde öğrenme eğrisi yaklaşık 30 vaka gibi görülmektedir.
•
En
sık
intraoperatif
komplikasyon
mesane
yaralanmasıdır.
Yaralanma
olması
halinde
uygulama
aparatı
çekilmeli,
foley
sonda
mesanede
yaklaşık
7
gün
tutulmalı
ek
sütürasyona
genellikle
gerek
duyulmamaktadır.
•
Üretra
hasarı,
vaginal
yırtık,
barsak
hasarı,
idrar
yolu
enfeksiyonu,
üriner
retansiyon
ve
nöromüsküler
hasarlar görülebilmektedir.
•
Hasta
işlem
sonrası
taburcu
edilmeden
önce
mutlaka
normal
miksiyon
olduğunu
görmek
gerekmektedir.
Mesane
disfonksiyonu
genellikle
6
haftada
düzelmektedir.
Erken
dönemde
slingler
gevşetilebilirken,
6.
haftadan sonra ise bant kesilmesi önerilmektedir ancak hasta da nüks olabileceği akılda tutulmalıdır.
•
Geç
komplikasyonlar
arasında
meş
erozyonu
görülebilmektedir.
Hastada
ağrı,
vaginal
kanama
gibi
şikayetlere
neden
olabilmektedir.
Küçük
erozyonlarda
lokal
östrojen
tedavisi
yeterli
olurken
büyük
erozyonlarda cerrahi eksizyon yapılabilmektedir.
•
De novo urge inkontinası gelişen hastada mutlaka retansiyonu ekarte etmek gerekmektedir.
•
Pelvik
ağrı
özellikle
transobturator
tape
operasyonu
sonrasında
görülmektedir.
Uygun
farmakoterapi
ve
fizik tedavi yöntemleri ile ağrı geçirilmeye çalışılmaktadır. En son tercih olarak meş çıkarılabilmektedir.
Ürojinekolojide meşler ve sorunlar, hayat kalitesine etkileri? Kullanılmalı mı? Ne değişti?
Fuat Demirci
•
Günümüzde
vaginal
meş
cerrahisinde
kullanılması
önerilen
meş;
tip
I,
polipropilen,
geniş
porlu,
hafif
meşlerdir.
Yeni
olarak
ultra
hafif,
daha
geniş
aralıklı
ve
rezorbe
edilen
materyallerle
kombine
edilmiş
meşler kullanılabilmektedir.
•
Meşler
ile
ilgili
en
çok
korkulan
komplikasyonlar
disparoni,
pelvik
ağrı
ile
meş
erozyonudur
ve
ortalama
%
10 civarında görülmektedir.
•
Özellikle
ön
kompartman
cerrahilerinde
yüksek
nüks
oranları
olduğundan
bu
bölgede
vaginal
meş
kullanımı
daha
ön
plana
çıkmıştır.
Meş
ve
native
doku
ile
yapılan
kolporafi
anterior
karşılaştırıldığında
disparoni
ile
hayat
kalitesine
etki
sonuçları
benzer
olarak
bulunurken,
de
novo
stress
üriner
inkontinans
oranı,
kan
kaybı
miktarı
ve
operasyon
süresi
meş
cerrahisinde
daha
yüksek
bulunmuştur.
Sonuçlara
bakıldığında ise objektif başarı ve anatomik başarı meş cerrahisinde daha yüksek bulunmuştur.


TJODist
Bülteni

TJOD
İstanbul Şubesi
•
Amerika’da
FDA
kurumunun
2011’
deki
vaginal
meşler
ile
ilgili
yüksek
düzeydeki
uyarısından
sonra
meş
kullanımı
ile
ilgili
farklı
görüşler
ortaya
çıkmıştır.
Bazı
ülkelerde
vaginal
meş
kullanımı,
midüretral
sling
kullanımı hatta bu ürünlerin üretimi ve temini durdurulmuştur.
•
Bu
uyarılardan
sonra
meş
cerrahisini
savunan
gurup
benzer
komplikasyonların
sakrokolpopeksi
ve
midüretral
sling
cerrahilerinde
de
görülmekte
olduğunu
ancak
bu
cerrahilerin
daha
liberal
şekilde
yapıldığını söylemektedir.
•
Sonuç
olarak
ta
bu
uyarılardan
sonra
vaginal
meş
kullanımı
azalsa
da
bu
hastalara
sakrokolpopeksi
yapıldığı, yani meş kullanımının azalmadığı, sadece kullanım yolunun değiştiği belirtilmiştir.
•
Nüks
vakalarda,
yüksek
rekürrens
riski
olan
olgularda,
uygulamada
deneyimli
olan
cerrahlar
tarafından
vaginal
meş
cerrahisi
uygulama
endikasyonu
olduğu
belirtilmektedir.
Ancak
ideal
meş
olmadığı
bilinmeli,
hasta seçimi iyi yapılmalı ve olası komplikasyonlar hastaya anlatılarak cerrahi karar alınmalıdır.
Ürojinekolojide görüntüleme yöntemleri
Serdar Aydın
•
Görüntüleme
yöntemlerinde
özellikle
ultrasonografinin
ürojinekoloji
pratiğinde
sıklıkla
kullanılmaya
başlanmıştır.
Transperineal,
interlabial,
introital,
endoanal
yaklaşımlar
ile
pelvik
taban
hakkında
daha
fazla veri elde edilmektedir.
•
Transperineal
yöntem
genellikle
abdominal
convex
probun
perineye
yerleştirilmesi
ile
uygulanmaktadır.
FIGO
bu
değerlendirmenin
inkontinans
için
sadece
postmiksiyonel
rezidü
ölçmede
kullanılacağını
belirtmiş.
International
Continence
on
Incontinence
ise
üriner
inkontinans
ve
pelvik
organ
prolapsuslarının
primer
değerlendirmesinde
önermezken,
komplike
veya
tekrarlayan
değerlendirme
de
kullanımı opsiyonel olarak belirlemişlerdir.
•
Postmiksiyonel
rezidü
yüksek
güvenilirlik
oranları
ile,
transvaginal,
transabdominal
ve
perineal
yöntemler
ile ölçülebilmektedir.
•
Mesane
boynu
hipermobilitesinin
değerlendirmesinde
farklı
ölçümler
referans
alınabilmekte
olup
sınır
değerler
20-30
mm
olarak
belirlenmiştir.
Hem
primer
hem
de
tekrarlayan
inkontinansta
mobilite
azlığı
başarıyı etkilemektedir.
•
Levator
genişliği
transperineal
ultrasonografide
valsalva
ile
ölçülebilmektedir.
Ölçüm
sırasında
levator
kasında
avülsiyon
şeklinde
hasarlar
görülmektedir.
Özellikle
25
cm2
üzerindeki
ölçümlerin
tek
başına
pelvik
organ
prolapsusu
cerrahisindeki
başarıyı
olumsuz
olarak
etkileyen
faktörlerden
olduğu
bilinmektedir.
•
Midüretral
sling
cerrahilerinden
sonra
da
perineal
ultrasonografi
meşin
yerini,
üretrayla
olan
mesafesini,
üretraya
göre
yerleşimi
belirlenebilmektedir.
Özellikle
cerrahiden
hemen
sonra
yapılan
ultrasonografi
ölçümü
ile
meşin
üretraya
olan
mesafesinin
3
mm
altında
olduğu
ve
postmiksiyonel
rezidünün
fazla
olduğu hastalarda meşin erken dönemde kesilmesi ile işeme disfonksiyonu ortadan kalkabilmektedir.


TJODist
Bülteni

TJOD
İstanbul Şubesi
Ürojinekolojide Lazer kullanımı. Endikasyonlar, teknik, sonuçlar
Cenk Yaşa
•
Lazer
tedavisi
ile
hedeflenen
dokuda
ısı
artışına
neden
olarak
kollajenin
yapısını
stabilize
etmek
ve
neo-
kollajenezi
uyarmak
için
kullanılmaktadır.
Bu
sayede
dokunun
hem
gücü
hem
de
elastikliğinin
artması
hedeflenmektedir. Vaginal kullanımda CO2 ve Erbiyum lazerler bulunmaktadır.
•
Stress
üriner
inkontinansta
kullanımı
ile
ilgili
derlemelerin
sonucunda
kısa
dönem
gözlemsel
çalışmalara
göre
etkin
bir
yöntem
olarak
bulunsa
da
pelvik
taban
rehabilitasyonu
veya
midüretral
slingler
gibi
standart
tedaviler
ile
karşılaştırmalı
çalışmaların
sonuçları
bulunmadığından
henüz
alternatif
bir
tedavi
yöntemi olarak sunulamamakta olduğu belirtilmiş.
•
Menopozun
genitöüriner
sendromunda
kullanımı
ile
ilgili
kısa
dönem
çalışmalarda
hem
histolojik
iyileşme
hem
de
semptomatik
iyileşme
göstermektedir.
Ancak
vaginal
östrojen
veya
diğer
etkin
yöntemler
ile
karşılaştırmalı
çalışmaları
yapılmadığından
etkin
bir
tedavi
önerisi
olarak
getirilememektedir.
Hormon
kullanımı
istemeyen
veya
meme
kanseri
gibi
hormon
kullanımının
kontraendike
olduğu
durumlarda
ise
alternatif olarak önerilebilmektedir.
•
Pelvik organ prolapsusunda kullanımı ile ilgili öneri düzeyi oluşturabilcek elde veri yoktur.
•
Eldeki
literatür
ışığında
her
ne
kadar
medya
ve
üretici
firmalar
tarafından
kullanımı
teşvik
edilse
de
vaginal
lazerlerin
ürojinekolojide
kullanımına
yönelik
etkin
bir
tedavi
alternatif
olduğunu
söylemek
mümkün
değildir.
Gelecekte
planlanan
çalışmalar
ışığında
stress
üriner
inkontinans,
pelvik
organ
prolapsusu
ve
menopozun
genitoüriner
sendromu
gibi
endikasyonlarda
kullanımı
daha
iyi
analiz
edilecektir.
Pelvik Cerrahinin Kadında Yaşam Kalitesi ve Cinsellik Üzerine Etkisi
Süleyman Engin Akhan
•
Cinsellik
kadınlarda
hayat
kalitesinde
önemli
bir
yer
tutarken
özellikle
ürojinekolojik
problemlerde
cinsel
disfonksiyon
sıklığı
ve
önemi
de
artmaktadır.
Özellikle
üriner
inkontinanslı
kadınların
bir
bölümü
cinsel
ilişkiden
kaçınırken
pelvik
organ
prolapsuslu
kadınlarda
ise
normal
kadınlara
göre
cinsel
disfonksiyon
daha sık görülmektedir.
•
Pelvik taban bozuklukları ile ilgili tedavi sonrasında ise cinsel fonksiyonlarında iyileştiği gösterilmiştir.
•
Pelvik
taban
disfonksiyonu
olan
hastalarda
cinsel
ağrı
bozuklukları
daha
nadir
görülmektedir.
Ancak
özellikle tedavide meş kullanan hastalarda yeni başlangıçlı disparoni gelişebilmektedir.
•
Stres
üriner
inkontinansın
kendisinin
cinsel
problemler
açısından
bağımsız
bir
risk
faktörü
olduğu
bulunmuştur.
Konservatif
tedavilerin
fonksiyonlarda
olumlu
etki
yapmaktadır.
Cerrahi
tedavi
sonrasında
ise genellikle fonksiyonlarda iyileşme görülmüş.
•
Arka
onarımlarda
ise
levator
plikasyonu
yapılmayan
olgularda
disparoni
ranları
azalmakta
veya
değişmemekteyken,
levator
plikasyonu
yapılan
olgularda
postoperatif
disparoni
sıklıkla
karşımıza
çıkmaktadır.
•
Histerektomi
yapılmasının
cinsel
fonksiyon
ile
ilişkisi
bulunamamış.
Bununla
birlikte
yapılan
subtotal
histerektomi
cerrahisinin
hem
cinselliği
korumadığı
hem
de
prolapsus
ve
üriner
inkontinans
oranlarını
değiştirmemektedir.
•
Jinekolojik
kanserleri
olan
hastalarda
da
ürojinekolojik
problemler
sık
karşılaşılmakla
beraber
özellikle
radikal cerrahilerden sonra işeme disfonksiyonları sık görülmektedir.


TJODist
Bülteni

TJOD
İstanbul Şubesi
Giriş:
Endometrium
kanseri
gelişmiş
ülkelerde
görülen
en
sık
jinekolojik
kanserdir
ve
Dünya’da
kadınlarda
görülen
kanserlerin
yaklaşık
%5’ini
ve
kansere
bağlı
ölümlerin
%2’sini
oluşturmaktadır.
Diğer
çoğu
kanserin
aksine
endometrium kanseri insidansı ve mortalitesi yakın dönemde artmaktadır.
Endometrium
kanserlerinin
çoğu
erken
evrede
tanı
almakta
ve
cerrahi
ile
çoğunlukla
kür
sağlanarak
5
yıllık
sağ
kalımı
%95’e
ulaşmaktadır.
Buna
karşılık
evre
4
endometrium
kanserinde
5
yıllık
sağ
kalım
%16
ile
%45’e
düşmektedir.
Endometrium
kanserinin
erken
evrede
tespiti
için
çalışmalar
yetersizdir
ve
şu
anda
popülasyon
bazlı taraması önerilmemektedir.
Erken
tespit
stratejileri
tüm
popülasyondan
ziyade
yüksek
riskli
kadınlara
odaklanabilir.
Postmenopozal
kanama
(PMK)
sık
görülen
bir
semptom
olup
peri-postmenopozdaki
kadınların
doktora
başvuru
nedenlerinin
üçte iki nedenidir.
Bu
meta
analizde
endometrium
kanserli
kadınlarda
PMK
prevelansı
(PMK’nın
endometrium
kanseri
için
sensivitesi)
ve
PMK’lı
kadınlarda
endometrium
kanseri
prevelansı
(PMK’nın
endometrium
kanseri
için
pozitif
prediktif değeri) tespit edilmesi amaçlanmaktadır.
Sonuç:
Ocak
1977
ile
Ocak
2017
tarihleri
arasında
yayınlanan
makalelerin
Medline
ve
Pubmedde
taranması
sonucu
2398
çalışma
tespit
edilmiş
ve
bunların
129’unun
çalışma
için
uygun
olduğuna
karar
verilmiştir.
Endometrium
kanserli
olgularda
PMK
prevelansı
için
3792
kanserli
olgu
dahil
edilirken
PMK’lı
kadınlarda
endometrium
kanseri
sıklığı
için
31220
kadın
ile
2611
endometrium
kanserli
olgu
çalışmaya
dahil
edilerek
toplam
40790
ayrı
hasta bu meta analize dahil edilmiştir.
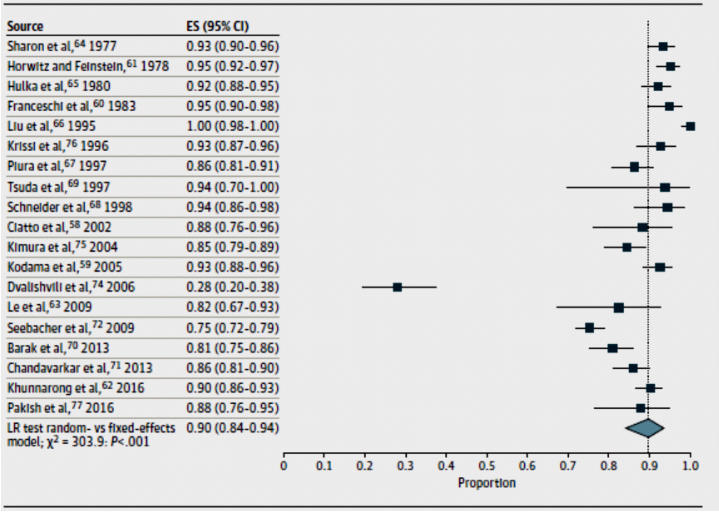
Endometrium kanserli kadınlarda PMK prevelansı:
Toplam
PMK’nın
prevalansı
%91
(%95
CI,
%87-93)
olarak
tespit
edilmiş
ve
çalışmalar
arası
varyans
0,47
olarak
saptanmıştır.
Evre
1’de
PMK
prevalansı
%94
ve
evre
2-4’te
ise
%84
olarak
bulunmuş
fakat
istatiksel
olarak
anlamlı
değildir
(p=0,2).
Coğrafi
bölgelere
bakıldığında
Kuzey
Amerika’da
%94
iken
doğu
ve
batı
Asya’da
%90
olarak
bulunmuş
fakat
istatiksel
olarak
anlamlı
değildir
(p=0,55).
PMK’nın
yıllara
göre
dağılımı
istatiksel
olarak
anlamlı
farklılık
bulunmuştur
(p<0,001).
1990
öncesi
%94,
1990-99
arası
%96
iken
2000-09
arası %85 ve 2010-17 arası %86 olarak bulunmuştur.


TJODist
Bülteni
Postmenopozal kanama ve endometriyum kanseir ilişkisi: Sistematik derleme
ve metaanaliz.
Association of Endometrial Cancer Risk With Postmenopausal Bleeding in
Women: A Systematic Review and Meta-analysis.
Clarke MA, Long BJ, Del Mar Morillo A, Arbyn M, Bakkum-Gamez JN, Wentzensen N. JAMA Intern Med. 2018 Sep 1;178(9):1210-1222.
Özetleyen: Dr. Engin Çelik


TJOD
İstanbul Şubesi


TJODist
Bülteni
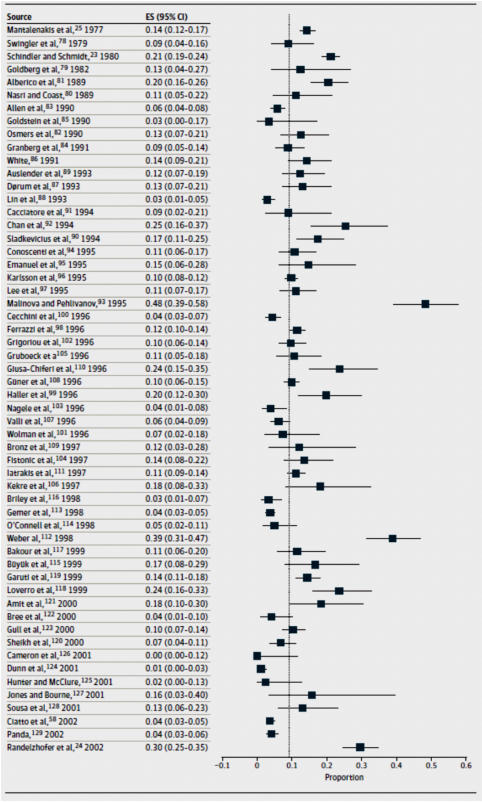
PMK’lı kadınlarda endometrium kanseri prevalansı:
92
çalışma
incelendiğinde
prevalans
%9
(%95
CI,
%8-11)
olarak
saptanmış
ve
çalışmalar
arası
varyans
0,56
olarak
gözlenmiştir.
Hormon
replasman
tedavisi
(HRT)
alan
hastaların
dahil
edilmediği
41
çalışmada
sıklık
%12
bulunurken
HRT
alan
hastaların
dahil
edildiği
çalışmalarda
sıklık
%7
olarak
bulunmuş
ve
istatistiksel
olarak
anlamlı
farklılık
saptanmıştır
(p<0.001).
PMK’lı
kadınlarda
endometrium
kanseri
görülme
riski
en
düşük
Kuzey
Amerika’da
(%5)
görülürken
en
yüksek
Batı
Avrupa’da
(%13)
saptanmıştır
(p:0.09).
Yıllara
göre
bakıldığında
1990
öncesi
sıklık
%13,
1990-99
arası
%11iken
2000-09
arası
%7
ve
2010-17
arası
%8
olarak
saptanmış ve istatistiksel olarak anlamlı farklılık bulunmuştur (p<0.001).
Endometrium
kanseri
riski
prospektif
ve
retrospektif
çalışmalarda
%6,
kesitsel
çalışmalarda
%11
ve
tersiyer
merkezlerde
yapılanlar
da
ise
%23
olarak
bulunmuş
ve
istatistiksel
olarak
anlamlı
farklılık
saptanmıştır
(p<0,001).
Endometriumun
kalınlığı
ölçülerek
PMK’nın
değerlendirildiği
10
çalışmada
(2087
hasta)
kanser
sıklığı %19 iken polipli hastalarda yapılan 7 çalışmada (2801 hasta) kanser sıklığı %3 olarak bulunmuştur.
Figür.1 Endometrium kanserli kadınlarda PMK prevelansı

TJOD
İstanbul Şubesi


TJODist
Bülteni
Figür.2 PMK’lı kadınlarda endometrium kanseri prevelansı

TJOD
İstanbul Şubesi


TJODist
Bülteni
Tartışma:
Yaptığımız
bu
derleme
ve
meta
analizde
PMK’nın
endometrium
kanseri
için
yüksek
sensiviteye
sahip
olduğu
(%90)
göstermiş
olduk.
Diğer
yandan
çalışmadaki
bulgular
PMK’lı
hastaların
yalnızca
%9’unun
endometrium
kanserli
olup
HRT
kullanımı,
coğrafi
bölge
ve
polip
varlığı
ile
bu
sıklığının
değişebileceğini
gösterdik.
Güncel
kılavuzlarda
PMK’lı
tüm
kadınlarda
endometrium
kanserinin
dışlanması
gerektiği
önerilmektedir.
Çalışmamız
endometrium
kanserli
hastaların
çoğunluğunun
bu
grup
hastadan
çıktığı
göstermiş
olup
düşük
pozitif
prediktif
değer
nedeniyle
gereksiz
biyopsilerden
kaçınabilmek
için
ek
triyaj
yöntemlerine
ihtiyaç
olduğunu
göstermektedir.
2000
yılından
sonra
PMK’lı
kadınlarda
endometrium
kanseri
görülme
sıklığının
nedeni
obezite,
HRT
kullanımı
ve
vajinal
kanama
için
değişen
klinik
uygulamalar
olabilir.
Coğrafi
farklılıklar
ise
PMK’lı
hastaya
klinik
yaklaşımındaki
farklılıktan
kaynaklanabilir.
Avrupa
yayınlanan
kılavuzlarında
TV-USG
ile
endometrium
kalınlığı
öncelikle önerilirken Amerikan kılavuzunda TV-USG veya endometrial örnekleme yapılabileceği önerilmektedir.
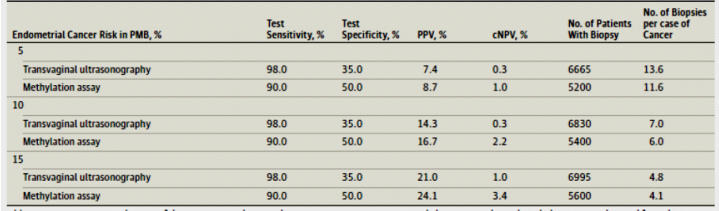
Tablo
PMK’lı
varsayılan
10000
kadında
TV-USG
ve
deneysel
bir
tahlil
yönteminin
endometrium
kanseri
saptanmasında klinik performansı

TJOD
İstanbul Şubesi
Endometriozis,
üreme
çağındaki
kadınların
%2-10’unu,
infertil
kadınların
%20-50’sini,
kronik
pelvik
ağrısı
olan
kadınlarınsa
%30-80’ini
etkileyen
kronik
inflamatuar
bir
hastalıktır.
Son
yıllarda
hastalık
hakkında
bilgi
ve
tecrübemiz
arttıkça
yaklaşımımız
da
değişmektedir.
Bir
çok
klinisyen
bu
hastaların
yönetiminde
büyük
jinekolojik
derneklerin
yönergelerini
takip
etmekte
ve
uygulamaktadır.
Best
Practice
&
Research
Clinical
Obstetrics
and
Gynaecology’de
2018
yılında
yayımlanan
bu
derlemede,
önde
gelen
beş
uluslararası
derneğin
farklı endometriozis türlerindeki cerrahi tedavi konusundaki yönergeleri karşılaştırılmış ve özetlenmiştir.
Son
10
yıldaki
dernek
yönergeleri
incelenmiş
ve
şu
5
büyük
derneğin
ilgili
yönergeleri
kıyaslanmıştır:
European
Society
of
Human
Reproduction
and
Embryology
(ESHRE,
2014),
The
American
College
of
Obstetricians
and
Gynecologists
(ACOG,
2010),
American
Society
for
Reproductive
Medicine
(ASRM,
2012),
The
Society
of
Obstetricians
and
Gynaecologists
of
Canada
(SOGC,
2010),
ve
Brazilian
Federation
of
Gynecology and Obstetrics Associations (FEBRASGO, 2014).
Yüzeysel Endometriozis
Ağrı
Tüm
dernekler
endometriozis
tanısı
için
altın
standart
olarak
histolojik
kanıt
sunan
laparoskopiyi
belirlemişlerdir.
Laparoskopi
ve
laparotominin
ikisi
de
etkin
olmakla
birlikte
ilk
seçenekte
post-operatif
ağrı
daha
az,
hastanede
kalış
süresi
daha
kısa
ve
kozmetik
sonuçlar
daha
iyidir.
Laparoskopide
yüzeysel
endometriozis
saptandığında
ablasyon
yerinde
cerrahi
eksizyonunun
doku
tanısı
sağladığı
için
tercih
edilmesi
konusunda
tüm
dernekler
hemfikirler.
Öte
yandan
hiçbir
dernek
yüzeysel
hastalığın
tanısında
görüntüleme
yöntemlerinin yeri hakkında görüş bildirmemektedir.
Bahsi
geçen
tüm
dernekler,
endometriozis
şüphesi
ve
ağrı
semptomları
olan;
ve
medikal
tedaviye
cevap
vermeyen/tedaviye
rağmen
kötüleşen/medikal
tedavinin
kontraendike
olduğu
vakalarda
laparoskopinin
düşünülmesi
konusunda
hemfikirler.
ACOG,
ESHRE
ve
FEBRASGO,
kontraendikasyon
olmayan
vakalarda
öncelikle ampirik medikal tedavi denenebileceğini belirtmektedirler.


TJODist
Bülteni
FARKLI TİPTEKİ ENDOMETRİOZİS VAKALARININ CERRAHİ TEDAVİSİ: ÖNDE
GELEN DERNEKLERİN YÖNERGELERİNİN KARŞILAŞTIRILMASI VE TERCİH
EDİLEN KLİNİK ALGORİTMALAR
SURGICAL TREATMENT OF
DIFFERENT TYPES OF
ENDOMETRIOSIS: COMPARISON
OF MAJOR SOCIETY GUİDELİNES
AND PREFERRED CLINICAL
ALGORITHMS
Özetleyen: Dr. Engin Türkgeldi



TJOD
İstanbul Şubesi


TJODist
Bülteni
İnfertilite
Son
yirmi
yılda
minimal/hafif
endometriozisin
gebelik
oranlarına
etkisi
üzerine
sadece
iki
randomize
kontrollü
çalışma
yürütülmüştür.
Bu
çalışmalarda
her
ne
kadar
cerrahinin
gebelik
oranlarını
%8.6
oranında
artırdığı
gösterilmişse
de,
asemptomatik
hastaların
da
yaklaşık
%30’unda
endometriozis
saptanacağı
hesaba
katıldığında,
bir
gebelik
elde
etmek
için
40
hastayı
ameliyat
etmek
gerektiği
hesaplanmıştır.
ASRM,
ESHRE
ve
SGOC,
hastanın
yaşı,
ağrı
şikayetleri
ve
diğer
olası
fertilite
tedavi
seçeneklerini
de
göz
önüne
alarak
minimal/hafif endometriozisten şüphelenilen infertil hastalara laparoskopi önerilebileceğini belirtmişlerdir.
Tüm
dernekler,
asemptomatik
infertile
kadınlara,
sadece
endometriozis
tanısı
koymak/endometriozis
tanısını
dışlamak
için
laparoskopi
yapılmaması
yönünde
görüş
bildirmişlerdir.
SGOC,
ameliyatın
hem
fertiliteyi
artırmak
hem de ağrıyı azaltmak amacıyla yapılması gerektiğini belirtmiştir.
Ameliyat
yapılan
durumlarda
ESHRE
ve
ASRM,
görülen
odakların
ablasyonu
veya
eksizyonunu
önermiştir.
Ablasyon metodları arasında bir tercih belirtilmemiştir.
Endometrioma
Endometriomalarda
cerrahi
tedavi
kararı
vermek
oldukça
güçtür.
Kistektominin
over
rezervini
azalttığı
gösterilmiştir.
Cerrahinin
uzun
vadeli
ve
ciddi
riskleri
nedeniyle
karar
verilirken
hastanın
yaşı,
over
rezervi,
fertilite isteği ve tıbbi-cerrahi geçmişi göz önüne alınmalıdır.
Ağrı
En
güncel
yönerge
olan
ESHRE
yönergesinde
endometriomaların
cerrahi
tedavisi
endike
olduğu
zaman,
kistektominin
ağrıyı
azaltmakta
drenaj
ve
koagülasyona
kıyasla
daha
başarılı
olduğu
belirtiliyor.
Bunun
dışında,
kistektomide rekürrensin CO2 ile vaporizasyona kıyasla daha düşük olduğu bildiriliyor.
İnfertilite
ESHRE
yönergesine
göre,
endometriozis
ilişkili
infertilitenin
tedavisinde
eksizyon,
drenaj
ve
elektroablasyona
kıyasla
daha
yüksek
spontan
gebelik
oranları
sağlamaktadır.
Operasyon
önerilen
hastalara
over
rezervindeki
olası
kayıptan
bahsedilmelidir.
Ayrıca
geçirilmiş
over
cerrahisi
öyküsü
olan
bir
hastada
cerrahi
düşünürken
özellikle dikkatli olunmalıdır.
ACOG
yönergesi
de
ağrı
rekürensini
azalttığı
ve
gebelik
oranlarını
daha
olumlu
etkilediği
için
kistin
drenaj
ve
koagülasyonu
yerine
eksizyonunu
önermektedir.
Ayrıca
daha
önce
histolojik
tanı
almamış
kadınlarda
eksizyon
tavsiye
etmektedirler.
İkinci
kez
over
cerrahisi
geçirecek
olan
kadınlarda
cerrahi
kararının
büyük
bir
özenle
alınması gerektiğini hatırlatmaktadırlar.
Benzer
şekilde
ASRM
de
rekürrens
riskinin
daha
düşük
olması
nedeniyle
drenaj
ve
koagülasyon
yerine
kistektomi tavisye etmektedir.
SOGC’nin
2010
yönergesine
göre
3
cm
üzerinde
olan
ve
ağrı
şikayetine
yol
açan
endometriomalar
mümkünse
eksize edilmelidir. Bu yaklaşımın ayrıca fertilite açısından olumlu sonuçlar doğurduğunu düşünmektedirler.
Derin Endometriozis
Derin
endometriozis
sıklıkla
rektovajinal
bölge,
mesane,
pelvik
sinirler,
üreterler,
veya
bağırsaklara
invaze
nodüllerle karakterizedir. Tek veya çok sayıda olabilirler ve tuttukları anatomik bölgeye göre belirti verirler.
Derin
endometriozisten
şüphelenilen
vakalardaki
preoperatif
araştırma
konusunda
hiçbir
dernek
yönergesi
yoktur.

TJOD
İstanbul Şubesi


TJODist
Bülteni
Ağrı
Derin
endometriozisin
rezeksiyonunun
ağrıyı
azaltarak
hayat
kalitesini
artırdığı
konusunda
bir
çok
çalışma
hemfikir.
Öte
yandan
bu
operasyon
minor
(%1.1)
ve
major
(%3.9)
komplikasyonlarını
artırmaktadır.
ACOG,
SOGC
ve
FEBRASGO
bu
vakalarda
komplikasyonların
azaltılması
için
multidisipliner
bir
ekibin
kurulmasını
önermişlerdir.
Derneklerin
hiçbiri
mesane
ve
bağırsak
endometriozisi
için
herhangi
bir
endikasyon
veya
cerrahi
yaklaşım
önerisinde
bulunmamıştır.
ACOG,
ESHRE
ve
SOGC,
derin
endometriozise
bağlı
ağrısı
olan
ve
gelecek
için
fertilite
isteği
olmayan,
adneksial
kitleleri
bulunan
veya
birden
çok
geçirilmiş
ameliyatı
olan
hastalarda
kesin
tedavinin
bilateral
salpingoooferektomili
ve
salpingoooferektomisiz
histerektomi
olduğunu
belirtmiştir.
Fertilite
isteği bulunanlarda adneksler ve uterus korunmalıdır.
Öte
yandan
cerrahinin
ne
zaman
endike
olduğunu
veya
gerçekleştirilecek
spesifik
cerrahi
işlemi
belirten
bir
yönerge bulunmamaktadır.
İnfertilite
Derin
endometriozis
tedavisinin
fertilite
üzerine
etkisini
üzerine
sınırlı
veri
mevcuttur.
ASRM,
ACOG,
ESHRE
ve
FEBRASGO
yönergeleri,
derin
endometriozisin
cerrahi
tedavisinin
fertilite
üzerine
etkilerinin
çelişkili
olduğunu
ve
rutin
olarak
uygulanmasını
önermediklerini
belirtmektedirler.
Yardımcı
üreme
tedavileri
öncesi
lezyonların
cerrahi
olarak
çıkarılmasının
gebelik
oranları
üzerine
olumlu
etkisini
bildiren
bir
yönerge
mevcut
değildir.
SONUÇ
Incelememizde
önde
gelen
derneklerin
yönergelerinde
tanı,
preoperatif
değerlendirme,
cerrahi
endikasyon
ve
tedavi
seçenekleri
hakkında
görüş
birliği
olmadığını
gördük.
Aynı
zamanda
yönergelerin
yakın
zamanda
yeni
veriler
ışığında
güncellenmediğini
düşünmekteyiz.
Özetlenebilecek
bir
kaç
pratik
noktayı
aşağıda
bulabilirsiniz.
•
Yüzeysel
endometriozis
şüphesi
ve
ağrı
semptomları
olan;
ve
medikal
tedaviye
cevap
vermeyen/tedaviye
rağmen
kötüleşen/medikal
tedavinin
kontraendike
olduğu
vakalarda
laparoskopi
düşünülebilir.
•
Yüzeysel
endometriozis
ilişkili
infertilitede
cerrahi
rezeksiyon
fertiliteyi
artırabilmekle
birlikte,
yardımcı
üreme tekniklerinden önce laparoskopi önerilmesi konusunda sınırlı veri mevcuttur.
•
Endometrioma
cerrahisinin
over
rezervine
belirgin
olumsuz
etkiler
olabilir.
Bu
nedenle
cerrahi
tedaviye
karar verirken bir çok faktör göz önüne alınmalıdır.
•
Rekürensi
azalttığı
ve
gebelik
oranlarını
daha
olumlu
etkilediği
için
endometrioma
drenajı
ve
koagülasyonu yerine endometrioma eksizyonu önerilmektedir.
•
Derin
endometrioziste
cerrahinin
ne
zaman
endike
olduğunu
veya
gerçekleştirilecek
spesifik
cerrahi
işlemi belirten bir yönerge bulunmamaktadır.

TJOD
İstanbul Şubesi
Aromataz
inhibitörleri
meme
kanseri,
ovulasyon
indüksiyonu,
endometriozis
ve
diğer
östrojen-bağımlı
durumlarda
kullanılmaktadır.
Meme
kanserli
kadınlarda
kemik
mineral
yoğunluğu
taraması
uzun
dönem
aromataz
inhibitörü
kullananlarda
östrojen
eksikliğine
bağlı
osteoporoz
riski
dolayısıyla
önerilmektedir.
Uzun
dönem
yan
etki
ve
güvenlik
verilerine
dayanarak
tamoksifen
ile
kıyaslandığında
aromataz
inhibitörleri
azalmış
tromboz
insidansı,
endometrium
kanseri
ve
vajinal
kanama
ile
ilişkilidir.
Polikistik
over
sendromlu
olan
kadınlarda
letrozol
ovulasyon
indükdiyonunda
ilk
basamak
tedavi
olarak
düşünülmelidir
çünkü
klomifen
sitrata
kıyasla
canlı
doğum
oranları
daha
fazladır.
Kilo
kaybına
neden
olan
yaşam
tarzı
değişiklikleri
teşvik
edilmelidir.
Aromataz
inhibitörleri
progesteron
ile
kombine
edildiğinde
endometriozis
ile
ilişkili
ağrının
yönetiminde yardımcı olabilecek umut verici bir tedavi seçeneğidir.
Sonuç ve Öneriler
Amerikan Obstetrisyen ve Jinekologlar Birliği aşağıdaki öneri ve sonuçları desteklemektedir:
•
Meme
kanserli
kadınlarda
uzun-dönem
aromataz
inhibitörü
kullanımında
östrojen
eksikliğine
bağlı
osteoporoz riski nedeniyle kemik mineral yoğunluğu için tarama önerilir.
•
Uzun
dönem
yan
etki
ve
güvenlik
verilerine
dayanarak,
tamoksifen
ile
karşılaştırıldığında
aromataz
inhibitörleri azalmış tromboz, endometrium kanseri ve vajinal kanama insidansı ile ilişkilidir.
•
Polikistik
over
sendromu
olan
kadınlarda,
letrozol
ovulasyon
indüksiyonunda
klomifen
sitrata
kıyasla
artmış
canlı
doğum
oranları
nedeniyle
ilk
basamak
tedavide
düşünülmelidir.
Kilo
kaybına
yol
açacak
yaşam tarzı değişiklikleri teşvik edilmelidir.
•
Açıklanamayan
infertilite
tanısı
alan
kadınlarda
(düzenli
menstrüel
sikluslar,
bilinen
tüm
kadın
ve
erkek
faktörleri
dışlanmış)
büyük
çok
merkezli
bir
çalışma
letrozol
ile
yapılan
ovulasyon
indüksiyonunda
gonadotropinlere
kıyasla
daha
az
canlı
doğum
ve
çoğul
gebelik
oranları
olduğunu
göstermiştir
ancak,
canlı
doğum
ve
çoğul
gebelik
oranları
letrozol
ile
yapılan
ovulasyon
indüksiyonunda
klomifen
sitrata
kıyasla istatistiksel olarak farklılık göstermemiştir.
•
Aromataz
inhibitörleri
progesteron
ile
birlikte
endometriozis
ile
ilişkili
ağrının
yönetiminde
umut
veren
bir
tedavi seçeneğidir.
Aromataz
mikrozomal
sitokrom
P450
hemorotein-içeren
enzimdir
(P450arom,
CYP19
gen
ürünü)
ve
beyin,
meme,
plasenta,
over,
testis,endometrium,
cilt,
kemik
ve
yağ
gibi
dokularda
yaygın
olarak
bulunmaktadır.
Bu
dokularda,
aromataz
androstenediondan
östrona
ve
testesterondan
östradiole
dönüşümü
sağlar.
Amerika
Birleşik
Devletlerinde
ticari
olarak
üç
aromataz
inhibitörü
bulunmaktadır.
Exemestan
steroid-kaynaklı
bir
aromataz
inhibitörü
olup
geri
dönüşümsüz
olarak
aromataz
enzimine
bağlanır
ve
kalıcı
olarak
inaktive
eder.
Letrozol
ve
anastrazol
aromataza
geri
dönüşümlü
olarak
bağlanır
ve
aromatazın
bağlandığı
alanlarda
androjenlerle
yarışır.
Bu
üç
aromataz
inhibitörü
de
hap
formunda
mevcuttur
ve
farmakolojik
özelliklerindeki
farklılıklara rağmen klinik etkinlikleri benzerdir.


TJODist
Bülteni
Jinekoloji Pratiğinde Aromataz İnhibitörleri
Aromatase Inhibitors in Gynecologic Practice
ACOG Practice Committe Opinion-Gynecology Number 738. Obstet Gynecol. 2018 Jun;131(6):e194-e199.
Özetleyen: Dr. Nadiye Köroğlu


TJOD
İstanbul Şubesi


TJODist
Bülteni
Ovulasyon İndüksiyonu
Letrozolün
gonadotropinleri
uyarıcı
etkisi
polikistik
over
sendromu
gibi
ovulatuar
disfonksiyonda
endikasyonunun
dışında
kullanılmaktadır
ve
ovulatuar
olan
kadınlarda
da
büyümekte
olan
folikül
sayısını
arttırmaktadır.
Başlangıç
dozu
2.5
mg/gün
olup
tipik
olarak
spontan
veya
indüklenmiş
menstruasyonun
3,4
veya
5.gününde
başlanıp
5
gün
kullanılmaktadır.
Ovulasyon
olmaz
ise
doz
5
gün
boyunca
5
mg/gün’e
arttırılabilir
ve
maksimum
doz
7.5
mg/gün’dür.
7.5
mg/gün
den
daha
yüksek
dozlar
klomifen
sitrat
gibi
ince
endometrium ile ilişkilidir.
Açıklanamayan
infertilitesi
olan
kadınlarda
(düzenli
mestrüel
sikluslar,
tüm
bilinen
kadın
veya
erkek
faktörleri
dışlanmış)
yapılan
büyük
çok
merkezli
bir
çalışmada
letrozol
ile
ovulasyon
indüksiyonunun
gonadotropinlere
kıyasla
daha
düşük
canlı
doğum
ve
çoğul
gebelik
oranları
ile
ilişkili
olduğu
gösterilmiştir.
Letrozol
ve
klomifen
sitratın
benzer
canlı
doğum
ve
çoğul
gebelik
oranları
olduğu
gösterilmiş
olsa
da
bu
çalışmanın
bu
iki
ilaç
arasındaki
farkı
saptayacak
güçte
değildir.
Açıklanamayan
infertilitede
hangi
tedavinin
daha
iyi
olduğunu
göstermek için daha fazla çalışmaya ihtiyaç vardır.
Letrozol
polikistik
over
sendromlu
kadınlarda
(PKOS)
ovulasyon
indüksiyonunda
kullanılmaktadır.
662
PKOS’lu
kadını
içeren
yayınlanmış
dört
çalışmanın
erken
meta-analizinde
gebelik
oranları
klomifen
ve
letrozol
ile
tedavi
edilen
kadınlarda
benzer
bulunmuştur
(rölatif
risk,
1.02;
95%
güven
aralığı,
0.83-1.26).
Ancak,
daha
yeni
yapılan
randomize
kontrollü
bir
çalışmada
letrozol
daha
yüksek
canlı
doğum
oranları
(%27.5’e
%10.1.
p=.007)
ve
kümülatif
ovulasyon
oranı
(%61.7’e
%48.3,
p<.001)
ile
klomifen
sitrattan
daha
etkili
saptanmıştır.
Dolayısıyla
PKOS’lu
kadınlarda
letrozol
ovulasyon
indüksiyonunda
daha
yüksek
canlı
doğum
oranları
nedeniyle birinci basamak tedavide düşünülmelidir.
Ovulasyon
indüksiyonu
çok
etkili
olsa
da
obez
PKOS’lu
kadınlarda
kilo
kaybına
yol
açacak
yaşam
tarzı
değişiklikleri
teşvik
edilmelidir.
Vücut
kitle
indeksindeki
%7’lik
azalma
spontan
ovulasyon
ile
sonuçlanır
ve
ovulasyon
indüksiyonu
gerekliliğini
azaltır.
Obez
hastada
yaşam
tarzı
değişiklikleri
teşvik
edilmelidir,
vücut
ağırlığındaki %5’lik azalmalar bile üreme fonksiyonlarını iyileştirebilir.
Birçok
çalışmada
klomifen-dirençli
vakaların
tedavisinde
letrozolün
rolü
gösterilmiştir;
klomifene
yanıtsız
vakaların
%50-80’inde
letrozol
ile
ovülasyon
olmaktadır.
Bu
çalışmaların
bazılarında
letrozolün
endikasyon
dışı
kullanımı
ile
ilgili
endişeler
belirtilmiş
çünkü
letrozol
erken
fetal
gelişimde
dokulardaki
normal
aromataz
aktivitesini
bozabilir
ve
yanlışlıkla
erken
gebelik
sırasında
kullanılırsa
teratojenik
olma
potansiyeli
vardır.
Letrozol
ile
ovulasyon
indüksiyonu
sonucunda
gebe
kalan
kadınların
yenidoğanlarında
klomifen
sitrat
ile
tedavi
sonucu
doğanlara
kıyasla
konjenital
malformasyon
oranları
açısından
farklılık
saptanmasa
da
bu
bulgunun
uzun
dönem
verisi
ile
teyit
edilmesi
gerekmektedir.
Letrozol
ve
klomifen
sitratın
gebelik
kategorisi
X’tir.
Ovulasyon
indüksiyonu
için
letrozol
reçete
edildiğinde
hastalara
klomifen
sitrattan
farklı
olarak
ovulasyon
indüksiyonu için FDA onayı olmadığı konusunda bilgilendirilmelidir.

TJOD
İstanbul Şubesi
ÖZET:
Günümüzde jinekolojik cerrahi yaygın olarak uygulanmaktadır. Cerrahi strese bağlı olarak artmış kalp desteği
gereksinimi, göreceli doku hipoksisi, artmış insülin direnci, bozulmuş koagülasyon profili ve değişmiş
pulmoner ve gastrointestinal fonksiyonlar gibi istenmeyen durumlar ortaya çıkabilmektedir. Ameliyat
sonrası normal fizyolojiyi korumak amacı ile Ameliyat Sonrası Artırılmış İyilik Hali (ERAS) protokolleri
geliştirilerek, postoperatif komplikasyonları veya tekrar başvuruları artırmadan hasta sonuçlarını optimize
etmek amaçlanmıştır.
ERAS'ın temel ilkeleri şunlardır:
•
Uzun süreli perioperatif açlığın önlenmesi dahil olmak üzere preoperatif danışmanlık ve beslenme
stratejileri,
•
Bölgesel anestezi ve nonopioid analjezik yaklaşımlara, sıvı dengesine ve normoterminin korunmasına
odaklanma dahil olmak üzere perioperatif yaklaşımlar,
•
Erken mobilizasyon ve uygun tromboprofilaksi dahil olmak üzere postoperatif iyileşme stratejilerinin
desteklenmesi,
•
Daha kısa hastanede kalış süresi,
•
Bağırsak fonksiyonunun daha hızlı geri dönüşü,
•
Komplikasyon ve tekrar başvuru oranlarının düşürülmesi ve hasta memnuniyetinin arttırılması sayılabilir.
(Tablo 1)
Bu faydalar, laparotomi ve minimal invaziv yaklaşımlar ile benign ve onkolojik ameliyatlar dahil olmak üzere
jinekolojik ameliyatların çoğunu kapsamaktadır. ERAS programının uygulanması, cerrahi ekipte bulunan
tüm üyelerinin işbirliğini gerektirir. ERAS kapsamlı bir program olup mevcut veriler, ERAS uygulamalarının
birden fazla bileşen ile birlikte uygulandığında başarılı olduğunu göstermektedir.
Öneriler ve Sonuçlar
Amerikan Obstetri ve Jinekoloji Derneği, Ameliyat Sonrası Artırılmış İyilik Hali (ERAS) uygulamalarına ilişkin
aşağıdaki tavsiyeleri ve sonuçları ortaya koymaktadır:
Ameliyat sonrası artırılmış iyilik hali perioperatif dönemde normal fizyolojiyi korumak amacı ile geliştirilmiştir,
böylelikle postoperatif komplikasyonları veya tekrar başvuruları arttırmadan hasta sonuçlarının optimize


TJODist
Bülteni
Perioperatif uygulamalar: Ameliyat Sonrası Artırılmış İyilik hali
Tercüme: Dr. Cihan Kaya



TJOD
İstanbul Şubesi


TJODist
Bülteni
edilmesi sağlanmıştır. ERAS uygulamaları ile cerrahi stresin azaltılmasına yardımcı olma hedefleri,
kapsamlı bir perioperatif yönetim programındaki çoklu unsurların bir kombinasyonu ile elde edilir.
ERAS programlarını benimsemeyi düşünen kurumlar, kendi alt yapılarını ve hasta akışını, ameliyat öncesi ve
sonrası bakım aşamaları aracılığıyla dikkatlice incelemelidirler. ERAS programının sürdürülebilir olabilmesi
için, bu programın sağlık hizmeti sunum sisteminde standart bir bakım modeli olarak yerleştirilmiş olması
gerekmektedir. ERAS yollarının kullanımı kurumlar arasında kuvvetle teşvik edilmelidir.
Giriş
Perioperatif bakımın geleneksel bileşenleri bağırsak hazırlığı, gece yarısından sonra oral alımın kesilmesi,
narkotiklerin liberal kullanımı, hasta kontrollü analjezi, uzamış barsak ve yatak istirahati, nazogastrik
tüplerin veya drenlerin kullanımı ve beslenmenin kademeli olarak yeniden başlanmasıdır. Ancak, yaygın
olarak uygulanan bu müdahalelerin birçoğu kanıta dayalı değildir ve kullanımları sıklıkla iyileşmeyi
desteklememektedir. Bu düşünceyle, ERAS uygulamaları, cerrahi stresi azaltması ya da vücudun bu tür bir
stresin olumsuz sonuçlarını hafifletmesine yardımcı olması gibi kanıtlanmış veriler sunarak hasta
sonuçlarının optimize edilmesi amacıyla geliştirilmiştir.
Cerrahi stress sonrasında artmış morbidite ve gecikmiş iyileşmeye bağlı organ disfonksiyonları görülebilir.
Gecikmiş postoperatif iyileşmenin sonuçları, nozokomiyal enfeksiyonları, venöz tromboemboli gelişimini
(VTE), yaşam kalitesinin uzun süreli azalmasını ve artan sağlık bakım maliyetlerini içerebilir. Altı randomize
kontrollü çalışmanın dahil edildiği bir meta-analizde, kolorektal cerrahi geçiren hastalarda ERAS
uygulamalarının 17 bileşeninin en az 4'ünün uygulanmasının, hastanede kalış süresinde (2 günden fazla)
ve komplikasyon oranlarında azalma (yaklaşık %50) ile sonuçlandığı gösterilmiştir. Kolorektal cerrahi,
ERAS programlarını uygulayan ilk uzmanlık alanıdır. ERAS uygulamaları benign jinekolojik ve jinekolojik
onkolojik cerrahi için uygulandığında (açık ve minimal invaziv yaklaşımlarla), sonuçlar cesaret vericidir.
ERAS protokollerinin uygulanmasının tekrar başvurular, mortalite veya re-operasyon oranlarını artırdığı
gösterilmemiştir.
Bununla birlikte birden fazla çalışmada, ERAS protokollerinin uygulanması ile maliyetlerde önemli tasarruflar
sağlanmıştır. ERAS protokollerinin kullanımı ile benign endikasyonlar için vajinal histerektomi uygulanan 50
hastadan oluşan bir kohort çalışmasında (ERAS uygulamasından önce vajinal histerektomi yapılan 50
hasta ile karşılaştırıldığında), kalış süresi %50'den fazla azalmış ve 24 saat içinde taburcu edilen hastaların
yüzdesinin beş kat arttığı bildirilmiştir. Özellikle, bu çalışmada, hastalara preoperatif hasta eğitimi verildiği,
görsel-işitsel materyallerin sunulduğu ve ameliyat öncesi soru-cevap oturumları ile bir saatlik dersi içeren
(en fazla 10 katılımcı ile) yapılandırılmış bir “jinekoloji okulu” programı uygulanmıştır. Resmi bir öğretim
oturumu ve yeni işe alınan uzman “Artırlmış İyilik Hali” hemşiresi eklendiğinde bile, ERAS protokolünün
yaklaşık % 10'luk bir maliyet tasarrufu sağladığı görülmüştür. Bununla birlikte, jinekolojik cerrahi yapan
kurumlar arasında ERAS protokolleri arasında farklılıklar vardır; Bu nedenle, standartlaştırılmış, kanıta
dayalı ve uzmanlığa özgü kılavuz ilkelerinin geliştirilmesine ihtiyaç vardır.
Preoperatif Yönetim Planlaması ve Risk Değerlendirmesi
Hasta katılımı ve hasta eğitiminin önemli ölçüde sonuçlarda iyileşmeye katkı sağladığı görülmüştür.
Danışmanlığa, preoperatif ziyaretin başlangıcında, ERAS'ın ardındaki mantığın açıklanması ve hasta
beklentilerinin tartışılmasıyla başlanmalıdır. Hastaya özel uyarılar, ERAS'ın amaçlarını iletmede ve
hastaların bakımlarında oynayabilecekleri aktif rolü anlamalarına yardımcı olma konusunda önemlidir.
Preoperatif risk değerlendirmesi, tütün ve alkol kullanımının, obezitenin, aneminin ve uyku apnesinin
tanımlanmasını içermelidir. Perioperatif dönem, cerrahların hasta davranışlarını düzeltmesi ve sigarayı
bırakmaya teşvik etmeleri açısından kritik bir fırsat penceresidir. Sigaranın bırakılması yara iyileşmesinde

TJOD
İstanbul Şubesi


TJODist
Bülteni
önemli düzelme sağlarken, bırakıldıktan 4-8 hafta sonra solunum fonksiyonlarında da önemli ölçüde
düzelme gözlenebilir. Tehlikeli alkol kullanımı alışkanlığı ile ilgili veriler daha seyrek olmakla birlikte günde
3-4 kadeh alkol tüketen hastaların (“tehlikeli alkol alımı” olarak kabul edilir) % 50 daha yüksek
komplikasyon oranlarına (kanama, kardiyak aritmiler, bozulmuş yara iyileşmesi ve yoğun bakım dahil)
sahip olabileceklerini düşündürmektedir. Her gün 0–2 kadeh alkol tüketen hastalar ile karşılaştırıldığında
komplikasyon oranları günde beş veya daha fazla kadeh alkol tüketenlerde % 200-400'e çıkmaktadır. 2012
yılına ait bir Cochrane derlemesi, yoğun preoperatif alkol bırakma müdahalelerinin komplikasyon oranlarını
anlamlı oranda azaltabileceğini öne sürmüştür. ERAS programının başarılı bir şekilde uygulanması için kilit
strateji, tüm tarafların aktif katılımını içerir. Başarılı bir programın merkezi bir bileşeni, hastayla işbirliği
yapmanın yanı sıra, cerrah, ameliyat öncesi hemşiresi, anestezi uzmanı, ofis hemşireleri ve diğer personel
de dahil olmak üzere disiplinler arası bir ekibin işbirliği ile gerçekleşir (Şekil 1).
Uygun risk derecelendirmesi cerrahi iyileşmeyi artırmanın önemli bir bileşenidir. Caprini VTE risk
değerlendirme modeli ve Rogers skoru, bireysel risk değerlendirmesi sağlamak amacı ile kullanılabilir.
Sistemik hormon tedavisi ve oral kontraseptif kullanımı VTE riskinin artması ile ilişkili bulunmuştur; Bununla
birlikte, genel risk oldukça düşüktür. Ameliyat öncesi VTE'de hormon tedavisine devam edilmemesi ile
azalmayı gösteren hiçbir çalışma bulunmamaktadır ve bu uygulama rutin olarak önerilmemelidir. Kombine
oral kontrasepsiyon kullanan kadınlarda, protrombotik pıhtılaşma faktörü değişiklikleri kesildikten 4–6 hafta
sonra devam eder ve majör cerrahiden bir ay veya daha uzun bir süre önce oral kontrasepsiyonun
durdurulması ile ilişkili riskler, istenmeyen gebelik riski ile kıyaslanmalıdır. Laparoskopik tubal sterilizasyon
veya diğer kısa cerrahi prosedürlerden önce kombine oral kontraseptiflerin kesilmesi gerekli
görülmemektedir. VTE için majör cerrahi prosedürleri olan ve ek risk faktörleri olan oral kontraseptif
kullananlarda heparin profilaksisi düşünülmelidir. Son olarak, preoperatif anemi postoperatif morbidite ve
mortalite ile ilişkilidir ve aktif olarak tanımlanmalı ve düzeltilmelidir.

TJOD
İstanbul Şubesi


TJODist
Bülteni
Diyet ve Bağırsak Hazırlığı
ERAS'ın preoperatif safhasının amacı, hastaların, cerrahi tarafından uygulanan yüksek metabolik taleplerinin
karşılanması için gerekli olan enerjiyi elde etmeleridir. Geleneksel cerrahi öncesi açlık gereksinimi
durumlarında karaciğer glikojeni tüketilir ve perioperatif sonuçları olumsuz etkilediği bilinen bozulmuş
glukoz metabolizmasına ve artmış insülin direncine neden olur. Geleneksel “ağızdan hiçbir şey”
stratejilerinin aksine, ERAS yolları, ameliyat öncesi açlık süresini azaltarak ve diyabetik olmayan
hastalarda karbonhidrat içeceklerini kullandırarak dehidratasyonu önlemektedir. Bu strateji ile, ameliyat
öncesi susuzluk, anksiyete, postoperatif insülin direnci ve hastanede kalış süresinin azaldığı ve hasta
memnuniyetinin arttığı gösterilmiştir. Anestezi literatüründen elde edilen veriler, ameliyattan 2 saat
öncesine kadar berrak sıvıların alınmasının gastrik içeriği arttırmadığını, gastrik sıvı pH'sını azaltmadığını
veya komplikasyon oranlarının artmadığını göstermiştir. Bu nedenle, anesteziden 6 saat öncesine kadar
katıların, 2 saat öncesine kadar berrak sıvıların alımına izin verilmelidir.
Barsağın ameliyat öncesi mekanik temizliğinin cerrahi sonuçları iyileştirdiğine dair kanıtlar sınırlıdır. Elektif
kolorektal cerrahi geçiren 5.805 katılımcı ile yapılan 20 randomize çalışmayı kapsayan 2011 Cochrane
derlemesi, mekanik bağırsak hazırlığı alan veya almayan katılımcılar arasında yara enfeksiyonları veya
anastomoz kaçağı oranlarında fark olmadığını göstermiştir. Bazı çalışmalarda, mekanik bağırsak temizliği

TJOD
İstanbul Şubesi


TJODist
Bülteni
rejimi ile oral antibiyotik kombinasyonunun enfeksiyon ve anastomoz kaçağı oranlarını azalttığı gösterilse
de, diğer veriler anlamlı bir farklılık göstermemiştir. Mekanik bağırsak hazırlığı ayrıca laparoskopik cerrahi
sırasında cerrahi alanın daha iyi görselleştirilmesi için bir yöntem olarak önerilmiştir. Bununla birlikte,
laparoskopik histerektomi öncesi mekanik bağırsak preparatı alan veya almayan 146 kadından oluşan
randomize kontrollü bir çalışmada, “iyi” veya “mükemmel” cerrahi görüntü olarak değerlendirme
yapıldığında görüntüler arasında hiçbir farklılık görülmemiştir. Ek olarak, mekanik bağırsak hazırlığı zaman
alıcı, pahalı ve hastalar için tatsızdır. Bu konuda kurumlar yaklaşımlarını bireyselleştirebilirler; Veriler,
lezyonun büyüklüğü ve lokasyonunun iyi tanımlandığı durumlarda, jinekolog ve hasta arasında ortak karar
vermenin önerilen yaklaşım olduğunu desteklemektedir.
Enfeksiyon Riskinin Azaltılması
Mümkün olduğunca minimal invaziv yaklaşımlar uygulanmalı ve insizyonlar küçük tutulmalıdır. Temiz -
kontamine cerrahi olarak sınıflandırılan histerektomi geçiren hastalar, deri, vajinal ve enterik sistemdeki
bakterileri kapsayacak şekilde geniş spektrumlu antibiyotik almalıdırlar. Genitoüriner veya sindirim
kontaminasyonu olmayan laparoskopik ameliyatlar için antibiyotik profilaksisi gerekli değildir. İntravenöz
antibiyotikler, deri insizyonundan önceki 60 dakika içerisinde uygulanmalıdır. Amoksisilin-klavulanik asit ve
sefazolin, postoperatif enfeksiyonlara neden olan mikroplara karşı uygun antibiyotik tedavisi sağlar. Şiddetli
b–laktam alerjisi olan hastalara klindamisin ve gentamisin veya siprofloksasin gibi bir kinolon
kombinasyonu verilebilir. Uzun prosedürler için, antibiyotik dozları ilacın yarı ömrünün iki katı kadar
(ameliyat başlangıcından değil, ameliyat öncesi dozun başlangıcından itibaren ölçülür) aralıklarla verilerek
operasyon boyunca yeterli seviyelerin korunması önerilir. Obez hastalarda profilaktik antibiyotik dozu
artırılmalıdır. Bunun dışında aşırı kan kaybı olan vakalarda ikinci bir doz profilaktik antibiyotik uygulanabilir.
Çoğu kılavuz spesifik olarak “aşırı kan miktarını” tanımlamamasına rağmen, kan kaybı 1500 mL'yi
aştığında, ek bir sefazolin dozu önerilmektedir.
Kontrendike olmadıkça preoperatif cerrahi bölge deri temizliğinin alkol bazlı bir ajanla yapılması önerilir.
Klorheksidin-alkol uygun bir seçimdir. Cilt antiseptikleri üreticilerinin talimatlarına uygun olarak
kullanılmalıdır. Klorheksidin-alkol preparatları için fırçalama zamanı (nazik, tekrarlanan geri-ileri vuruşlar)
nemli bölgeler (inguinal katlantı ve vulva) için 2 dakika ve kuru bölgeler (karın) için 30 saniye sürmeli ve 3
dakika kurumaya bırakılmalıdır. Ancak, abdominal temizlik için povidon-iyot scrubs kullanılıyorsa, önerilen
fırçalama süresi 5 dakika kadar uzun olabilir. Çözelti daha sonra bir havlu ile çıkarılmalı ve cerrahi bölge
topikal povidon-iyot çözeltisi ile boyanmalıdır. Bu alan, steril örtmeden önce 2 dakika kurumaya
bırakılmalıdır. Histerektomi veya vajinal cerrahi öncesi % 4'lük klorheksidin glukonat veya povidon-iyot ile
vajinal temizlik yapılmalıdır. Şu anda sadece povidon-iyot preparatları, vajinal cerrahi bölge antisepsisi için
FDA tarafından onaylanmış olmasına rağmen, düşük konsantrasyonlarda alkol içeren klorheksidin glukonat
çözeltileri (örn.,% 4), vajinal cerrahi preparatlar olarak etiket dışı kullanım için güvenli ve etkilidir. Alerji
durumunda veya cerrah tarafından tercih edildiğinde iyot bazlı preparasyonlara bir alternatif olarak
kullanılabilirler. Epilasyon gerekiyorsa, tam tıraş yerine tüyleri kısaltma tercih edilmelidir. Gerekli epilasyon
işlemi, operasyondan hemen önce yapılmalıdır.
Ağrı Yönetimi
Opioid kullanımı postoperatif bulantı, kusma, bağırsak fonksiyon bozukluğu, gecikmiş mobilizasyon ve artmış
pulmoner morbidite ile ilişkili olup, bunların tümü iyileşmeyi geciktirebilir ve hastanın cerrahiye olan algısını
olumsuz yönde etkileyebilir. Opioidlerin mantıklı kullanımının postoperatif ağrı kontrolünü sağlamak için
uygun olduğu durumlar olsa da, opioid kullanımına bağlı bağımlılık riski nedeniyle, alternatif basamaklı ve
multimodal nonopiate ağrı yönetimi stratejilerinin geliştirilmesi daha fazla önem arz etmektedir. Opioidlerin
uygulanmasına alternatif olarak, ketorolak postoperatif ağrının kontrolünde etkilidir ve postoperatif

TJOD
İstanbul Şubesi


TJODist
Bülteni
kanamayı artırmaz. Parasetamol ve asetaminofen, gabapentin, nonsteroidal antiinflamatuar ilaçlar ve
COX-2 inhibitörleri dahil olmak üzere ağrı önleyici ilaç stratejilerinin (örn., ameliyat öncesi hastaya verilen
ilaçlar), total abdominal histerektomi öncesi tüm narkotik gereksinimleri azalttığı ve postoperatif ağrı ve
memnuniyet skorlarını arttırdığı gösterilmiştir. Epidural ve spinal anestezi stratejileri genel anestezi ile
karşılaştırıldığında, genel mortalite, VTE, kan kaybı, pnömoni, solunum depresyonu, ve böbrek yetmezliği
gibi postoperatif komplikasyonları azaltmaktadır. Ancak bu stratejiler mobilizasyonu sınırlamaktadırlar.
Bununla birlikte, epidural ve spinal anestezi stratejileri, tüm cerrahi prosedürler için uygun değildir.
Transversus abdominis düzlem bloğu (genellikle bir TAP bloğu olarak anılır), transversus abdominis fasyal
düzlemine lokal anestetik enjeksiyonunu içerir. Total abdominal histerektomi geçiren kadınlarda olduğu gibi
laparoskopik cerrahi geçiren hastalarda da postoperatif opioid kullanımının azaltılması amacı ile bazı
çalışmalarda etkili olduğu gösterilmiştir. Bununla birlikte, bazı diğer çalışmalarda daha az umut verici
sonuçlar elde edilmiştir. Jinekolojik nedenlerle laparoskopi uygulanan bir randomize kontrollü çalışmada
transversus abdominis düzlem bloğu, postoperatif ağrı skorlarında istatistiksel olarak anlamlı farklılık
göstermemiştir.
Postoperatif opioid kullanımını en aza indirecek şekilde tasarlanan rejimler, zamanlanmış asetaminofen,
gabapentin ve nonsteroidal antiinflamatuar ilaçların kullanımını da içerebilir. Vajinal histerektomi için
paraservikal sinir blokları veya intratekal morfin yararlı olabilir. Açık jinekolojik cerrahiler için postoperatif
spinal analjezi veya torasik epidural analjezi kullanılabilir. Her ne kadar kullanımının yararının kanıtlanması
için daha fazla veri gerekiyorsa da, lipozomal bupivakain ile yara infiltrasyonu işlemi de alternatif bir
yaklaşım olarak önerilmiştir Bunun dışında postoperatif bulantı ve kusmayı önlemek amacı ile
antiemetikler kullanılmalıdır.
İntraoperatif Sıvı Dengesi ve Hipoterminin Önlenmesi
İntraoperatif övolemiye ve hipoterminin önlenmesine dikkat edilmesi önemlidir ve bu amaca ulaşmak için
anestezi ve cerrahi ekipler arasındaki yakın işbirliği şarttır. Aşırı sıvı yüklenmesi elektrolit anormalliklerine,
periferik ödem ve hareket kısıtlılığına, bağırsak fonksiyonunun geri dünüşünde gecikmeye ve pulmoner
tıkanıklığa yol açarken, hipovolemi kardiyak output ve oksijen transportunda azalmaya neden olabilir.
Dahası, hafif hipotermi bile (vücut iç sıcaklığında 1°C azalma) adrenal steroid ve katekolamin üretimini
uyarır ve yara enfeksiyonları, kardiyak aritmiler ve kan kaybı insidansında artışa neden olur.
Tüp ve Drenlerin Kullanımı
Cerrahi drenler ameliyattan sonra mümkün olan en kısa sürede çıkartılmalıdırlar. Nazogastrik, abdominal ve
vajinal drenlerin rutin olarak kullanımı mobilizasyonu engeller, morbiditeyi ve hastanede kalış süresini
artırır. Vajinal tampon, VTE'nin önlenmesi için önemli olan ambulasyonu sınırlayabilir. İdrar sondasının
kullanılması halinde, 24 saat içinde çıkarılması enfeksiyon riskini azaltarak hastanede kalış süresini kısaltır.
Total laparoskopik histerektomi veya diğer laparoskopik pelvik cerrahi gibi uzun prosedürler geçiren
kadınlarda postoperatif işeme zorluğu olabilir ve klinik takip taburcu sonrası rezidüel kontrollerle
yapılmalıdır.
Erken Mobilizasyon ve Tromboproflaksi
Ameliyat sonrası erken ambulasyon (değişik tanımlara sahip, ancak tipik olarak ameliyat gününün erken
saatlerinde mobilize olma zamanını kapsayan bir konsept) yönetimin temel dayanak noktasıdır.
Mobilizasyon, dekompresyona karşı korur, tromboembolik komplikasyonları azaltır, insülin direncini azaltır
ve genel olarak daha kısa hastanede kalmayı sağlar. Erken ambulasyon, hastanın preoperatif danışmanlığı
ve sistemik opiatlara bağımlılığını sınırlayan etkin basamaklı multimodal analjezi rejimleri ile

TJOD
İstanbul Şubesi


TJODist
Bülteni
desteklenebilir. VTE riski olan hastalar için, Caprini skoru veya Rogers skoru risk sınıflandırması sağlamak
için kullanılabilir (Tablo 2). Riske bakılmaksızın, tüm hastalarda postoperatif tromboproflaksi, erken
ambulasyon, aralıklı pnömatik kompresyon ve iyi yerleştirilmiş kompresyon çoraplarının yanı sıra düşük
moleküler ağırlıklı heparini de içerebilmektedir. Abdominal veya pelvik maligniteler için laparotomi
uygulanan kadınlarda, genişletilmiş (28 gün) profilaksi sağlanmalıdır.
Beslenme ve Sıvı Dengesi
Erken beslenmeyi vurgulayan protokoller (24 saat içinde düzenli diyete dönüş), ihtiyaç duyulduğunda
laksatiflerin kullanımıyla, bağırsak fonksiyonunun daha erken geri dönüşüne yardım eder ve hasta
memnuniyetini arttırır. Postoperatif oral sıvı alımı ve beslenme mümkünse cerrahi günü başlanmalıdır.
Çiğneme sakızı postoperatif ileus insidansını azaltır ve kullanımı düşünülmelidir. Ameliyattan 24 saat sonra
intravenöz sıvılar kesilmelidir, çünkü oral alımını sürdürebilen hastalarda nadiren bu sıvılara ihtiyaç
duyulmaktadır. Oral alım yapılırken protein ve kalori alımını sağlamak amacı ile diyet rejimine yüksek
enerjili proteinli içecekler eklenebilir. Eğer intravenöz sıvılar kullanılacaksa, hacimdeki aşırı yüklenmeyi
önlemek için toplam saatlik sıvı hacmi 1.2 mL/kg'dan yüksek tutulmamalıdır. Ringer laktat gibi dengelenmiş
kristalloid çözeltiler tercih edilir. Hiperkloremik metabolik asidoz riski, büyük hacimlerde % 0.9'luk normal
salin uygulamasıyla artar. Hastaların kan şekeri seviyeleri 180 mg / dL ve 200 mg / dL arasında
tutulmalıdır. Perioperatif hiperglisemi veya 180–200 mg / dL'den yüksek kan glikoz seviyeleri, enfeksiyon,
kalış süresinin uzaması ve postoperatif mortaliteyi içeren kötü klinik sonuçlar ile ilişkilidir. Bununla birlikte,
ideal hedef aralık, hipoglisemi ile ilgili potansiyel yan etkiler (nöbetler, beyin hasarı ve kardiyak aritmi dahil)
nedeni ile tartışmalıdır. Bazı hastalarda daha sıkı kontrol düşünülmelidir. Çünkü postoperatif kan glukoz
düzeylerinin 139 mg/dL'den daha az olmasının, diabetes mellituslu ve postoperatif hiperglisemili kadınlarda
cerrahi alan enfeksiyon oranını % 35 oranında azalttığı gösterilmiştir. Bu aralığın üzerindeki seviyeler
insülin ve düzenli kan glikozu izlemi ile yönetilmelidir. Uygun glisemik kontrole ulaşmak için çeşitli
protokoller vardır, ancak veriler bir başkasına özel bir protokol önermek için çok sınırlıdır.

TJOD
İstanbul Şubesi


TJODist
Bülteni
Taburcu olma
Hastaneden taburcu olma bazı kriterlere bağlı olmalı ve bu kriterler; ambulasyon için değerlendirme, oral
analjeziklerle yeterli ağrı kontrolü ve diyet toleransını içermelidir. Cerrahi ekip, iyileşme tavsiyelerini ve acil
durum iletişim bilgilerini içeren yönergeler de dahil olmak üzere hastaya bazı yazılı bilgiler sağlamalıdır.
Taburcu olmadan önce flatus gerekli değildir. Aynı gün taburcu edilen hastalar için özel kurallar
hazırlanmalıdır. Tıkayıcı uyku apnesi olan hastalar için postoperatif komplikasyon riskinin artması
nedeniyle spesifik taburculuk kuralları uygulanmalıdır.
Ameliyat Sonrası Artırılmış İyilik Halinin Uygulanması
Cerrahi sonrası arttırılmış iyilik hali programları, kapsamlı bir müdahale programını teşkil eder ve başarılı bir
uygulama, çoklu ERAS ilkelerinin pratiğe uyarlanmasına bağlıdır. ERAS programının uygulanması, klinik
müdahalelerde ve destekleyici klinik sistemlerde büyük değişiklikler gerektirebilir. ERAS programının
sürdürülebilir olabilmesi için, sağlık hizmeti dağıtım sisteminde standart bir bakım modeli yerleştirilmelidir.
Başarı için kritik faktörler şunları içerir:
•
Öz verilere dayanan sonuçların ölçülmesi ve müdahalelerin iyileştirilmesi,
•
Tecrübeli, işine bağlı, katılımcı klinik liderlik,
•
Klinik ekibin üyeleri arasında karşılıklı saygı ve etkili ekip çalışması ruhunun olması,
•
Risk ya da suçlamadan korkmadan güvenlik ve kaliteyi vurgulayan bir organizasyon kültürü.
Sonuç
ERAS ilkeleri, geleneksel cerrahi yönetim paradigmalarına meydan okuyan kanıta dayalı bir yaklaşımı temsil
etmektedir. ERAS protokollerinin kullanımı, daha hızlı cerrahi iyileşme, daha kısa hastanede kalış süresi,
daha fazla hasta memnuniyeti ve geleneksel yaklaşımlarla karşılaştırıldığında maliyetlerin düşmesine
olanak sağlamıştır. Bu faydalar, açık ve minimal invaziv yaklaşımlar ve iyi huylu ve onkolojik ameliyatlar
dahil olmak üzere jinekolojik ameliyatların tüm geniş spektrumunda uygulanabilir. ERAS programının
uygulanması, cerrahi ekibin tüm üyelerinin işbirliğini gerektirir.

TJOD
İstanbul Şubesi
ÖZET
Gebelikte düşük doz aspirin, yaygın olarak preeklampsi başlangıcını geciktirmek veya preeklampsiyi önlemek
için kullanılmaktadır. Amerikan Obstetrik ve Jinekoloji Derneği’nin Gebelikte Hipertansiyon Raporu’nda
erken başlangıçlı preeklampsi hikâyesi olan ve preterm doğum yapan (34 + 0/7 gebelik haftasından daha
erken) veya önceki gebeliklerinde birden fazla preeklampsi hikâyesi olan kadınlar için ilk trimesterin son
döneminden başlayarak günlük düşük doz aspirin önerilmektedir. Birleşik Devletler Preventive Services
Task Force düşük doz aspirin kullanımı endikasyonları daha geniş olan benzer bir kılavuz yayınladı.
Gebelikte günlük düşük doz aspirin kullanımı güvenli kabul edilir ve aspirin kullanımına bağlı maternal, fetal
veya her ikisine ait ciddi komplikasyon gelişme olasılığı düşüktür. Amerikan Obstetrik ve Jinekoloji Derneği
ve Maternal – Fetal Tıp Derneği, Birleşik Devletler Preventive Services Task Force tarafından yayınlanan
preeklampsi önleme kılavuzunu desteklemektedir. Preeklampsi açısından yüksek riskli kadınlar için düşük
doz aspirin (81 mg/gün) profilaksisi önerilmektedir ve gebeliğin 12 ila 28 haftaları arasında (ideal olarak 16.
haftadan önce) başlanmalı ve doğuma dek devam edilmelidir. Preeklampsi için birden fazla orta risk
faktörü olan kadınlar için düşük doz aspirin profilaksisi düşünülebilir. Preeklampsi riski olan kadınlar bir
veya daha fazla yüksek risk faktörünün (preeklampsi hikâyesi, çoğul gebelik, böbrek hastalığı, otoimmun
hastalıklar, tip 1 veya 2 diyabet ve kronik hipertansiyon) bulunmasına veya birden fazla orta risk faktörünün
(ilk gebelik, maternal yaş 35 ve üzeri, vücut kitle indeksi 30 ve üzeri, preeklampsi için aile hikâyesi,
sosyodemografik özellikler, kişisel hikâye) bulunmasına dayanarak tanımlanır. Preeklampsi için yüksek risk
faktörlerinin bulunmaması durumunda, erken gebelik kaybı, intrauterin gelişme geriliği, ölü doğum ve
preterm doğumun önlenmesi için profilaktik düşük doz aspirin kullanımını destekleyen kanıt
bulunmamaktadır.
ÖNERİLER
Amerikan Obstetrik ve Jinekoloji Derneği ve Maternal – Fetal Tıp Derneği aşağıdaki önerilerde bulunmaktadır.
•
Preeklampsi için yüksek riskli kadınlarda düşük doz aspirin (81 mg/gün) profilaksisi önerilmektedir ve
gebeliğin 12 ila 28 haftaları arasında (ideal olarak 16. Haftadan önce) başlanmalı ve doğuma dek devam
edilmelidir.
•
Preeklampsi için birden fazla orta risk faktörü olan kadınlar için düşük doz aspirin profilaksisi
düşünülebilir.
•
Preeklampsi için risk faktörlerinin bulunmadığı, yalnızca açıklanamayan ölü doğum hikayesi olan
kadınlarda düşük doz aspirin profilaksisi önerilmemektedir.
•
Preeklampsi için risk faktörlerinin bulunmadığı intrauterin gelişme geriliğinin önlenmesinde düşük doz
aspirin profilaksisi önerilmemektedir.
•
Preeklampsi için risk faktörlerinin bulunmadığı spontan preterm doğumların engellenmesinde düşük doz
aspirin profilaksisi önerilmemektedir.
•
Erken gebelik kayıplarının engellenmesinde düşük doz aspirin profilaksisi önerilmemektedir.


TJODist
Bülteni
Gebelikte Düşük Doz Aspirin
Kullanımı
Tercüme: Dr. Hakan Erenel



TJOD
İstanbul Şubesi


TJODist
Bülteni
GİRİŞ
Aspirin, antiiflammatuar ve antiplatelet özellikleri olan bir siklooksijenaz inhibitörüdür. Gebelikte düşük doz
aspirin, yaygın olarak preeklampsi başlangıcını geciktirmek veya preeklampsiyi önlemek için kullanılır.
Buna rağmen, klinik obstetri uygulamalarında düşük doz aspirin kullanımı değişkendir. Bu görüş yazısının
amacı, kanıtları özetlemek ve gebelikte düşük doz aspirin kullanımı için güncel önerileri sunmaktır.
Sistematik derlemeler ve konsensus kararları farklı dozlarda düşük doz aspirin kullanmasına rağmen, bu
yazı yalnızca Amerika Birleşik Devletleri’nde bulunan düşük doz aspirini göz önünde bulundurmaktadır(81
mg).
Kasım 2013’te, Amerikan Obstetrik ve Jinekoloji Derneği, erken başlangıçlı preeklampsi hikâyesi olan, preterm
doğum yapan (34 + 0/7 gebelik haftasından daha erken) veya önceki gebeliklerinde birden fazla
preeklampsi hikâyesi olan kadınlar için ilk trimesterin son döneminden başlayarak günlük düşük doz aspirin
önerilen Gebelikte Hipertansiyon Raporu’nu çıkardı. Ertesi yıl, Birleşik Devletler Preventive Services Task
Force düşük doz aspirin kullanımı endikasyonları daha geniş olan benzer bir kılavuz yayınladı (Tablo 1).
Birleşik Devletler Preventive Services Task Force kılavuzu, preeklampsi için birden fazla orta risk faktörü
olan kadınlar için düşük doz aspirin profilaksisinin göz önünde bulundurulmasını tavsiye etmektedir (Tablo
1).
Diğer sağlık kuruluşları da preeklampsinin önlenmesi için risk faktörlerine göre düşük doz aspirin kullanımı için
kılavuzlar yayınladılar. 2011’de yayınlanan Dünya Sağlık Örgütü kılavuzunda preeklampsi riski yüksek
kadınlara, örneğin, preeklampsi hikâyesi, diyabet, hipertansiyon, böbrek hastalığı, otoimmun hastalıklar ve
çoğul gebelik olan kadınlara, düşük doz aspirinin (75 mg/gün) gebeliğin 20. haftasından önce başlanması
önerilmiştir.
PATOFİZYOLOJİ
Aspirin (asetilsalisilik asit), prostaglandin biyosentezi için gerekli olan iki siklooksijenaz izoenzimini (COX-1 ve
COX-2) inhibe ederek etki gösteren bir non steroidal antiinflammatuar ilaçtır (NSAİİ). COX-1 izoformu
vasküler endotelde bulunmaktadır ve vasküler homeostazis ve trombosit fonksiyonu üzerinde ters etkileri
olan prostaglandinlerin, prostasiklin ve tromboksan A2, üretimini düzenlemektedir. Prostasiklin, güçlü bir
vazodilatatör ve trombosit agregasyon inhibitörüyken, tromboksan A2 (TXA2), güçlü bir vazokonstriktördür
ve trombosit agregasyonunu destekler. COX-2 izoform, indüklenebilir ve hemen hemen tamamen sitokin
veya diğer inflammatuar mediatörlere yanıt olarak sentezlenir. Aspirinin COX bağımlı prostaglandin
sentezindeki etkisi doza bağımlıdır. Düşük dozlarda (60-150 mg/gün), aspirin COX-1’i geri dönüşümsüz
olarak asetile eder ve prostasiklinlerin vasküler duvarda üretimini etkilemeden trombositlerden TXA2
sentezi azalır. Yüksek dozlarda, aspirin hem COX-1 hem COX-2’yi inhibe eder ve tüm prostaglandin
sentezini etkili olarak engeller.
Prostasiklin ve TXA2 metabolizmasındaki dengesizlik preeklampsinin oluşmasında rol oynamaktadır. Aspirinin
düşük dozlarda TXA2 yi seçici olarak inhibe etmesi nedeniyle, preeklampsinin engellenmesi için yapılan ilk
çalışmalarda aspirin kullanılmıştır. Ancak, preeklampsi birçok çeşitli nedene bağlı, iskemi, reperfüzyon,
trofoblastlara karşı disfonksiyonel maternal inflammatuar yanıt, kötü plasentasyonun sonucunda
oluşmaktadır. Düşük doz aspirinin erken dönem plasental perfüzyonu iyileştirip iyileştirmediği ve bazı
kadınlarda düşük doz aspirinin preeklampsiyi hangi mekanizma ile engellediği bilinmemektedir.
GEBELİKTE ASPİRİN KULLANIMININ RİSKLERİ
Maternal Riskler
Randomize kontrollü çalışmaların sistematik derlemelerinin çoğunda gebelikte düşük doz aspirin kullanımına
bağlı hemorajik komplikasyonlarda artış görülmemiştir. Birleşik Devletler Preventive Services Task Force
preeklampsinin engellenmesi için düşük doz aspirin kullanımı raporunda plasenta dekolmanı, postpartum
kanama riskinde artış ve ortalama kan kaybında artış saptamamıştır. Gebe olmayan erişkinlerde uzun
dönem günlük aspirin kullanımı (5 yıldan uzun süre, 300 mg/gün den az), major gastrointestinal ve serebral

TJOD
İstanbul Şubesi


TJODist
Bülteni
kanama riskinde artış ile ilişkilendirilmiştir. Preeklampsinin engellenmesi için gebelikte düşük doz aspirin
kullanımını konu alan bir randomize kontrollü çalışmada, tranfüzyon riski aspirin kullanan hastalarda
hafifçe yüksek bulunmuştur. (4% vs 3,2%)
Fetal Riskler
Preeklampsinin engellenmesi için düşük doz aspirin kullanımı sistematik derlemelerinde konjenital anomali
riskinde artış saptanmamıştır. Yakın tarihli 1228 kadının katıldığı bir randomize kontrollü çalışmada, gebelik
öncesi düşük doz aspirin kullanan ve gebelik boyunca devam eden 615 kadında, düşük doz aspirine bağlı
fetal veya neonatal yan etki riskinde artış saptanmamıştır. İlk trimesterde aspirin kullanan yaklaşık 15000
kadının katıldığı bir kohort çalışmada konjenital malformasyon riskinde artış görülmemiştir. Gebelikte
aspirin kullanımı ve gastroşizis arasında olası bir ilişki vardır. 5 vaka kontrol çalışmasını içeren bir meta
analizde, gastroşizisli bebeği olan annelerin, gastroşizis görülmeyen kontrol grubuna göre aspirin kullanım
öyküsü 2 kat sık olarak görülmüştür. Ancak bu veriler çok dikkatli yorumlanmalıdır. Bu meta analizde,
aspirin dozundan bahsedilmemiştir (bu nedenle, bunun düşük doz aspirin kullanımı için geçerli olup
olmadığı net değildir). Çalışma yalnızca birinci trimesterde aspirin kullanan kadınları değerlendirmiştir, bu
durum biası akla getirmektedir. Ve bu çalışmalarda diğer yasal ve yasadışı ilaç kullanımını da içeren birçok
değişken kontrol edilmemiştir.
Üçüncü trimesterde düşük doz aspirin kullanımı(60-150 mg), ductus kapanması ile ilişkili değildir. Eski hayvan
deneylerinde, genel olarak in utero NSAİİ maruziyeti ve ductus arteriozusun erken kapanması,
yenidoğanda persisten pulmoner hipertansiyonla sonuçlanmıştır. Ancak maruz kalınan NSAİİ dozunun
belirtilmediği bu çalışmaların aksine, 30000’den fazla kadının katıldığı, sonuçlar üzerine etkisi açısından
düşük doz aspirin ve plasebo kullanılan randomize kontrollü çalışmada yenidoğanlarda persistan pulmoner
hipertansiyona bağlı perinatal ölümlerde artış saptanmamıştır.
En yeni Cochrane meta analizinde, üçüncü trimesterde maternal düşük doz aspirin kullanımına bağlı neonatal
intrakraniyal hemoraji (10 çalışma, 26184 yenidoğan) veya diğer neonatal hemorajik komplikasyonlar (8
çalışma, 27032 yenidoğan) riskinde artış gözlenmemiştir. Birleşik Devletler Preventive Services Task Force
tarafından yapılan sistematik derleme de gebelikte düşük doz aspirin kullanımının intraserebral kanama
riskini artırmadığı yönündedir. (10 randomize kontrollü çalışma, 22158 kadın)

TJOD
İstanbul Şubesi


TJODist
Bülteni
*Hastaların sadece tıbbi hikâyesinden edinilen risk faktörlerini içerir. Klinik ölçümler, örneğin uterin arter
doppler ultrasonu, dahil edilmemiştir.
Yüksek: Tek bir risk faktörünün bulunması, preeklampsi için en yüksek risk ile ilişkilidir. Bu risk faktörlerinden
bir ya da daha fazlası olan kadınlarda preeklampsi insidansı yaklaşık 8%’dir.
Orta: Birden fazla orta risk faktörünün bulunması, klinisyenler tarafından preeklampsi riski yüksek kadınları
tanımlamakta kullanılabilir. Bu risk faktörlerinden bazıları preeklampsi ile daha yakından ilişkilidir.
Orta risk faktörlerinin artmış preeklampsi riski ile ilişkisi değişkenlik gösterebilir.
GEBELİKTE ASPİRİN KULLANIMININ KONTRAENDİKASYONLARI
Aspirin tedavisi için kesin kontraendikasyon oluşturan az sayıda durum vardır. Aspirin allerjisi olan (örneğin,
ürtiker) veya diğer salisilatlara hipersensitivitesi oan hastalar, anaflaksi riski altındadır ve bu hastalara
düşük doz aspirin başlanmamalıdır. Aspirin ve diğer non steroidal ilaçlar arasındaki belirgin çapraz
sensitiviteden ötürü, düşük doz aspirin aynı zamanda, NSAİİ’lere bilinen hipersensitivitesi olan hastalarda
da kontraendikedir. Nazal polipi olan hastalarda düşük doz aspirin maruziyeti hayatı tehdit eden
bronkokonstriksiyona sebep olabilir, bu nedenle aspirin vermekten kaçınılmalıdır. Aspirin ile indüklenen
akut bronkospazm hikâyesi olan astım hastalarında da aynı durum geçerlidir. Düşük doz aspirin kullanımı
için rölatif kontraendikasyonlar ise gastrointestinal kanama hikâyesi, aktif peptik ülser hastalığı,
gastrointestinal veya genitoüriner kanamaya neden olan diğer sebepler ve ciddi karaciğer
disfonksiyonudur. Reye sendromu, viral hastalıkların, özellikle influenza ve su çiçeği iyileşme döneminde
aspirin verilen 18 yaşından küçük çocuklarda nadiren (1%’den az) görülmüştür. Obstetrik kanama
varlığında veya obstetrik kanama risk faktörlerinde aspirin kullanımına devam etme kararı olguya göre
değerlendirilmelidir.
GEBELİKTE ASPİRİN KULLANIM ZAMANI
Erken gebelik kaybını engellemek için düşük doz aspirin kullanımını konu alan çalışmalar hariç, çalışmaların
büyük çoğunda, düşük doz aspirin gebeliğin 12 ve 28. haftaları arasında başlanmaktadır. Bazı
araştırmacılar, tedavinin gebeliğin 16. haftasından önce başlandığında en iyi yanıtın alındığını öne
sürmektedir. 45 randomize kontrollü çalışmadan biriken verilerle yapılan yeni bir metaanalizde, düşük doz
aspirin 16. haftadan sonra başlandığında preeklampsi gelişiminde az miktar azalma gözlenmiştir. Ancak
diğer bir metaanalizde preterm preeklampsi riskinde azalma yalnızca 16. haftadan önce 100 mg ve daha
üzeri dozlarda aspirin başlanan grupta gözlenmiştir. Buna karşılık, 31 randomize çalışmanın biriktirdiği
verilerde, gebeliğin 16. Haftasından önce veya sonra başlanmasına bakılmaksızın düşük doz aspirinin
faydalı etkisi görülmüştür.
Doğumdan önce düşük doz aspirini kesmenin belirgin bir faydası yoktur. Gebeliğe ilişkin çalışma protokolleri
değişiklik göstermektedir. Bazıları düşük doz aspirini 36. gestasyon haftasında durdurmaktadır, bazıları
düşük doz aspirine doğuma dek devam etmektedir. Tedaviyi durdurma zamanı maternal veya fetal ciddi
kanamalara bağlı değildir. Diğer antikoagülanların kullanımı söz konusu değilse düşük doz aspirin
kullanımı nöroaksiyel blokaj için kontraendikasyon oluşturmamaktadır. Bazı hastalar birinci trimesterde
düşük doz aspirin kullanmaktadır. Birinci trimester maruziyetinin maternal yarar veya fetal yan etkilerle
ilişkili olup olmadığı bilinmemektedir.
GEBELİKTE DÜŞÜK DOZ ASPİRİN KULLANIM ENDİKASYONLARI
Preeklampsinin Engellenmesi
Preeklampsinin, vasküler bozukluk ve prostasiklin ve TXA2 dengesizliğinin sonucu olarak koagülasyon
defektleriyle ilgili olabileceği hipotezi, preeklampsinin engellenmesi için yapılan ilk çalışmalarda aspirin
kullanımına yol açmıştır. Birçok küçük çalışmanın sonucunda düşük doz aspirinin preeklampsi için yüksek
riskli kadınlarda faydalı olabileceği gözlenmiştir. Ancak yakın zamana kadar bu bulgu, 5000 kadının
katıldığı çok merkezli geniş randomize kontrollü çalışmalarla doğrulanmamıştı. 1776 preeklampsi için

TJOD
İstanbul Şubesi


TJODist
Bülteni
yüksek riskli kadının katıldığı çalışmada 150 mg aspirin veya plasebo verilerek birinci trimester tarama
algoritması kullanılmıştır. Preterm preeklampsi riskinde belirgin bir düşüş gözlenmiştir. Bu çalışmada 150
mg aspirin kullanılmasına rağmen, 60-80 mg aspirini 150 mg aspirin ile kıyaslayacak çalışmalar
bulunmamaktadır. Kullanılan tarama algoritmasının birinci trimester serum belirteçlerini, plasental büyüme
faktörü ve gebelik ilişkili plazma protein-A, uterin arter dopplerlerini kullanması bu çalışmanın Amerikan
popülasyonuna genellenebilirliğini kısıtlamaktadır. O nedenle daha yüksek doz veya şu an kullanılan 81 mg
lık aspirini iki katına çıkarmak tavsiye edilmemektedir.
31 bireysel randomize kontrollü çalışma verisini içeren bir meta analiz, değişik risk gruplarındaki kadınlarda
preeklampsinin engellenmesinde düşük doz aspirin profilaksisinin az etkili olduğunu göstermiştir. 59
çalışmanın verisini içeren sonraki Cochrane derlemesinde, düşük doz aspirin kullanımı ile preeklampsi
gelişiminde 17% oranında düşüş sağlanmıştır. Ancak bu ciddi risk azalması, yayın yanlılığını (daha küçük,
pozitif çalışmanın yayımlanması kolaydır) veya bulguların değiştirilmesini yansıtmaktadır. Çünkü analizdeki
en büyük çalışmalarda belirgin bir koruyucu etki gösterilmemiştir.
Birleşik Devletler Preventive Services Task Force’nin 2014’te yayımlanan preeklampsiye bağlı morbidite ve
mortalitenin engellenmesinde düşük doz aspirin kullanımı kılavuzu, 15 yüksek kalite randomize kontrollü
çalışmadan veri toplayan sistematik derlemedeki bulgulara dayanmaktadır. Düşük doz aspirin profilaksisi
(60-150 mg/gün) ile preeklampside 24% azalma gözlenmiştir. Ancak yazarlar, rölatif riskteki bu dramatik
düşüşün, ele alınan küçük çalışmaların etkisiyle 10%’a yakın olabileceğini öne sürmektedir. Temel
preeklampsi riskine dayanarak, düşük doz aspirin ile görülen rölatif risk azalışı, mutlak riskte 2-5% arası az
miktarda azalma ile ilişkilidir.
Birleşik Devletler Preventive Services Task Force kılavuzu ve diğer çalışmalardan elde edilen verilere göre
preeklampsi için yüksek riskli kadınlarda, gebeliğin 12. haftasından sonra düşük doz aspirin profilaksisi (81
mg/gün), fetal yan etki, maternal kanama veya abruptio plasenta riskini artırmadan preeklampsi riskini
görece azaltmaktadır. Yüksek riskli kadınlara düşük doz aspirin profilaksisi verme önerisi, hastalığın
prevalansı ve tedavi etkisine bağlı olan, bireysel risk gruplarında tedavi edilmesi gereken sayıya (number
needed to treat) dayanmaktadır. Hastalık prevelansı 20% olan yüksek riskli grupta tedavi edilmesi gereken
sayı 50 iken, düşük risk gruplarında (hastalık prevelansı 2%) tedavi edilmesi gereken sayı yaklaşık olarak
500’dür. Birleşik Devletler Preventive Services Task Force kılavuzu, kesin preeklampsi riski olan
(derlemenin kontrol grubundaki en düşük preeklampsi insidansı 8%’dir.) kadınlara, gebeliğin 12.
haftasından sonra düşük doz aspirin verilmesini önermektedir. Birleşik Devletler Preventive Services Task
Force, demografik ve geçmiş risk faktörlerine dayanarak, preeklampsi için herhangi bir yüksek risk faktörü
olan kadınlara düşük doz aspirin profilaksisi önerilmektedir. Preeklampsi için birden fazla orta risk faktörü
olan kadınlar için düşük doz aspirin profilaksisi düşünülmelidir.
Amerikan Obstetrik ve Jinekoloji Derneği ve Maternal – Fetal Tıp Topluluğu Birleşik Devletler Preventive
Services Task Force nin yayımladığı preeklampsinin önlenmesi kılavuzunu desteklemektedir. Preeklampsi
açısından yüksek riskli kadınlar için düşük doz aspirin (81 mg/gün) profilaksisi önerilmektedir ve gebeliğin
12 ila 28 haftaları arasında (ideal olarak 16. haftadan önce) başlanmalı ve doğuma dek devam edilmelidir.
Gebeliğin 12 - 28 haftalarından önce diğer medikal endikasyonlarla düşük doz aspirin kullanan kadınlar
düşük doz aspirin tedavisine devam edebilirler.
DÜŞÜK DOZ ASPİRİN KULLANIMI İÇİN YETERSİZ KANIT BULUNAN DURUMLAR
Ölü doğum
Düşük doz aspirin profilaksisi, preeklampsi risk faktörü bulunmayan, ölü doğum hikâyesi olan kadınlarda
önerilmemektedir. Destekleyici ek veriler bulunana dek, düşük doz aspirin profilaksisi, preeklampsi risk
faktörleri olmaksızın sadece eski açıklanamayan ölü doğum endikasyonu ile önerilmemektedir.

TJOD
İstanbul Şubesi


TJODist
Bülteni
Fetal Büyüme Geriliği
Preeklampsi için diğer risk faktörleri bulunmayan kadınlarda, tekrarlayan fetal büyüme geriliğini engellemek
için düşük doz aspirin profilaksisi, izole fetal büyüme geriliği hikayesi olan kadınlardaki kanıt
yetersizliğinden ötürü önerilmemektedir. Ancak preeklampsi riski olan kadınlar için düşük doz aspirin
profilaksisi (özellikle gestasyonun 16. haftasından önce başlanırsa), fetal büyüme geriliği riskini düşürebilir.
Preeklampsinin engellenmesinde kullanılan düşük doz aspirinin sistematik derlemelerinde, fetal büyüme
geriliği veya SGA bebek oranında 10-20% azalma görülmüştür. Bazı metaanalizler aspirine daha erken
başlanmasının yararını artıracağını söylese de gebeliğin 16. haftasından önce düşük doz aspirin
kullanımının fetal büyüme geriliği oranını azaltmada belirgin faydası görülmemiştir. Şu an düşük doz aspirin
profilaksisi ile fetal büyüme geriliğinde azalmanın desteklenmesinin sebebi kanıtların çoğunun aynı
zamanda preeklampsi riski olan kadınların (yalnız fetal büyüme geriliği hikayesi olmayan kadınlar)
çalışmalarından toplanmasından ötürüdür. Preeklampsinin diğer risk faktörleri bulunmadan sadece fetal
büyüme geriliği için düşük doz aspirin profilaksisini destekleyen yeterince veri bulunmamaktadır.
Preterm Doğum
Düşük doz aspirin kullanımının erken doğum üzerine etkisi için yeterli çalışma yoktur. Ancak, spontan preterm
doğumun engellenmesi için yüksek kaliteli çalışmalar yapılana dek, preeklampsi risk faktörleri olmadan
preterm doğumun engellenmesi için düşük doz aspirin kullanımı önerilmemektedir.
Gebelik kaybı olan kadınlara düşük doz aspirin ve plasebo verilen bir randomize kontrollü çalışmada, gebelik
öncesi başlanan ve gebelik süresince devam edilen aspirinin, tüm preterm doğumlarda, spontan preterm
doğumlarda veya tıbbi endikasyonlu preterm doğumlarda azalmayla ilişki olmadığı görülmüştür.
DÜŞÜK DOZ ASPİRİNİN YARARLI OLMADIĞI ENDİKASYONLAR
Erken Gebelik Kaybı
Düşük doz aspirin ve unfraksiyone düşük molekül ağırlıklı heparin kombinasyonunun, antifosfolipid sendromlu
kadınlarda erken gebelik kaybı riskini azalttığı gösterilmiştir. Ancak, düşük doz aspirinin, antifosfolipid
sendromu olmayan kadınlarda açıklanamayan erken gebelik kaybını engellediği gösterilememiştir. 256
katılımcının olduğu iki çalışmadan elde edilen verilerde, plaseboyla karşılaştırıldığında, düşük doz aspirin
ile tedavi edilen kadınlarda canlı doğum oranında artış görülmemiştir. 2014’te yapılan bir çalışmada, bir
veya iki önceki gebelik kaybı olan 1078 kadına gebelik öncesi düşük doz aspirin veya plasebo verildiğinde
canlı doğum oranında fark görülmemiştir (58% vs 53%). Gebelik kaybı, düşük doz aspirin verilen 535
kadının 13%’ünde, plasebo verilen 543 kadının 13%’ünde gerçekleşmiştir. Mevcut kanıtlarla, düşük doz
aspirin profilaksisi erken gebelik kaybının engellenmesi için önerilmemektedir.
SONUÇ
Gebelikte günlük düşük doz aspirin kullanımı güvenli kabul edilir ve kullanıma bağlı maternal, fetal veya her
ikisine ait ciddi komplikasyon olasılığı düşüktür. Amerikan Obstetrik ve Jinekoloji Derneği ve Maternal –
Fetal Tıp Topluluğu, Birleşik Devletler Preventive Services Task Force’nin yayımladığı preeklampsinin
önlenmesi kılavuzunu desteklemektedir. Preeklampsi açısından yüksek riskli kadınlar için düşük doz
aspirin (81 mg/gün) profilaksisi önerilmektedir ve gebeliğin 12 ila 28 haftaları arasında (ideal olarak 16.
haftadan önce) başlanmalı ve doğuma dek devam edilmelidir. Preeklampsi için birden fazla orta risk
faktörü olan kadınlar için düşük doz aspirin profilaksisi düşünülebilir. Preeklampsi riski olan kadınlar bir
veya daha fazla yüksek risk faktörünün (preeklampsi hikâyesi, çoğul gebelik, böbrek hastalığı, otoimmun
hastalıklar, tip 1 veya 2 diyabet ve kronik hipertansiyon) bulunmasına veya birden fazla orta risk faktörünün
(ilk gebelik, maternal yaş, 35 ve üzeri, vücut kitle indeksi 30 ve üzeri, preeklampsi için aile hikâyesi,
sosyodemografik özellikler, kişisel hikâye) bulunmasına dayanarak tanımlanır. Preeklampsi için yüksek risk
faktörlerinin bulunmaması durumunda, erken gebelik kaybı, intrauterin gelişme geriliği, ölü doğum ve
preterm doğumun önlenmesi için profilaktik düşük doz aspirin kullanımını destekleyen kanıt
bulunmamaktadır.

TJOD
İstanbul Şubesi
Ağustos 2012’de Hastalık Kontrol ve Önleme Merkezi (CDC) ile Maternal ve Çocuk Sağlık Programı; hamile,
postpartum ve emziren (H/PP/E) kadınlarda şarbonun önlenmesi ve tedavisi ile ilgili temel klinik bileşenleri
gözden geçirmek için toplandı. Enfeksiyon hastalıkları, maternal fetal tıp, neonatoloji, pediatri ve farmakoloji
uzmanları toplantıya katılmışlardır. Toplantıda H/PP/E kadınlar için önleme, tedavi, aşılar, antimikrobiyal
profilaksi ve tedavi, klinik yaklaşımlar, antitoksin, doğum ile ilgili yaklaşımlar, enfeksiyon kontrolü için
yaklaşımlar için genel prensipler görüşüldü. Bu toplantı özetinin amacı sağlık personeline ve toplum sağlığı
profesyonellerine şarbon ile ilgili güncel klinik bilgileri sağlamaktır.
2001’de Amerika Birleşik Devletleri’nde posta yoluyla Basillus antraks sporlarının dağıtılması ile biyoterörizm
olayı yaşanmıştır. Şarbona karşı önlem alırken immünolojileri ve fizyolojileri özel olduğu için H/PP/E kadınların
düşünülmesi de önemlidir.
Ağustos 2012’de Hastalık Kontrol ve Önleme Merkezi (CDC) ile Maternal ve Çocuk Sağlık Programı; hamile,
postpartum ve emziren (H/PP/E) kadınlarda şarbon önlenmesi ve tedavisi ile ilgili temel klinik bileşenleri
gözden geçirmek için “Şarbon: Hamile ve Postpartum Kadınlar ile ilgili Özel Önlemler” başlıklı toplantıyı
gerçekleştirmişlerdir. Bu toplantı sonucunda, birinde H/PP/E kadınlarda şarbon ile ilgili 20 vakanın olduğu,
diğerinde şarbon profilaksisi ve tedavisinde önerilen 14 antibiyotiğin güvenlik ve etkinliği ile ilgili 2 derleme
hazırlandı. CDC 5 çalışma grubu oluşturdu: aşılar, antibiyotik profilaksisi ve tedavisi, diğer tedaviler ve klinik
önlemler, sağlık hizmeti planlaması ve iletişim. Ağustos 2012’de 2.5 gün süren toplantılara toplam 77 uzman
katıldı.
Önleme ve Tedavi için Genel Prensipler
Gebelik durumunun, B. Antraksın herhangi formunun bulaşmasında riski arttırıp arttırmadığı ve hastalığın daha
ağır seyretmesinde rolü olup olmadığı bilinmese de şarbonun maternal ve fetal ölümlerle ilişkili olduğu
bilinmektedir. H/PP/E kadınlara maruziyet sonrası hamile olmayanlarla aynı profilaksi ve tedavi verilmelidir.


TJODist
Bülteni
Hamile ve Postpartum Kadınlarda Şarbon Profilaksisi ve Tedavisi ile ilgili Özel
Önlemler
Tercüme: Dr. Berna Aslan




TJOD
İstanbul Şubesi


TJODist
Bülteni
Aşı
Ocak 2002’de FDA hamilelikte aşı yapılan kadınların çocuklarını retrospektif olarak inceleyerek yaptıkları
çalışma ile şarbon aşısının gebelik kategorisini D olarak açıklamıştır. Mart 2008’de tüm veriler tekrar
incelenerek şarbon aşısının gebelikte antraksa maruz kalan kadınlara yapılmasının güvenilir olduğunu
bildirmişlerdir. B. Antraks sporlarına maruziyet durumunda gebelik durumu aşı için kontraendikasyon değildir.
Gebelik trimesterinden bağımsız olarak inhalasyon şarbonu için risk altında olan hamile kadınlara aşı ve
antimikrobiyal tedavi verilmelidir. Emziren kadınlarda ve emziren kadınların bebeklerinde aşılama sonrası
olumsuz sonuçlar artmamıştır. Bu yüzden emzirme de aşılama için kontraendikasyon değildir. Eylül 1998-
Haziran 2012 arasında Antraks aşısı yapılan 116 gebede maternal ve yenidoğan güvenliği ile ilgili olumsuz
sonuçlar bildirilmemiştir. Antraks aşısıyla ilgili veriler yetersiz olsa da diğer inaktif aşılarla yapılan çalışmalar
gebeliğin aşı etkinliğini veya immun yanıtı azaltmadığını göstermiştir. Ayrıca gebelerin aşılanması yenidoğana
da koruma sağlamaktadır.
Antimikrobiyal İlaç Profilaksisi ve Tedavi
Aşılamanın yanı sıra antimikrobiyal ilaçlar da profilaksinin ana unsurlarındandır, ayrıca kombine antimikrobiyal
ilaç tedavileri şarbon tedavisinin ana unsurlarındandır.
Hamileler için güvenlik ve farmakokinetik veriler yetersiz olsa da H/PP/E kadınlarda antraks maruziyeti sonrası
profilakside ve tedavide kullanılan antimikrobiyal ilaçlar hamile olmayan kadınlarla aynıdır.
Hamilelerde antraks maruziyeti sonrası profilakside temel fark birinci kuşak tedavi için doksisiklin yerine
gebelik kategorisi FDA tarafından C olarak bildirilmesine rağmen siprofloksasinin tercih edilmesidir. Hamilelik
sırasında siprofloksasin kullanımı ile ilgili derlemeler fetusta artmış risk göstermemişlerdir.
Doksisiklinin gebelikte kulanımı ile ilgili veriler yetersizdir, fakat tetrasiklinin insanlarda ve hayvanlarda
kullanımının olumsuz sonuçları nedeniyle FDA tarafından gebelik kategorisi D olarak bildirilmiştir. Tetrasiklin
için yenidoğanın dişinde boyanma, fetal büyüme geriliği ve maternal yağlı karaciğer vakaları bildirilmiştir.
Doksisiklin ile ilgili erken gebelik haftasında kullanımında orofasyal kleftlerde artış bildirilmesine rağmen rölatif
risk çok düşüktür. Bu yüzden risk-yarar oranı düşünülerek siprofloksasinin olmadığı yerlerde doksisiklin
kullanılabilir.
Gebe olmayanlarda maruziyet sonrası profilakside levofloksasin ve moksifloksasin (yeni florokinolonlar)
siprofloksasin olmadığında alternatif olarak kullanılabilse de gebelerde veriler yetersiz olduğu için tercih
edilmemektedir. Siprofloksasinin olmadığı durumlarda klindamisin de maruziyet sonrası profilaksi için alternatif
bir ilaçtır.
B. antraksın penisilin-duyarlı olduğu saptanırsa H/PP/E kadınlarda amoksisiline geçilmesi önerilmekteydi. CDC
artık gebelerde amoksisilinin tek başına kullanımını önermemektedir. H/PP/E kadınlarda siprofloksasine
devam edilmelidir.
Maruziyet sonrası profilakside aşı yapılsa da yapılmasa da antimikrobiyal ilaçlara 60 gün devam edilmelidir.
Dozlar, farklı veriler yayınlanmadığı sürece H/PP/E kadınlarda gebe olmayanlardaki yetişkinlerle aynı olmalıdır.
Profilaksideki öneriler gibi H/PP/E kadınlarda şarbon tedavisi gebe olmayan yetişkinlerle aynıdır. Gebelikte
şarbon ile ilgili veriler bildirilen 17 vakayla sınırlı da olsa bakterinin transplasental geçişi olduğu
düşünülmektedir. Bu yüzden tedavide plasentayı geçen siprofloksasin, levofloksasin, amoksisilin ve penisilin
gibi antimikrobiyal ilaçlardan en az biri kullanılmalıdır.
Klinik Bulgular
Şarbon H/PP/E kadınlarda ağır hastalık ve ölüme neden olabilir, fakat klinik belirti ve bulguların farklı olup
olmadığı bilinmemektedir. Şarbonda görülebilen lökositoz, trombositopeni, hemoliz ve koagulopati gibi
laboratuar bulguları preeklampsi, HELLP, gebeliğin yağlı karaciğeri, TTP gibi gebelik komplikasyonları ile
karışabileceği için tanıda yanlışlıklar olabilir.

TJOD
İstanbul Şubesi


TJODist
Bülteni
İnhalasyon şarbonunda göğüs filmi ve göğüs BT’sinin çekilmesi önerilmektedir. Tomografinin zararlı etkileri
yararlarından daha azdır. Gebelik nedeniyle göğüs filminin değerlendirilmesinde zorluk olanlarda torasik
ultrasonografi tanıda kullanılabilir.
Preterm eylem, fetal distres ve fetal kayıp gibi obstetrik komplikasyonlar maternal enfeksiyonun ve maternal
durumun kötüleştiğini gösterir.
Yoğunbakım
Diğer ağır enfeksiyonlarda olduğu gibi gebelikte şarbon geçiren hastalar yoğunbakım koşullarında
yönetilmelidir ve acil doğum için hazırlıklı olunmalıdır. Gebeler anatomik değişiklikler nedeniyle entübasyon
başarısızlığı tehlikesindedir. Aynı zamanda gastrointestinal motilitenin azalması nedeniyle aspirasyon riski
vardır. Baş, boyun ve üst ekstremitelerin kutanöz şarbonunda entübasyon riski daha fazladır ve trakeostomi
gerekebilir.
Göğüs tüpü drenajı, torasentez ve parasentez için endikasyonlar gebe olmayanlar ile aynıdır.
Doğum için Endişeler
Gebelikte şarbon spontan preterm eylem veya medikal indüklenen eylemde artışa neden olur. Bu yüzden
kortikosteroid uygulaması düşünülmelidir. Dozu ve zamanlaması ACOG kılavuzlarına uygun olmalıdır. Risk-
yarar profilinde tokoliz uygulaması önerilmemektedir. Fakat kortikosteroid dozunu tamamlamak için kısa süreli
tokoliz uygulanabilir. Fetal enfeksiyon varsa tokoliz kontraendikedir.
Stabil kadınlarda doğumu önermek için veriler yetersiz olsa da eğer gebe antibiyotik ve antitoksinlere cevap
vermiyorsa doğum düşünülmelidir. Bütün konsepsiyon ürünlerine kültür yapılmalı ve patolojik incelemeye
gönderilmelidir. Fetal veya neonatal ölüm durumunda otopsi yapılmalıdır.
Antitoksinler
Dissemine B. Antraksı tedavi etmek için olan iki antitoksinden sadece raxibacumabın (gebelik kategorisi B)
FDA onayı vardır. Raxibacumab ve antraks immunglonbulinin gebelerde ve fetuslarda güvenliği ve etkinliği ile
ilgili veri yoktur. Her ikisi de plasentayı geçer ve anne sütüne geçer. Gebe olmayan yetişkinlerle H/PP/E
kadınların ilaç dozu aynıdır.
Enfeksiyon Kontrolü Önlemleri
Şarbonun insandan insana bulaşma riski yoktur. B.antraksa maruziyet durumunda önlemler H/PP/E kadınlar
için gebe olmayan yetişkinlerle aynıdır. Doğumdan sonra anne ile yenidoğanın ayrılmasına gerek yoktur.
Antraksın insan sütü ile geçmesi ile ilgili veri olmadığı için emzirme kontraendike değildir. Memesinde kutanöz
lezyon olan kadınlar bebekleri ile temastan kaçınmalıdırlar ve etkilenen memeden uygun antimikrobiyal ilaç
tedavisine başlanmasından sonraki 48 saat içinde emzirmemelidirler. Uygun antimikrobiyal tedaviye
başlandıktan 48 saat sonra kutanöz lezyonlardan B.antraks izole edilmemiştir.
Araştırma Eksikleri
Dozu belirlemek ve transplasental geçişi göstermek için farmakokinetik çalışmalar en önemli araştırma
eksikliğidir. Şarbon aşısının gebelikte kullanımının güvenilirliği ve etkinliği ile ilgili çalışmalara ihtiyaç vardır.
Emzirme ile ilgili durumlar ve kutanöz meme lezyonlarında neonatal riskler araştırılmalıdır. Hayvan modelleri
ile araştırma eksikleri incelenmelidir.
Sonuçlar
Şarbon olayı ile karşılaşmadan önce gebe kadınların acil durumlarda yönetimiyle ilgili planlar yapılmalıdır.
Sağlık personeli bu planları sağlamak ve planlara uygun hareket etmek için birlikte çalışmalıdır.