TJOD
İstanbul
Şubesi

"SARS-CoV2 Pandemi
COVID-19 Hastalığı"
Özel Sayı-2

TJOD İSTANBUL

TJOD
İstanbul
Şubesi



Değerli meslektaşlarımız,
TJOD
İstanbul
Bülteni
Mayıs-Haziran
2020
sayısı
ile
hepinize
merhabalar,
bülten
editoryal
ekibi
ve
TJOD
İstanbul
yönetim
kurulu
olarak
hepinizin
sağlıklı
olmanızı
diliyoruz…
Aralık
2019’da
Çin’nin
Wuhan
bölgesinde
ortaya
çıkan
ve
Şubat-Mart
2020’den
itibaren
tüm
dünyayı
ve
ülkemizi
etkisi
altına
alan
SARS_CoV2
virüsü
sonucu
oluşan
COVID-19
pandemi
süreci
hepimizi
için
sıkıntılı
geçmekte.
Dünya
Sağlık
Örgütü
verilerine
göre
30
Mayıs
2020
itibarıyla
günlük
vaka
sayısı
127,826,
toplam
vaka
5,796,257
ve
362,483
ölüm
gerçekleşmiştir
(Resim
1)
1
.
Ne
yazık
ki
bu
süreçte
ülkemizde
de
bir
çok
sağlık
personeli
enfekte
olmuş,
olmakta
ve
hayatını
kaybetmektedir.
COVID-19
ile
mücadele
ederken
hayatını
kaybeden
tüm
hekim,
hemşire,
sağlık
teknisyeni,
eczacı,
laborant,
sağlık
personeli
ve
destek
olan
diğer
çalışanları
minnetle
anıyor,
ailelerine
ve
çalışma
arkadaşlarına
sabırlar,
hasta
olan
tüm
sağlık
çalışanlarına
da
acil şifalar diliyoruz…
Bildiginiz
üzere
bir
çok
toplantı
ve
kongre
iptal
edildi
veya
ertelendi,
bu
aşamada
TJOD
İstanbul
toplantılarını
fiziki
ortamda
yapamadık
ancak
online
olarak
başarlı
bir
şekilde
Ürojinekoloji
ve
Vakalar
ile
Jinekolojik
Endoskopik
Cerrahiler
toplantılarını
gerçekleştirdik,
www.tjodistanbul.org
web
sayfasında
bulmanız
mümkün.
Sağlık
Bakanlığının
yalnız
COVID_19
ile
ilgili
toplantılara
izin
vermesi
nedeniyle,
bu
toplantılara
resmi
kayıtlı
olarak
destek
veremeselerde,
bugüne kadarki destekleri için
Ferring, IBSA ve Exeltis
firmalarına ayrı ayrı teşekkür ederiz.
COVID_19
nedeniyle
İçişleri
Bakanlığı
derneklerin
genel
kurul
toplantılarını
geçici
olarak
askıya
almıştır.
Mayıs
sonu
veya
Haziran
başı
yapmayı
planladığımız
TJOD
İstanbul
Genel
Kurulunu
ancak
İçişleri
Bakanlığının
bu
kısıtlamayı
kaldırdıktan sonra yapabileceğimizi bilmenizi isteriz…
Bu
bültenimizde
COVID_19
ve
gebelik
izlemi,
doğum
ile
ilgili
ISUOG
ve
RCOG
ait
önerileri
ve
ayrıca
elektif
cerrahiler,
minimal girişimsel cerrahiler, infertilite-IVF ile uygulamalar ve TSRM’nin yazısını bulmanız mümkün…
Bu bültenin hazırlanmasında emek harcayan Editörlerimiz Barış Ata ve Engin Oral hocalarımız olmak üzere bültenin bu
sayısına katkı sağlayan editöryel üyelerden Sinem Ertaş, Cenk Yaşa ve Engin Türkgeldi’ye yönetim kurulu olarak
teşekkür ederiz…
Sevgi ve saygılarımızla.
Mayıs-Haziran 2020
TJOD İstanbul YK adına
Dr. Ahmet Gül
TJOD İstanbul Başkanı
Kaynak:
1. WHO_COVID_19_30Mayıs2020.
TJOD
ist
Bülteni
Mayıs-Haziran 2020


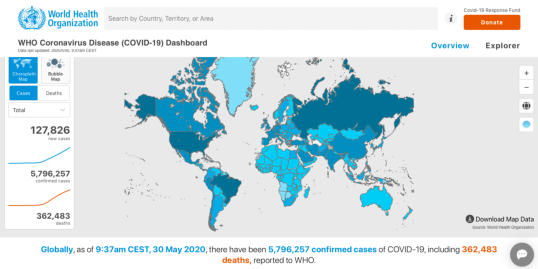
Resim 1: WHO_COVID_19_30Mayıs2020.


TJOD
İstanbul
Şubesi



Değerli Meslektaşlarım,
Yaklaşık
üç
aydır
hem
profesyonel
hem
kişisel
hayatlarımızı
etkileyen
COVID19
salgının
sonuna
yaklaşıyoruz
gibi
görünmekte.
Birbirinden
değerli
hocalarımızı,
meslektaşlarımızı
kaybettik,
sevdiklerini
kaybedenlerimiz
oldu.
Hepimizin
başı
sağ
olsun.
Tüm
kayıplar
için
üzülmekle
beraber,
rakam
olarak
bakıldığında
ülkece
başarılı
geçirdiğimizi
düşündüğüm bu dönemin hepimize öğrettikleri oldu.
Gerek
SARS-CoV-2
ve
gerek
başka
virüslerle
hep
yaşayacağımız
için
artık
acil
olmayan
ihtiyaçları
olan
hastalarımıza
da
hizmet
etmeye
dönmeyi planlıyoruz.
Salgının
başında
alınabilecek
tedbirler
ile
beraber
o
gün
için
güncel
ve
günlük
uygulamayla
ilişkili
olabileceğini düşündüğümüz literatürü sizlere özetlemiştik.
Bu
sayıda
da
yeniden
elektif
işlemlere
başlarken
ve
obstetrik
hizmetlerimizi
sürdürüken
faydalanabileceğinizi
düşündüğümüz
bir
sayı
hazırladık.
Hem
uluslararası
bilimsel
derneklerin
hem
de
ülkemizin
bilimsel
derneklerinin
bu
aşamada
önerilerini
bir
araya
getirdik.
Faydalanacağınızı
umuyoruz.
Hepinize sağlıklı günler diliyorum.
Dr. Barış Ata
barisata@ku.edu.tr
Kadın Hastalıkları ve Doğum Anabilim Dalı Koç Üniversitesi Tıp Fakültesi


TJOD
ist
Bülteni




TJOD
İstanbul
Şubesi

TJOD
ist
Bülteni
TJOD İstanbul Yönetim Kurulu
Dr. Ahmet Gül (Başkan)
Dr. Recep Has (2. Başkan)
Dr. Funda Güngör Uğurlucan (Sekreter)
Dr. Veli Mihmanlı (Sayman)
Üyeler (Soyadı Sırası)
Dr. Halil Aslan
Dr. Barış Ata
Dr. Burcu Özmen Demirkaya
Dr. Albert Kazado
Dr. Engin Oral
Dr. Abdullah Tüten
Dr. Gökhan Yıldırım
Editörler
Dr. Barış Ata
Dr. Engin Oral
Bültene yardımcı olan
Editöryel Üyeler
Dr. Sinem Ertaş
Dr. Engin Türkgeldi
Dr. Cenk Yaşa


TJOD
İstanbul
Şubesi
Çin’in
Wuhan
kentinde
Aralık
2019’da
raporlanan
COVID-19
virüs
nedenli
ilk
zatürre
vakasının
ardından,
enfeksiyon
tüm
dünyaya
hızla
yayılmış
ve
tüm
dünyayı
etkisi
altına
almıştır.
COVID-19
daha
önce
pandemiye
neden olan SARS-CoV-2 ve MERS-CoV virüslerine sırasıyla %80 ve %50 genetik benzerlik göstermektedir.
Solunum
damlacıkları
veya
direkt
kontakt
ile
bulaşan
virüsün
mortalite
oranı
son
verilere
göre
%
1.4
-
6.1
arasında değişmektedir.
Gebelik,
viral
enfeksiyonların
solunum
komplikasyonlarına
daha
duyarlı
hale
getiren
bir
fizyolojik
durumdur.
SARS-CoV-2
ve
MERS-CoV
enfeksiyonlarından
farklı
olarak
COVID-19
enfeksiyonunun
gebeleri
daha
fazla
etkilediği ya da ciddi zatürreye neden olduğu konusunda net kanıtlar bulunmamaktadır.
Tüm
dünyadan
gelen
yeni
bilgiler
ile
güncellenen
kılavuzlar
doğrultusunda
hasta
yönetiminde
de
değişiklikler
olmaktadır.
Bu
bölümde
RGOG
(Royal
College
of
Obstetricians
&
Gynecologists)
ve
ISUOG
(
International
Society
of
Ultrasound
in
Obstetrics
and
Gynecology)
kuruluşlarının
gebelik,
doğum
ve
lohusalık
döneminde
hasta
takibi
ile ilgili önemli önerilerine yer verilmiştir. Yeni vaka bildirileri ile güncellemeler devam edecektir.
RCOG:
COVID-19
Şüpheli/Tanılı
Kadınların
Travay
ve
Doğum
Bakımı
Açısından
Anahtar
öneriler
-17
Nisan 2020-
•
Evde
veya
ebe
ile
doğumlarda
aktif
faz
sırasında
bebeğin
riskleri
konusunda
anne
ile
konuşulmalı
ve
enfeksiyon riski açısından bilgi verilmelidir.
•
Hastanede doğum sırasında bebeğin doğuma kadar NST (nonstress test) ile takibi önerilir.
•
COVID-19
pozitif
saptanan
fakat
başka
bulgusu
olmayan
bir
kadının
doğumunun
erkene
alınmasına
gerek
yoktur; ayrıca bilinen bebek açısından risk bulunmamaktadır.
•
Doğum
indüksiyonunun,
spontan
başlayan
doğuma
göre
süresi
daha
uzun
olmaktadır.
Bu
noktada
olası
riskler
ve
faydalar
değerlendirilerek
karar
verilmelidir.
Hastane
dışında
indüksiyon
başlanacaksa
bunun
güvenilirliği açısından emin olunmalıdır.
•
Şüpheli
COVID-19
nedeniyle
veya
ev
içi
kontakt
nedeniyle
izolasyon
sürecinde
olan
bir
hastanın
doğumunun
ertelenmesi,
elektif
sezaryen
veya
doğum
indüksiyonu
açısından
değerlendirilmesi
kişiye
özel
yapılmalıdır.
Tedavi
kişiselleştirilmelidir.
Bu
noktada
değerlendirme
yapılırken
doğumun
aciliyeti
ile
diğer
kadınlara,
sağlık
çalışanlarına
ve
doğum
sonrası
kendi
bebeğine
bulaş
açısından
gelişebilecek
riskler
göz
önünde bulundurulmalıdır.
•
Henüz
doğum
şeklinin
birinin
diğerine
oranla
üstünlüğünü
kanıtlayan
bir
kanıt
bulunmamaktadır.
COVID-19
pozitifliği bu kararda etkili olmamalıdır. Yalnızca hastanın solunum yolu kapasitesi önem arz etmektedir.
•
Hastanelerdeki
doğum
havuzlarının
doğum
için
kullanımı
önerilmemektedir,
dışkıda
SARS-COV-2
saptanmıştır ve mevcut koruyucu maskeler suya-dayanıklı değildir.
•
Semptomatik
kadınlarda
tükenmişlik
yada
hipoksi
saptanırsa
doğumun
ikinci
evresi
enstrüman
(vakum,
forseps..)
kullanımı
ile
kısaltılabilir.
Bu
rutin
bir
uygulama
değildir,
hasta
ile
görüşülerek
ve
onam
alınarak,
vaka bazlı karar verilmelidir.
•
Kadının
semptomları
kötüleşirse
riskler
ve
faydalar
değerlendirilerek
normal
doğumdan
sezaryana
dönülebilir.


TJOD
ist
Bülteni
GEBELİK, DOĞUM VE LOHUSALIK DÖNEMİNDE HASTA TAKİBİNDE RCOG VE
ISUOG ÖNERİLERİ
Özetleyen: Dr. Sinem ERTAŞ

Link https://www.rcog.org.uk/globalassets/documents/guidelines/2020-04-17-coronavirus-covid-19-infection-in-
pregnancy.pdf
https://obgyn.onlinelibrary.wiley.com/doi/epdf/10.1002/uog.22061

TJOD
İstanbul
Şubesi


TJOD
ist
Bülteni
•
Acil
sezaryanlarda
koruyucu
ekipmanların
giyilmesi
zaman
almaktadır,
bu
gecikmenin
olabileceği
konusunda hasta ve ailesine bilgi verilmelidir.
•
Doğum
sırasında
kadını
destekleyecek
güvenilir
bir
doğum
yardımcısının
bulunması
hastanın
kendini
güvende
hissetmesi
ve
iyilik
hali
açısından
kadınlarda
olumlu
etki
oluşturmaktadır.
Bu
yüzden
travay
ve
doğum sırasında bir kişinin yardımcı olmasına izin verilmelidir.
•
Travayın
erken
döneminde
doğum
birimine
başvuran
kadına
kendisinde
veya
doğum
yardımcısında
son
yedi
günde
COVID-19
semptomları
açısıdan
sorgulama
yapılmalıdır.
Eğer
doğuma
yardımcı
olacak
kişide
son
yedi
günde
semptom
var
ise
başka
birinin
gelmesi
konusunda
hasta
uyarılmalıdır.
Sağlık
çalışanlarının
korunmasının önemi açıklanmalıdır.
•
Doğuma
gelindiğinde
de
yeniden
doğum
yardımcısı
semptomlar
konusunda
sorgulanmalıdır
ve
yedi
gün
içerisinde
olan
bulguların
pozitifliği
teyit
edilirse
kişinin
kendini
izole
etmesi
için
evine
gönderilmesi
gerekmektedir.
•
Genel
anestezi
almadığı
sürece
hastanın
yanında
travay
ve
doğum
sürecinde
bir
doğum
yardımcısının
olmasına
izin
verilmelidir.
Bu
kişinin
kendisinden
beklenenler
konusunda
ayrıntılı
bilgilendirilmesi
gerekmektedir.
Hastanın
operasyona
alınırken
sağlık
çalışanlarının
korumalı
kıyafetleri
giyerken
zaman
kaybetmemeleri adına tüm bilgiler önceden verilmelidir.
•
Ziyaretçilerin
kısıtlanması
hastane
politikaları
ile
ilgilidir.
Ziyaretçi
sayısının
olmaması
veya
kısıtlanması,
sosyal mesafenin korunması gibi önlemler önemlidir.
•
Kadınların
alacakları
tedavi
konusunda
onamları
hala
gerekmektedir
ve
kendilerine
yapılacak
uygulamalar
konusunda rızalarının alınması gerekmektedir.
•
Doğum
sırasında
bebeğin
takibi
konusunda
seçenekler
konusunda
hastalar
bilgilendirilmelidir.
COVID-19
olan
gebelerle
ilgili
erken
dönem
yapılan
vaka
bildirilerinde
fetal
kayıp
riskleri
bildirildiği
için
travay
boyunca
fetal görüntüleme önerilmelidir.
•
COVID-19
olan
hastalarda
genel
anestezi,
spinal
veya
epidural
anestezinin
kontraendikasyonuna
dair
kanıt
bulunmamaktadır.
•
Travayda
epidural
anestezi
önerilir,
böylece
acil
bir
müdahale
gerektiğinde
şüpheli/tanılı
COVID-19
hastalarında genel anestezi kullanımının önüne geçilmiş olur.
•
Kısa süreli analjezi ihtiyacında Entonox (N2O) kullanımı önerilir.
•
Şüpheli/tanılı
COVID-19
hastası
gebe
doğum
için
yatırıldığında
hastane
ekibinin
(kadın
doğum
uzmanı,
ebe,
hemşire,
yenidoğan
doktoru,
anestezi
doktoru
ve
yardımcı
personeller)
ve
enfeksiyon
ekibinin
bu
konuda bilgilendirilmesi çok önemlidir.
•
Maternal
takip
ve
değerlendirme
standart
hasta
gibi
yapılmalıdır
ve
buna
ek
olarak
saatlik
oksijen
satürasyon ölçümü yapılmalıdır.
•
Oksijen satürasyonu>%94 değerinde tutulmalıdır, gerekirse oksijen tedavisi eklenmelidir.
•
Hastada ateş gelişirse COVID-19’u ile birlikte olası sepsis nedenleri de mutlaka araştırılmalıdır.
•
IV
sıvı
yönetimi
dikkatli
yapılmalıdır.
Sıvı
yüklemesinden
kaçınılmalıdır.
COVID-19’un
akut
solunum
yetmezliği
bulguları
ve
kadının
orta-ağır
semptomları
takip
edilmelidir,
ayrıca
hastalara
aldığı-çıkardığı
takibinin yapılması önerilir.
•
Yenidoğan
ekibinin
koruyucu
ekipmanları
giymesine
olanak
sağlayacak
şekilde
doğum
zamanı
bildirilmelidir.
•
Mevcut
kanıtlar
tartışmalı
olsa
da
bebek
temizlenirken
ve
kurulanırken
kordonun
klemplenmemesi
önerilir.
Doğum sonrası geç kordon klemplemesi önerilmektedir.
•
Şüpheli/tanılı
COVID-19
kadınlar
hastaneye
kabul
edildikten
sonra
hızlı
bir
şekilde
izolasyon
odalarına
alınmalıdırlar.
Bu
alanlara
hastane
personelleri
koruyucu
ekipmanla
girip
çıkmalıdır.
Gerekli
sayıda
personel
girmelidir
ve
ziyaretçi
sayısı
kısıtlı
tutulmalıdır.
Gerekmedikçe
hastanın
kaldığı
odada
bulunun
malzemeler
alınmamalıdır.
Hasta
taburculuğu
sonrasında
kullanılan
odalar
enfeksiyon
korumasına
uygun
şekilde
temizlenmelidir.
•
Doğum
sonrası
venöz
tromboemboli
açısından
hasta
değerlendirilmelidir.
Pospartum
kanama
ve
rejyonel
anestezi
kullanılmadığı
sürece
en
kısa
sürede
düşük
molekül
ağırlıklı
heparin
(LMWH)
ile
emboli
proflaksisine
başlanmalıdır.
Rejyonel
anestezi
kullanıldığında;
spinal
enjeksiyon
sonrası
veya
katater
çıkarıldıktan 4 saat sonra LMWH uygulanabilir.
•
Tüm popülasyonda anksiyeteye neden olan pandemi şartları belirsiz bir dönem olan gebelik dönemindeki

TJOD
İstanbul
Şubesi


TJOD
ist
Bülteni
kadınları
daha
çok
etkilemektedir.
COVID-19’un
kendisi,
sosyal
izolasyon
nedeniyle
azalan
aile
ve
arkadaş
desteği,
finansal
sorunlar,
değişen
antenatal
bakım
koşulları
kadınları
negatif
etkilemektedir.
Ruh
sağlığını
negatif
etkileyen
bir
diğer
durum
ise
aile
içi
şiddetteki
artış
riskidir.
Bu
açıdan
belirli
aralıklarla
hastalarla
iletişim halinde olunması önerilir.
•
Gebelik
tanısı
alan
tüm
kadınların
bu
dönemde
sigara
kullanımının
bırakılması
açısından
danışmanlık
alması önerilir.
ISUOG: COVID-19 Döneminde Gebelik ve Lohusalık Döneminin Yönetimi- 1 Mayıs 2020-
•
COVID-19
tanısı
almış
kadınların
takibi
üçüncü
basamak
sağlık
kuruluşlarında
yapılmalıdır.
Hastalar
gebelik
döneminde
hastalık
nedeniyle
oluşabilecek
riskler
konusunda
bilgilendirilmelidir.
Mevcut
kanıtlar
net
olmasa
da
önceki
pandemilerin
gebeliğe
etkisine
benzer
etkiler
beklenebilir.
Fetal
anomali
riski
açısından
artış
olmasa
da
ilk
trimesterde
annede
ateş
yüksekliğinin
neden
olabileceği
fetal
anomaliler
açısından
gebeler
risk
altında
olabilir.
Konu
ile
ilgili
kanıtlar
net
değildir.
Bu
dönemde
erken
doğumların
iyatrojenik
olduğu aşikardır bu yüzden hastaların servikal uzunluk açısından takibine gerek yoktur.
•
Güvenilir
travay,
doğum
(sezaryan
dahil)
ve
postpartum
(neonatal
bakım
dahil)
bakım
açısından
negatif-
basınçlı izolasyon odalarının kullanılması önerilir.
•
COVID-19
döneminde,
rutin
kontrolleri
sırasında
tüm
gebelerden
ayrıntılı
öyküleri
alınmalıdır
(seyahat,
meslek, kontakt, maruziyet açısından) ve mevcut semptomları sorgulanmalıdır.
•
Şüpheli,
olası
veya
kanıtlanmış
COVID-19
tanısı
olan
gebelerde
BT
görüntülemesi
dahil
akciğer
görüntülemesi yapılmalıdır. BT görüntülemesi yapılamayan durumlarda akciğer ultrasonu yapılabilir.
•
Şüpheli/olası
vakalar
izolasyon
koşullarında
takip
edilirken,
kanıtlanmış
vakalar
negatif-basınçlı
izolasyon
odalarında
yönetilmelidir.
Kritik
hastalığı
olan
kanıtlanmış
tanılı
hastalar
negatif-basınçlı
yoğun
bakım
izolasyon odalarında takip edilmelidir.
•
COVID-19
ile
enfekte
hastaların
antenatal
muayenesi
ve
doğumu
negatif
basınçlı
odalarda
yapılmalıdır.
Oda çevresindeki insan trafiğinin minimalize edilmesi önemlidir.
•
COVID-19
ile
enfekte
hastaların
takibinde
medikal
ekibin
koruyucu
ekipman
(gözlük,
maske,
eldiven..)
kullanması şarttır.
•
COVID-19
ile
enfekte
hastaların
takibi
ve
yönetimi
multidisipliner
yaklaşım
gerektirmektedir
(kadın
doğum
uzmanı,
perinatoloji
uzmanı,
yoğun
bakım
uzmanı,
anestezi
uzmanı,
iç
hastalıkları/göğüs
hastalıkları
uzmanı, ebeler, virologlar, mikrobiyologlar, yenidoğan uzmanı, enfeksiyon hastalıkları uzmanı)
•
COVID-19
ile
enfekte
hastaların
monitorizasyonu
(oksijen
saturasyonu
dahil)
olağanüstü
önemlidir.
Gerektiğinde
hızlı
destek
tedavisi
başlanılmalıdır.
Bunun
için
MEOWS
(modified
early
obstetric
warning
score-
modifiye
erken
obstetrik
uyarı
skorlaması)
skorlama
sisteminin
kullanılması
önerilmektedir.
Bu
skorlama
sisteminde
hastanın
solunum
sayısı,
oksijen
satürasyonu,
ateşi,
hastanın
kalp
atım
hızı,
sistolik
ve
diastolik
kan
basıncı
ve
nörolojik
yanıtları
değerlendirilmektedir
ve
bulgularına
göre
üç
zona
ayrılan
hastaların gerekli takibi buna göre yapılmaktadır.
•
Doğum zamanlaması ve şekli hastaya, gebelik haftasına ve fetal duruma göre kişiselleştirilmelidir.
•
Rejyonel
veya
genel
anestezi
hastanın
durumuna
göre
uygulanabilir;
mutlaka
obstetrik
anestezist
tarafından
konsülte
edilerek
karar
verilmelidir.
Bulaşıcılık
açısından
riski
rejyonel
anestezinin
daha
az
olduğu için tercih edilen yöntem olmalıdır.
•
Mevcut
datalara
göre
geç
gebelik
döneminde
anneden-bebeğe
vertikal
transmisyon
açısından
kanıt
yoktur.
Bazı vaka sunumlarında konu ile ilgili potansiyel riskten bahsedilmektedir.
•
Emzirmenin
güvenirliği
veya
anne-bebeğin
ayrılması
açısından
yeterli
kanıt
bulunmamaktadır.
Eğer
anne
ciddi
şekilde
hasta
ise
anne-bebeğin
ayrılması
en
doğru
tercih
olacaktır,
süt
üretiminin
devamı
annenin
takibi
yapılmalıdır.
Asemptomatik
ve
hafif
vakalarda
emzirme
ve
odaya
alınma
sağlık
personeli
eşliğinde
değerlendirilebilir. Bu durumda annenin emzirme sırasında mutlaka maske kullanması gerekmektedir.
•
Obstetrik bakım ve ultrasonografi takibi yapan sağlık personelleri koruyucu ekipman ile hizmet vermelidir.
•
Lokal,
bölgesel
veya
uluslararası
hastaların
bildirilmesi,
gebelikte
COVID-19
etkisinin
takibi
açısından
önemlidir.

TJOD
İstanbul
Şubesi
American College of Surgeons
American Society of Anesthesiologists
Association of Perioperative Registered Nurses
American Hospital Association
COVID-19
pandemisine
yanıt
olarak,
Hastalık
Kontrol
ve
Önleme
Merkezleri
(CDC),
ABD
Genel
Cerrahı
ve
Amerikan
Cerrahlar
Koleji
ve
Amerikan
Anestezistler
Derneği
gibi
birçok
tıbbi
uzmanlık
derneği
elektif
cerrahi
prosedürlerin
geçici
olarak
iptal
edilmesini
önerdi.
Doktorlar
ve
sağlık
kuruluşları
bu
öneriye
uygun
bir
şekilde
yanıt
vermiş
ve
ülke
çapında
zorunlu
olmayan
operasyonları
iptal
etmişlerdir.
Bu
salgının
ilk
dalgası
geride
kaldığında,
cerrahi
için
hasta
talebinin
yoğun
olması
beklenmekte
ve
bu
talebi
karşılamak
için
sağlık
kuruluşları,
doktorlar
ve
hemşirelerin
hazır
olması
gerekmektedir.
Birçok
hastanın
gerekli
olan
ancak
acil
olmayan
cerrahileri
ertelenmişti.
Hekimin
ve
hastanenin
elektif
cerrahiye
devam
etmeye
hazır
olması
coğrafi
bölgeye
göre
değişecektir.
Aşağıda,
doktorlar,
hemşireler
ve
hastanelere,
ameliyathaneler
ve
tüm
girişimsel
işlem
alanların
bakımına
yeniden
başlamasında
rehberlik
edecek
ilkelerin
ve
düşüncelerin
bir
listesi
verilmektedir.
1. Elektif Cerrahinin Yeniden Açılma Zamanı
İlke:
İlgili
coğrafi
alanda
en
az
14
gün
boyunca
yeni
COVID-19
vakalarının
oranında
sürekli
bir
azalma
olmalı
ve
hastanede
elektif
olmayan
tüm
hastaları
bir
kriz
standardına
başvurmadan
tedavi
etmek
için
uygun
sayıda
yoğun
bakım
ünitesi
(YBÜ)
ile
YBÜ
olmayan
yataklar,
kişisel
koruyucu
ekipmanlar
(KKE),
ventilatörler
ve
eğitimli personel bulunmalıdır.
Dikkat edilecek noktalar;
a
.
Tekrar
başlamanın
zamanlaması:
Elektif
cerrahi
prosedürlerin
yeniden
başlamasından
en
az
14
gün
önce ilgili coğrafi bölgede yeni COVID-19 vakalarının oranında sürekli bir azalma olmalıdır.
b
.
Tesiste
uygun
sayıda
YBÜ
ve
YBÜ
olmayan
yatak,
KKE,
ventilatör,
ilaç,
anestezik
ve
tüm
tıbbi
cerrahi
malzeme var mı?
c
.
Tesiste
planlanan
cerrahi
prosedürler,
hasta
popülasyonu
ve
tesis
kaynaklarına
uygun
sayıda
eğitimli
ve
eğitimli
personel
var
mı?
Sağlık
çalışanlarının
yorgunluğunu
ve
stresin
etkisini
destekleyen
bilinen
kanıtlar
göz
önüne
alındığında,
tesisler
hasta
güvenliğinden
veya
personel
güvenliğinden
ve
esenliğinden ödün vermeden elektif işlemleri uygulayabilir mi?
2. Tesis İçinde COVID-19 Testi
İlke:
Tesisler
mümkün
olduğunca
personeli
ve
hasta
güvenliğini
korumak
için
mevcut
testleri
kullanmalı
bununla birlikte hasta ile personel testi için gereksinimlerle sıklığı ele alan bir politika uygulamalıdır.
Dikkat Edilecek Noktalar:
Tesis COVID-19 test politikaları için aşağıdakileri dikkate almalıdır:


TJOD
ist
Bülteni

COVID-19 SALGINI SONRASI ELEKTİF CERRAHİLERİ SÜRDÜRMEK İÇİN YOL
HARİTASI ORTAK AÇIKLAMA;
Joint Statement: Roadmap for Resuming Elective Surgery after COVID-19 Pandemic
Özetleyen: Dr. Cenk Yaşa
Kaynak: https://www.facs.org/-
/media/files/covid19/joint_statement_resuming_elective_surgery_after_covid19.ashx

TJOD
İstanbul
Şubesi


TJOD
ist
Bülteni
a
.
Test için geri dönüş süresi dahil testlerle ilgili kullanılabilirlik, doğruluk ve güncel kanıtların sonuçları.
b
.
Hasta testinin sıklığı ve zamanlaması (hepsi / seçici).
1
.
Hasta
test
politikası,
cerrahi
olacak
hastaların
COVID-19
durumu
ile
ilgili
olarak,
özellikle
artık
toplumun
bulaştığı
alanlarda,
yararlı
preoperatif
bilgi
sağlamak
için
doğruluk
ve
zamanlama
hususlarını
içermelidir.
2
.
Böyle
bir
test
mevcut
değilse,
elektif
cerrahinin
meydana
gelebileceği
güvenli
bir
ortam
oluşturmak
için
kanıta
dayalı
enfeksiyon
önleme
tekniklerini,
erişim
kontrolünü,
iş
akışını
ve
uzaklaştırma
süreçlerini
ele
alan
bir
politika
düşünülmelidir.
Hastaların
COVID-19
durumu
hakkında
belirsizlik
varsa,
doktorlar
ve hemşireler için klinik görevlerine uygun KKE sağlanmalıdır.
c
.
Sağlık çalışanı testi.
d
.
Bir
tesis
COVID-19
pozitif
çalışanına,
ameliyat
öncesi
tanımlanmış
veya
ameliyat
sonrası
tanımlanmış
COVID-19 pozitif hastaya, araştırma altındaki çalışan ve hastaya nasıl tepki vereceğini belirlemelidir.
3. Kişisel koruyucu ekipman
İlke:
Tesisler,
gerçekleştirilecek
prosedürlerin
sayısına
ve
türüne
uygun
yeterli
KKE
'a
ve
tıbbi
cerrahi
malzemeye sahip oluncaya kadar elektif cerrahi prosedürlere devam etmemelidir.
Dikkat Edilmesi Gerekenler:
KKE' lar için tesis politikaları aşağıdakileri dikkate almalıdır:
a
.
Potansiyel
ikinci
COVID-19
vaka
dalgası
için
gerekli
malzemeler
de
dahil
olmak
üzere,
mevcut
KKE'
ların
yeterliliği
b
.
Kriz dışı kanıta dayalı bakım standartlarına göre KKE'lar hakkında doğru eğitim ve personel eğitimi
c
.
KKE'
ların
korunmasına
yönelik
politikalar
(örneğin
entübasyon
ekipleri)
gibi
KKE
yönergelerine
göre
KKE'
ların uzun süreli kullanımı ve yeniden kullanımına ilişkin politikalar geliştirilmelidir.
4. Vaka Önceliklendirme ve Zamanlama
İlke:
Tesisler,
acil
hasta
ihtiyaçlarına
uygun
bir
önceliklendirme
stratejisi
geliştirmek
için
cerrahi,
anestezi
ve
hemşirelik liderlerinden oluşan bir önceliklendirme politikası komitesi oluşturmalıdır.
Dikkat
Edilecek
Noktalar:
Önceliklendirme
politikası
komitesi
strateji
kararları,
vaka
planlaması
ve
önceliklendirmeyi ele almalı ve aşağıdakileri dikkate almalıdır:
a
.
Daha önce iptal edilen ve ertelenen vakaların listesi.
b
.
Uzmanlıkların önceliklendirilmesi (kanser, organ nakli, kardiyak, travma).
c
.
Ameliyathane
tahsis
etme
stratejisi
(örn.
Blok
zaman,
vaka
türünün
önceliklendirilmesi)
[yani,
potansiyel
kanser, canlılarla ilişkili organ nakli, vb.]).
d
.
Ameliyathanelerin aşamalı olarak açılması için strateji.
1
.
Devam etmeden önce % 25'e karşı % 50 kapasite hedefini belirleyin
2
.
Öncelikli
olarak
Ayaktan/ayakta
tedavi
edilen
hastalar
önce
cerrahiye
alınmalı,
ardından
yatan
hasta
ameliyatlarına başlanmalıdır.
3
.
Tüm ameliyathaneler aynı anda - daha fazla personel ve malzeme gerektirecektir.
5. Cerrahi Bakımın Beş Aşamasında COVID-19 Sonrası Sorunlar
İlke:
Tesisler
COVID-19'a
özgü
bakım
konularına
ve
cerrahi
planlamanın
ertelenmesine
yönelik
politikalar
benimsemelidir.
Dikkat
Edilecek
Noktalar:
Tesisler
COVID-19'a
özgü
politikalarını
benimserken
ve
cerrahi
planlamanın
ertelenmesinde aşağıdakileri dikkate almalıdır:

TJOD
İstanbul
Şubesi


TJOD
ist
Bülteni
a. Aşama I: Ameliyat Öncesi
1. Ameliyat öncesi değerlendirme süreci kılavuzu.
• Hastanın ameliyat için hazırlık değerlendirme hizmetleri anesteziyoloji öncülüğünde eş güdümlenir.
2. Hasta sağlığı durumunun yeniden değerlendirilmesi için zamanlama kılavuzu.
• Hastanın COVID-19 ile ilişkili hastalığı varsa, özel dikkat ve yeniden değerlendirme gereklidir.
•
Ameliyat
öncesi
hasta
değerlendirmesinin
bileşenleri
için
teletıp,
hemşire
uygulayıcıları
ve
doktor
asistanlarının kullanımını düşünün.
•Bazı sağlıklı yüz yüze bileşenler, özellikle sağlıklı hastalar için, işlem gününde programlanabilir.
•
Laboratuvar
testleri
ve
radyolojik
görüntüleme
prosedürleri
hasta
endikasyonları
ve
prosedür
ihtiyaçları
ile belirlenmelidir. Endikasyonsuz test ve tekrar testten kaçınılmalıdır.
• Ameliyat öncesi hasta eğitimi derslerini (uzaktan talimatlar gibi) değerlendirin
3.
Cerrah,
özellikle
kırılgan
yaşlı
yetişkinler
veya
COVID-19
sonrası
hastalar
ile
ileri
düzey
yönlendirme
tartışması yapmalıdır.
4.
İşlemden
post-akut
bakımda
tesisde
kalmanın
gerekliliğini
ve
niteliklerini
(örn.
Rehabilitasyon,
nitelikli
hemşirelik tesisi) değerlendirin.
b. Aşama II: Acil Preoperatif
1. COVID-19 ile ilgili ertelemeden bu yana işlem öncesi aralık değerlendirmesi için kılavuz.
2. COVID-19 ile ilgili hemşirelik, anestezi, cerrahi kontrol listelerinin gözden geçirilmesi ihtiyacını değerlendirin.
c. Aşama III: İntraoperatif
1. Anestezi öncesi ve ameliyat öncesi zaman aşımı bileşenlerinin revizyon ihtiyacını değerlendirin.
2. Entübasyon ve ekstübasyon sırasında kimlerin bulunduğuna dair kılavuz.
3. KKE kullanım kılavuzu.
4. Öğrenciler dahil olmak üzere zorunlu olmayan personelin mevcudiyeti için rehber.
d. Aşama IV: Ameliyat Sonrası
1.
Potansiyel
farklı
personel
ışığında
güvenilirlik
için
standart
bakım
protokollerine
uyun.
Standart
protokoller,
kalış etkinliğinin uzunluğunu optimize eder ve komplikasyonları azaltır (örn. ERAS).
e. Aşama V: Taburculuk Sonrası Bakım Planlaması
1. Post akut bakım tesis kullanılabilirliği.
2. Post akut bakım tesis güvenliği (COVID-19, COVID-19 dışı konular).
3.
Ev
ortamı:
İdeal
olarak
hastalar
bir
huzurevine
(bu
tesislerde
daha
yüksek
COVID-19
oranları
bulunabilir)
değil, evlerine taburcu edilmelidir.
6. Verilerin Toplanması ve Yönetimi
İlke:
Tesisler,
COVID-19
ile
ilgili
verilere,
kaynaklara,
testlere
ve
diğer
klinik
bilgilere
dayanarak
politika
ve
prosedürleri sık sık yeniden değerlendirmeli ve tekrar elden geçirmelidir.
Dikkat
Edilmesi
Gerekenler:
Tesisler,
yerel
makamlar
ve
devlet
kurumlarından
elde
edilen
verilerle
güçlendirilmiş ilgili tesis verilerini toplamalı ve kullanmalıdır:

TJOD
İstanbul
Şubesi


TJOD
ist
Bülteni
a
.
COVID-19
sayıları
(test,
pozitifler,
yatarak
ve
yoğun
bakım
yataklarının
mevcudiyeti,
entübe,
ameliyathane
/
prosedür
vakaları,
yeni
vakalar,
ölümler,
sağlık
çalışanı
pozitifleri,
yer,
izleme,
izolasyon
ve
karantina
politikası).
b
.
Tesis yatağı, KKE, YBÜ, ventilatör kullanılabilirliği.
c
.
Bakım kalitesi metrikleri (mortalite, komplikasyonlar, geri kabul, hatalar)
7. İkinci Dalga Çevresinde COVID ile İlgili Güvenlik ve Risk Azaltma
İlke:
Tesisler,
tesisin
kısıtlı
olmayan
alanlardaki
personel,
hastalar
ve
hasta
ziyaretçileri
için
toplum
izolasyonu
uygulamaları
için
güncel
yerel
ve
ulusal
önerileri
karşılayan
bir
sosyal
mesafe
politikası
uygulamalı
ve
uygulamalıdır.
Dikkat Edilmesi Gerekenler:
a. Her tesisin sosyal mesafe politikası aşağıdakileri dikkate almalıdır:
1. O zamana ait güncel yerel ve ulusal öneriler.
2. İşlem yapan hastaya tesiste eşlik edebilecek kişi sayısı.
3. Periferik alanlardaki ziyaretçilerin daha fazla kısıtlanıp kısıtlanmayacağı.
8. COVID-19 ile İlgili Ek Konular
a
.
Sağlık çalışanlarının refahı: travma sonrası stres, kursiyerler ve varsa öğrenciler dahil çalışma saatleri.
b
.
Hasta mesajlaşma ve iletişim.
c
.
Vaka planlama süreci.
d
.
Tesis ve hastalar için ameliyathane / prosedür güvenliği.
e
.
Ameliyat öncesi test süreci.
1. COVID-19 pozitif hastalar için.
2. COVID-19 pozitif olmayan hastalar için.
3. Çevre temizliği.
g.
Herhangi
bir
invaziv
prosedürün
başlatılmasından
önce,
tüm
alanlar
kanıta
dayalı
bilgilere
göre
temizlenmelidir.
h.
Beş
bakım
aşamasındaki
tüm
alanlarda
(örneğin
klinik,
preoperatif
ve
ameliyathane
/
prosedürel
alanlar,
çalışma
odaları,
patoloji
dondurulmuş,
iyileşme
odası,
hasta
alanları,
YBÜ,
ventilatörler,
kapsamlar,
steril
işleme vb.) uygun temizlik ve bakım işlemlerinin yapılması.

TJOD
İstanbul
Şubesi
COVID-19
pandemisi,
jinekolojik
hastaların
cerrahisi
ve
postoperatif
bakımı,
hekimlerin
ve
ameliyathane
personelinin korunması gibi sayısız zorluğunu beraberinde getirmektedir.
Temel dayanak noktaları:
Moleküler
çalışmalar,
COVID-19’lu
hastaların,
üst
ve
alt
solunum
yolları,
dışkı
ve
kanı
da
içeren
çeşitli
vücut
spesimenlerinde
viral
RNA’nın,
dolaysıyla
da
enfeksiyon
oluşturan
virüsün
varlığını
göstermiştir
SARS-CoV-2
virüsü,
vakaların
%29’un
dışkısında
belirlenmiştir.
Ancak,
çalışmaların
gösterdiği
gibi,
viral
RNA
pozitif
vakaların
kan
örneklerinde
görülme
oranı
%1-15
civarında,
yani
çok
daha
düşüktür.
Çok
az
veri
olsa
da
virüs,
COVID-19
olduğu
kanıtlanmış
kadınların
genital
traktlarında
bulunamamıştır.
Bu
nedenle
mevcut
durumda,
jinekolojik
operasyonlar
için
açık
cerrahinin
evrensel
olarak
uyarlanmasını
gerektirecek
yeterli
kanıt
bulunmamaktadır.
Cerrahi Tedavinin Aciliyeti:
Acil
olmayan
(elektif),
her
tür
cerrahi
işlemin
askıya
alınması
gerekmektedir.
Vakaların
aciliyetinin
sınıflandırılmasında,
laparoskopik
cerrahi
perspektifinde,
aşağıda
yer
alan
detaylı
liste
yararlı
olacaktır
(American College of Surgeons, 24 mart 2020):
Acil cerrahiler (Hiçbir şekilde geciktirilmemelidir):
•
Ektopik gebelik
•
Adneksiyal torsiyon
•
Rüptüre tubal-ovarian apse
•
Konzervatif tedaviye cevap vermeyen tubo-ovarian apse
•
Akut ve ciddi vajinal kanama
•
Acil serklaj (pelvik muayene ve ultrason bulgularıyla desteklenmiş)
Fazlaca ertelenirse ciddi zarar görülecek vakalar:
•
Kanser şüphesi veya kanser:
o
Ovarian, Tubal veya Peritoneal kanser
o
Kanserden şüphelenilen ovarian kitleler
o
Endometrial kanser ve endometrial intraepitelial neoplazi,
o
Vulvar kanser
o
Vajinal kanser
o
Gestasyonel Trofoblastik Neoplazi
•
Servikal kanser
•
Serklaj (sadece öykü ile desteklenmiş)
Birkaç hafta ertelenebilecek cerrahiler:
• Kanserden şüphelenilen anormal uterin kanama (pre- veya postmenopozal) için yapılacak histeroskopi


TJOD
ist
Bülteni
COVID-19 PANDEMİSİ SIRASINDA NİBİNAL İNVAZİV JİNEKOLOJİK CERRAHİ
İLE İLGİLİ DİKKAT EDİLMESİ GEREKEN NOKTALAR

Özetleyen: Dr. Cenk Yaşa
Kaynak: http://www.mijid.org/upload/2020/04/mijid-covid19-13nisan.pdf

TJOD
İstanbul
Şubesi


TJOD
ist
Bülteni
Birkaç ay ertelenebilecek cerrahiler:
• Sterilizasyon prosedürleri (salpenjektomi, tubal ligasyon) • Miyom cerrahileri (sarkom şüphesi yoksa)
•
Miyomektomi
•
Histerektomi
o
Endometriozis ve pelvik ağrı cerrahileri
o
Olasılıkla benign adneksiyal kitle cerrahileri (örneğin dermoid kist)
o
Pelvik taban düzeltme cerrahileri
o
Üriner ve/veya fekal inkontinans cerrahileri
o
Kanserden şüphelenilmeyen anormal uterin kanama veya başka patolojiler için yapılacak histeroskopi
Ek
olarak,
aciliyet
derecesine
bağlı
olarak,
COVID-19
pozitif
hastalar,
enfeksiyonları
çözülene
kadar
cerrahi
prosedürleri
geciktirilmelidir.
Bununla
birlikte,
bazı
durumlarda
jinekolojik
cerrahi
gerekli
görülebilir
ve
geciktirilemez.
Bu
süre
zarfında
jinekolojik
cerrahi
yaparken
göz
önünde
bulundurulması
gereken
önemli
güvenlik bilgileri aşağıdaki gibidir:
Pre-operatif Değerlendirme:
• Öykü (hastanın temasları, seyahatleri, gribal semptom anketi).
Yaygın semptomlar: Ateş, Kuru öksürük, Yorgunluk, Nefes darlığı
İlişkili diğer semptomlar: Kas ağrıları, Boğaz ağrısı, İshal, Bulantı / kusma, Burun akıntısı
•
Mümkünse
tüm
hastalara
COVID-19
testi
yapın.
Sonucu
negatif
olanlarda
standart
prosedürleri
uygulayarak
laparoskopiyi gerçekleştirin.
•
Ameliyattan
önce
semptomatik
ve
risk
altındaki
hastalar
için
mutlaka
COVID-19
testi
yapılmalıdır.
Hastalığın
erken
safhasında
yanlış
negatif
sonuç
riskine
bağlı
olarak
test
sonuçlarının
yorumlanmasında
yerel
düzeyde
hastalık
prevalansı
dikkate
alınmalıdır.
Son
dönemde
düşük
doz
bilgisayarlı
tomografinin,
değerlendirmede
yetkin kişilerce raporlandığında, hastalıktan erken dönemde şüphelenmede faydalı olduğu bildirilmiştir.
•
Acil
operasyona
alınacak
ve
test
süresinin
beklenemeyeceği
hastalar,
semptomatik
olan
veya
risk
altındaki
hastalar,
COVID-19
durumu
bilinmeyen
hastalar,
aksi
kanıtlanana
kadar
‘pozitif’
olarak
değerlendirilmeli
aşağıda
detaylandırılan
teknik
önlemler
alınarak
ve
sağlık
çalışanları
için
uygun
kişisel
koruyucu
donanım
sağlanarak harekete geçilmelidir.
Hastane koşulları:
Hastanelerin:
•
COVID-19 pozitif hastaları
•
Klinik aciliyet gerektirebilecek vakaları,
•
Klinik olarak acil vakaları,
•
Travma hastalarını
ayrı
ayrı
triaj
ve
müdahaleye
alabilecek
açık
yönergeleri,
uygun
fiziki
şartları
ve
operasyon
odaları
olmalıdır.
Ameliyathane Personeli için Kişisel Koruyucu Donanım:
•
Maske:
COVID-19
virionları
50-200
nm’dir.
N-95
maskeleri%
95
verimlilikle
300
nm'den
daha
büyük
partikülleri
süzer.
Geleneksel
cerrahi
maskelerin
genel
kullanım
koşullarında
N95
maskesi
ile
benzer
bir
koruma sağlayabileceğini gösteren kanıtlar vardır.

TJOD
İstanbul
Şubesi
•
Ayakkabı üzeri uzun galoş.
•
Sızdırmaz cerrahi önlük.
•
Koruyucu kafa örtüsü.
•
Çift eldiven.
•
Koruyucu gözlük ve/veya yüz koruması içeren siper.
•
Operasyon odasına giriş ve çıkışları sınırlandırılması
•
Yeterli personel sayısı dışında ameliyathanede kimsenin bulundurulmaması
Cerrahi Yaklaşım:
Teorik
olarak,
operasyon
sırasında
elektrocerrahi
ve
ultrasonik
cihaz
kullanımı
ile
viral
partiküllerin
aerosolizasyonu
yoluyla
ameliyathane
ortamının
kontaminasyonu
mümkündür.
Ek
olarak,
operasyon
sırasında
trokar
kapakların
aniden
açılması,
el
aletlerinin
değişimi
sırasında
olan
kaçaklar
veya
abdominal/vajinal
insizyonlarla
spesimen
ekstraksiyonu,
sağlık
ekibini
bu
aerosol
haline
gelmiş
viral
partiküllere
maruz
bırakabilir.
Ancak,
COVID-19
pandemisinde
veya
önceki
küresel
grip
salgınlarında
elde
edilen
bilgilerde
ameliyathane personeline bulaşma riski ile ilgili kanıt yoktur. Buna göre:
•
Operasyonu
en
kısa
sürede
yapabilecek
ve
gerekli
güvenlik
önlemlerini
uygulayabilecek
deneyimli
cerrahlar seçilmelidir.
•
Negatif basınçlı operasyon odası varsa bu odayı tercih edin (çoğu operasyon odası pozitif basınçlıdır).
•
Trokar girişi sırasında, trokar valvlerinin kapalı olmasını sağlayın.
•
Elektrocerrahi
ve
ultrasonik
cihazları,
düşük
güç
ayarı
ve
uzun
aktivasyon
sürelerinden
kaçınarak,
duman
üretimini en aza indirecek şekilde kullanın.
•
Trokarlardan birine CO2 filtresi takın ve gaz/duman boşaltımını bu porttan uygulayın.
•
Mümkün
olduğunda,
Ultra
Düşük
Partikül
Hava
Filtrasyonu
(ULPA)
özelliğine
sahip
kapalı
bir
duman
tahliye / filtrasyon sistemini kullanın.
•
Spesimen
ekstraksiyonu
veya
el
aletlerinin
giriş-çıkışı
sırasında
hızlı
pneumoperiton
kaybını
önleyin.
Ekstraksiyon
öncesi
bir
aspiratör
ile
batın
içerisindeki
gazı
emin,
sonra
ekstraksiyon
(vajinal
kolpotomi,
minilaparotomi) uygulayın. Trokar valvlerinin sağlam olduğundan emin olun.
•
Mümkünse düşük karın içi basınç (10-12mmHg) kullanın.
•
Kan / sıvı damlacıklarının ortama yayılımını en aza indirin.
•
İkincil
trokarları
çıkarmadan
önce,
filtre
takılan
trokardan
gaz
boşaltımı
ve
vakum
ile
pneumoperitonu
boşaltın.
Gözlem
altında
çıkarılamayacağından
ikincil
trokarlara
künt
bir
kılavuz
takın
ve
trokarı
bunun
üzerinden
kaydırarak
çıkarın,
sonra
kılavuz
probu
çıkararak
trokar
yerinin
herniasyonunu
engelleyin.
Primer trokarı ise en son gözlem altında çıkarabilirsiniz.
•
Barsak cerrahisi/girişimi olasılığı taşıyan jinekolojik operasyonlar için laparotomiyi tercih edin.
•
COVID-19
olduğu
bilinen
veya
şüpheli
kabul
edilen
vakalarda,
pek
çok
acil
veya
geciktirilmemesi
gereken
benign
jinekolojik
operasyonların
mini-laparotomi
ile
yapılabilmesi
ve
aynı
gün
taburcu
edilebilmesi
mümkündür.
Özellikle
intubasyon
ve
ekstübasyon
esnasında
oluşacak
aerosol
parçacıkların
önlenmesi
için
mini-laparotomiye rejyonel anestezi uygulanması eklenebilir.
Histeroskopik Prosedürler:
Normal
serum
fizyolojik
kullanılarak
gerçekleştirilen
bipolar
histeroskopi
sırasında
COVID-19
bulaşma
riski
bilinmemektedir,
ancak
teorik
olarak
risk
düşüktür.
Standart
damlacık
bulaş
önlemlerine
uyulması,
tüm
personelin kişisel koruyucu donanım kullanması önerilir.
Postoperatif bakım ve hastanede kalış süresi:
Laparotomi
sonrası
iyileşme
için
uzun
süre
hastaneye
yatış,
hastaları
COVID-19
dahil
olmak
üzere
daha
yüksek
nozokomiyal
enfeksiyon
riskine
maruz
bırakabilir
ve
sağlık
sistemine
daha
fazla
yük
getirebilir.
Bu
cerrahilerin
laparoskopik
yolla
yapılması
hasta
mobiditesini,
hastane
yatış
süresini
ve
sağlık
sisteminin
yükünü
azaltmaktadır ve önerilir.


TJOD
ist
Bülteni

TJOD
İstanbul
Şubesi
Giriş
Avrupa
İnsan
Üremesi
ve
Embryoloji
Topluluğu
(The
European
Society
of
Human
Reproduction
and
Embryology-
ESHRE)
ve
Amerikan
Üreme
Tıbbi
Derneği
(American
Society
For
Reproductive
Medicine-
ASRM),
pandeminin
ilk
dalgasının
zirvesinin
geçilmesi
ile
birlikte,
yardımcı
üreme
tedavilerine
(YÜT)
yeniden
başlayacak
kliniklere
rehberlik
etmek
üzere
bildirgelerini
yayımladılar.
Bunların
kısa
özetini
ve
önemli
noktalarını aşağıda bulabilirsiniz.
ESHRE Önerileri
ESHRE,
YÜT
tedavilerine
başlamak
konusundaki
önerilerini
6
başlık
altında
topluyor.
Önemli
noktalardan
bazıları aşağıda özetlenmiştir:
1
.
Tedaviye başlama hakkında görüşme, anlaşma ve onam
a
.
İlgili
sağlık
uzmanları
güvenli
olduğunu
bildirene
kadar,
yüksek
riskli
hastaların
(diyabet,
hipertansiyon,
immunsüpresif tedavi vb.) YÜT tedavisine başlamaları önerilmemektedir.
b
.
Tüm
hastalara
tedavi
sırasında
ve
olası
gebelik
durumundaki
riskler
hakkında
detaylı
bilgilendirme
yapılmalı,
tedaviye
başlama
veya
erteleme
seçenekleri
sunulmalı,
tedaviye
başlamaları
halinde
belirtilecek kurallara titizlikle uyması gerektiği söylenmeli, hastanın kararı belgelenmelidir.
2
.
Personel ve hasta triyajı
a
.
Personel
i
.
Klinik
aktiviteden
en
az
2
hafta
önce,
kişinin
ve
evindekilerin
sağlık
durumu,
semptomları,
yaşam
tarzı hakkında triyaj anketi yapılmalı
i
i
.
Anket
sonrasında
riskli/şüpheli
bulunan
kişiler
SARS-Cov-2-
IgM/IgG
veya
eşdeğer
bir
test
yapılmalı.
i
i
i
.
Semptomlardan
bağımsız
olarak
IgM
veya
IgG’den
biri
pozitif
olan
kişi
ilgili
birime
yönlendirilmeli
ve
izolasyona girmeli.
i
v
.
Semptomatik personel, testler sonuçlanana ve sağlık durumu netleşene kadar kliniğe gelmemeli.
v
.
Personel
mümkünse
küçük
takımlara
ayrılmalı,
bu
takımlar
rotasyon
halinde
çalışmalı
ve
aralarında minimal temas olmalı.
b
.
Hastalar
i
.
Tedaviye
başlamayı
isteyen
her
hastaya,
iki
hafta
öncesinden
triyaj
anketi
yapılmalı
(telefon,
email
veya yazılı olarak)
i
i
.
Ovaryan stimülasyon sırasında personele uygulanan triyaj yöntemi, çiftlere de uygulanmalı.
i
i
i
.
Geçmişte
Covid-19
enfeksiyonu
geçirmiş
olan
hastalar,
güncel
sağlık
durumlarının
uygun
olduğunu
gösteren belge sunmalı. Bu hastaların testleri tedavi öncesi yenilenmeli.
i
v
.
Çift
asemptomatikse
ve
düşük
riskli
bulunmuşsa
(yaşam
tarzı,
temasta
olduğu
kişiler,
klinik
geçmiş)
ise tedavi başlanabilir
v
.
Tedavi
öncesi
non-spesifik
semptomları
olan
hastalara
ve
tedaviye
başlarken
triyaj
yenilenmeli,
şikayetleri
sürüyorsa
test
edilmeli.
Test
sonuçları
negatif
ise
tedaviye
başlayabilir
fakat
pozitif
ise
tedavi ertelenir. Tedavi sırasında non-spesifik semptom yaşayan hastalara da yaklaşım aynı olmalı.
v
i
.
Semptomatik veya testleri poziti olan çiftlerin tedavisi ertelenmeli.
3
.
Öneri ve tedavilere erişim
a
.
Hasta
eğitiminde
enfeksiyondan
korunma
yöntemleri
anlatılmalı,
kişisel
koruyucu
ekipmanların
(KKE)


TJOD
ist
Bülteni
ESHRE VE ASRM’NİN COVID-19 DÖNEMİNDE YARDIMCI ÜREME TEDAVİLERİNE
YENİDEN BAŞLAMA VE YÜRÜTME KONUSUNDAKİ ÖNERİLERİNİN KISA ÖZETİ
Özetleyen: Dr. Engin Türkgeldi

ESHRE Guidance On Recommencing ART Treatments Date of publication: 23/04/2020 Last update: 05/05/2020
Link Kaynak
American Society For Reproductive Medicine (Asrm) Patient Management And Clinical Recommendations During The
Coronavirus (Covid-19) Pandemic Update #4 (May 11, 2020 Through June 8, 2020)
Link Kaynak

TJOD
İstanbul
Şubesi
nasıl
kullanılması
gerektiği
öğretilmeli,
semptomlar
hakkında
bilgi
verilmeli,
yüksek
riskli
bir
durumda
tedavinin iptal edilebileceği bildirilmeli.
4
.
YÜT hizmetlerinin düzenlenmesi
a
.
Hastaların
şahsen
bulunması
gerekmeyen
her
durumda,
uzaktan
iletişim/tele-tıp
uygulamaları
tercih
edilmeli.
b
.
Klinik, yerel protokollere göre dezenfekte edilmeli ve düzenli olarak temizlenmeli.
c
.
Personel ve hastalara gerekli KKE temin edilmeli.
d
.
Aynı
anda
merkezde
bulunacak
hasta
sayısı
kısıtlanmalı;
randevular,
laboratuvar
ve
muayeneler
de
buna göre düzenlenmeli. Refakatçiler azaltılmalı veya kısıtlanmalı.
e
.
Bekleme odası ve çalışma ortamları sosyal mesafeyi gözetecek şekilde düzenlenmeli.
f
.
Oosit
toplama
ve/veya
embryo
transferini
takip
eden
3.
Hafta
hastalar
takip
edilmeli,
potansiyel
Covid-
19 pozitif hastalar tespit edilmeli ve temas takibi dahil gerekli süreçler başlatılmalı.
5
.
Tedavi siklusunun planlanması ve yürütülmesi
a
.
Hasta ve personel adına minimal maruziyet sağlanmalı.
b
.
Mümkün olan en az sayıda vizit ve test yapılmalı.
c
.
Semptom gösteren personel izole edilmeli.
d
.
KKE kullanımına özen gösterilmeli.
e
.
Şüpheli hastalara takip sırasında triyaj yapılmalı, gerekirse test istenmeli.
f
.
Ovulasyonun
tetiklenmesi
veya
embryo
çözme
öncesinde
pozitif
test
sonucu
alan
hastaların
işlemleri
ertelenmeli.
g
.
Ertelemenin
mümkün
olmadığı
durumlarda
(onkolojik
hastalar,
OHSS
riski
yüksek
hastalar
vb),
FFP2/3
maskeler, uygun önlük ve dezenfeksiyon kurallarına uyularak işlem yapılmalı.
h
.
Laboratuvar
personeli,
sperm
veya
foliküler
sıvılar
ile
temas
sırasında
riski
azaltmak
için
bunları
dilue
ederek viral yükü azaltmalı.
i
.
Tüm işlemlerde gereken en az sayıda personel bulunmalı.
j
.
Şüpheli hastalar veya oosit toplama sonrası semptom geliştiren hastalar için freeze-all uygulanmalı.
6
.
Personel ve hastaların uyması gereken kurallar
a
.
Hastalar
ve
personel
kısıtlanmış
sosyal
yaşam
ve
etkileşim
konusunda
bilgilendirilmeli.
Herkes
kişisel
önlemleri uygulamalı, riskli durum ve ortamlara girmeleri halinde kliniğe bilgi vermeli.
ASRM Önerileri
ASRM
de,
ESHRE’ninkilerle
örtüşen
önerilerde
bulunmakla
birlikte,
yukarıda
yazılanlara
ek
olarak
bazı
noktalara
değinmekte
ve
bazı
maddeler
konusunda
farklı
görüşler
bildirmiştir.
ASRM’nin
PCR
testlerini
önermesi ve serolojik testlere itibar etmemesi, en önemli fark olarak öne çıkmaktadır.
1
.
Akut enfeksiyonun tespiti için PCR testleri yapılmalı.
2
.
PCR
testleri
genellikle
24-48
saat
arasında
sonuç
vermekle
birlikte,
1
saatte
sonuç
veren
hızlı
testler
de
mevcuttur. Öte yandan hızlı testlerin daha az güvenilir olduğu unutulmamalı.
3
.
Yanlış
pozitif
nadir
olmakla
birlikte,
yetersiz
örnek
alınması
veya
kitlerin
hassasiyetine
göre
yanlış
negatif
sonuçlarının olası olduğu bilinmeli.
4
.
PCR
pozitifliği
genellikle
3-4
hafta
pozitif
kalmakla
birlikte,
6
haftaya
uzayan
vakalar
bildirilmiştir.
Bulaştırıcılığın tam olarak ne zaman bittiği net değildir.
5
.
Antijen
testleri
piyasaya
yeni
çıkan
bir
test
tipi
olup,
henüz
tanı
değerleri
ve
güvenilirlikleri
sınırlıdır;
sonuçların PCR ile teyidi önerilir.
6
.
Serolojik
testler
akut
enfeksiyon
tanısı
için
önerilmemektedir.
Bu
testlerin
sonucu
klinik
kararlar
verirken
kullanılmamalı ve bunlara göre KKE kullanımında esneme yapılmamalıdır.
7
.
Hastalara,
mevcut
verilerin
genellikle
3.
trimester
gebeler
hakkında
olduğu,
henüz
1.
ve
2.
trimester
enfeksiyonlarının
etkisi
hakkında
veri
olmadığı
bilgisi
verilmelidir.
Vertikal
geçiş
hakkında
net
bir
bilginin
olmadığı söylenmelidir.
8
.
ASRM,
hastaların
ve
tüm
klinik
personelinin,
klinikteki
tüm
aşamalarda
(kayıt,
ziyaret,
kan
alma,
ultrason,
muayene,
HSG,
SİS,
intrauterine
inseminasyon,
oosit
toplama,
embryo
transferi
vb)
mutlaka
maske
kullanmasını,
personelin
ayrıca
işlemlerde
eldiven
takmasını
ve
bunu
işlem
sonrası
hemen
tıbbi
atık
kutusuna
atmasını
önermektedir.
Açık
veya
kapalı
histeroskopi
veya
cerrahi
girişimler,
havayolu
açılması
gibi durumlarda ek olarak göz koruması ve önlük önermektedir.


TJOD
ist
Bülteni






























Yardımcı Üreme Tedavileri ve COVID-19
TSRM SARS-Cov-2 Salgını ile İlgili Güncel Durum Bildirisi; 28.04.2020
TSRM olarak Covid-19 pandemisi ile ilgili ülkemiz ve dünyadaki gelişmeleri günlük olarak takip ediyoruz. Tüm
sağlık
profesyonellerine
ve
hastalarımıza
öncellikli
önerimiz
ülkemizdeki
gelişmelere
is
ti
naden
güncellenen
Sağlık
Bakanlığı’nın
tavsiyelerini
yakından
takip
etmeleridir.
Devam
eden
pandemi
ortamında
ülkemizde
üremeye yardımcı tedaviler ile ilgili güncel önerilerimizi 3 başlık al
tı
nda sizlerle paylaşmak is
ti
yoruz.
1. IVF TEDAVİSİ PLANLANAN HASTALAR
Pandemi
kontrol
al
tı
na
alınana
kadar
bu
hastaların
tedavilerinin
ileriki
aylara
ertelenmesini
öneriyoruz.
Çünkü
pandemi
ortamında
temel
sorumluluğumuz
sağlık
sistemi
üzerine
ilave
yük
binmesini önlemek
ti
r. Bu amaçla acil olmayan gruptaki hastalarımıza tedavilerini erteleme seçeneğini
önermek uygun olur.
Bir tüp bebek siklusu 1) ovaryan stimülasyon, yumurta toplanması ve embriyo üretimi 2) embriyo
transferi olacak şekilde bölünebilir. Bu iki bölüm için olası riskleri ayrı ayrı değerlendirdik.
Ovaryan stimülasyon, yumurta toplanması, embriyo üretimi sürecindeki olası riskler;
Hastalar ulaşım sırasında, hastanelerde veya tedavi gördükleri sağlık kuruluşlarında bulaş açısından
risk altında olacaklardır.
İl dışından tedavi için başvuran hastaların şehirlerarası seyahat kısıtlamaları nedeniyle ulaşım
güçlükleri olabilir.
Yumurta
toplama
işlemi
ülkemiz
genelinde
çoğunlukla
genel
anestezi
al
tı
nda
yapılmaktadır.
Bu
nedenle,
asemptoma
ti
k
olan
bir
hastanın
tedavisi
esnasında
sağlık
personeline
bulaş
gerçekleşebilir.
Ayrıca
anestezi
sonrası
asemptoma
ti
k
hasta
semptoma
ti
k
hale
gelerek
Covid-19
enfeksiyonun
ciddi
komplikasyonlarını geliş
ti
rebilir.
Yumurta
toplama
işlemi
invaziv
bir
işlem
olup
az
da
olsa
kanama
ve
infeksiyon
riski
taşır.
Bu
komplikasyonlardan
birisinin
oluşması
halinde
hastanın
hospitalizasyonu
gerekerek
hastane
yatağı
işgaline
ve
kişisel
koruyucu
ekipman
tüke
ti
mine
neden
olabilir.
Ek
olarak,
hastanede
ya
tı
ş
nedeni
ile
hastaya
bulaş
riskinde
ar
tı
ş,
operasyon
gerekmesi
halinde
entübasyona
bağlı
riskler
ortaya
çıkabilir.
Hastanın
bu
sırada
SARS-CoV-2
ile
infekte
olması
halinde
bu
komplikasyonlar
nedeniyle
COVID-19
hastalığını daha ağır geçirmesine neden olabilir.
SARS-CoV-2’nin sperm, oosit ve embriyoları infekte edip etmediği net olarak bilinmemektedir.
Fertilizasyon oranları ve embriyo gelişme kapasitesini etkileyip etkilemediği de bilinmemektedir.
Embriyo transferi ve gebelik gerçekleşmesi durumunda olası riskler;
Anne açısından gebelikte gerçeklesen immünolojik değişlikler nedeniyle viral enfeksiyonların daha
problemli seyredebileceği bilgisi akılda tutulmalıdır.
Fetüs
açısından,
kısıtlı
bir
veride
SARS-Cov-2
enfeksiyonun
gebelik
üzerine
olumsuz
etkisi
olduğuna
dair
açık
bir
kanıt
yoktur.
Ancak
3.trimesterde
enfekte
olmuş
olan
az
sayıdaki
gebeden
gelen
bu
veriye
temkinli
yaklaşmak
gerekir
Amerika
hastalık
kontrol
merkezi
(h
tt
ps://www.cdc.gov/coronavirus/2019
-
ncov/prepare/pregnancy-breas
tf
eeding.html?)
and
Cochrane
kütüphanesi
h
tt
ps://cgf.cochrane.org/
news/covid-19-coronavirus-disease-fer
ti
lity-and-pregnancy)
.
Unutulmamalıdır
ki
elimizde
gebeliğin
ilk
3
ayında
enfeksiyonu
geçirmiş
ve
doğum
yapmış
hastalar
ile
ilgili
veri
yoktur.
iii)
Bugüne
kadar
5
neonatal SARS-Cov-2 vakası ve virüse karşı IgM ve IgG an
ti
koru geliş
ti
rmiş olarak doğan 3 yeni doğan
rapor
edilmiş
olup,
hastalığın
ver
ti
kal
geçişinin
olup
olmadığı
net
değildir
(
h
tt
ps://doi.org/10.1001/
jama.2020.4621
;
h
tt
ps://doi.org/10.1001/jama.2020.4861
).
COVID
19
tedavisi
için
birçok
ilaç
denenmektedir,
tedavi
protokolü
tam
olarak
kesinleşmiş
değildir.
COVID 19 geçiren bir gebede kullanılması gerekebilecek ilaçların ve bunların gebelik ve fetüs üzerine
zararları olması muhtemeldir.




















2. FERTİLİTE KORUYUCU İŞLEMLERE İHTİYACI OLAN ONKOLOJİ HASTALARI
Bu
hastaların,
ovaryan
s
ti
mülasyon
ve
yumurta
toplama
işlemleri
veya
cerrahi
olarak
over
dokusu
alınması
sürecinde
karşı
karşıya
kalabilecekleri
riskler
al
tt
a
yatan
hastalıkları
nedeniyle
daha
yüksek
olabilir.
Bu
konuda
bilgilendirme
yapıldıktan
sonra,
arzu
ederler
ise
tedavilerinin
yapılmasını
öneriyoruz
.
Ayrıca
özel
bir
grup
hasta
da
HLA
doku
uyumlu
kardeş
için
IVF/PGT
uygulamasına
başvuran
ailelerdir.
Hasta
çocuğun
durumuna
bağlı
olarak
dondurma
siklusu
ile
erteleme
kararı
alamayan
aileler
için
yine
bilgilendirme
yapılarak
ailenin
kararı
doğrultusunda
tedavilerinin
planlanmasını
öneriyoruz
.
Üremeye
yardımcı
tedavi
merkezleri söz konusu hastaların tedavisi sürecinde Sağlık Bakanlığınca önerilen ve aşağıda vurgulanan genel
korunma tedbirlerinin hem personel hem de hastalar tara
fı
ndan uygulanmasını sağlamalıdır.
3.
AZALMIŞ
OVER
REZERVİ
VE/VEYA
İLERLEYEN
YAŞ
NEDENİYLE
TEDAVİLERİNİN
BEKLEMEKTEN
OLUMSUZ
ETKİLENEBİLECEĞİNİ
DÜŞÜNEN
HASTALARIN
VE
HLA
DOKU
UYUMLU
KARDEŞ
İÇİN
IVF/PGT
UYGULAMASINA
BAŞVURAN
ZAMANA
DUYARLI
AİLELERİN
YÖNETİMİ
VE
YENİDEN
AÇILMAYLA
İLGİLİ
PLANLAMALAR.
Hassas
durumda
olan
bu
hastaların
yöne
ti
mi
kapsamında
şu
an
pandemi
ile
güncel
gelişmelerin
yakından
takibini ve kısa süreli olarak tedavilerin ertelenmesi öneriyoruz. Elek
ti
f işlemlerin yeniden başlamasının çok
uzak bir zamana kalmayacağı düşünüldüğünde kısa süreli beklemenin fayda risk oranının beklemek lehinde
olduğu
görüşündeyiz.
Ancak
tüp
bebek
merkezleri
yeniden
açılma
süreciyle
ilgili
planlamalar
yapmalı
ve
hasta kabulüne hazır halde beklemelidir.
Covid-19
salgınının
genel
olarak
tüm
dünyada
alınan
sert
tedbirler
sayesinde
kontrol
al
tı
na
alınması
olasıdır.
Bazı
Avrupa
ülkeleri
elek
ti
f
tı
bbi
girişimleri
ve
üremeye
yardımcı
tedavileri
başlatmış
veya
başlatmayı
planlamış
tı
r.
Ülkemizde
de
uzak
olmayan
bir
zamanda
üremeye
yardımcı
tedavi
hizmetlerinin
verilmesi
uygun
olabilir ve merkezlerin yeniden açılmayla ilgili planlamalar yapması yerinde olur.
Merkezlerin yeniden açılış planlaması ile ilgili önerilerimiz şunlardır;
-
Tüm
tüp
bebek
merkezi
personelinin
(doktor,
embriyolog,
hemşire
ve
yardımcı
personel
dahil)
göreve
başlamadan
önce
mümkünse
Covid-19
hastalığına
bağışıklık
kazanıp
kazanmadıklarının
test
edilmesi,
bağışıklık
kazanmayanlar
için
henüz
hastalığın
aşısı
da
olmadığı
göz
önüne
alınarak
aralıklı
semptom
sorgulanması
(triage),
bilinen
vakalarla
teması
olup
olmadığının
takibi,
ateş
ölçümü
yapılabilir
ve
mümkünse aralıklı SARS-Cov-2 tes
ti
yapılabilir (
h
tt
p://doi:10.1002/jmv.25722
).
- Açıldıktan sonra başvuran hastaları bu bağlamda dörde ayırabiliriz.
1. Diabet, hipertansiyon ve benzeri ko-morbiditesi olan hastalar.
Bu hastaların taşıdıkları yüksek risk nedeniyle bağışıklık durumlarından bağımsız olarak COVID-19
pandemisi bitene kadar tedaviye başlamamaları önerilir.
Komorbiditesi olmayan hastalar öykü, semptom ve bağışıklık durumlarına göre değerlendirilerek
(triage) aşağıdaki şekilde yönetilebilirer:
2. COVID-19 durumu bilinmeyen hastalar.
Bu
çi
ft
lerin
IgM
ve
IgG
ile
taranması
idealdir,
ancak
ilk
dönemde
bu
gruptaki
hastaların
hepsine
direkt
an
ti
kor
tes
ti
yapmak
mümkün
olmayabileceğinden
tedavi
öncesi
semptom/
risk
sorgulama
anke
ti
nin
uygulanarak
triaj
yapılması
ve
herhangi
bir
semptom/risk
tespit
edilen çi
ft
lerin teste/uygun merkeze değerlendirmeye yönlendirilmesi, semptom/risk tespit
edilmeyenlerin
ise
bilgilendirilmiş
onamları
alınarak
tedaviye
alınmasıdır
.
Risk
nedeniyle
ileri
değerlendirmeye
gönderilen
hastalar
ancak
infeksiyon
hastalıkları
uzmanlığınca
değerlendirildikten sonra izin verilmesi halinde tedaviye alınmalıdır.
Bu
hastaların
merkeze
her
gelişlerinde
risk/semptom
sorgulanması
uygun
olacak
tı
r.
Bu
grup
hastalar tedavi sırasında tanı alırsa tedavi ertelenmeli ve tedaviden sonra üç ha
ft
a daha takip
edilmelidir.












3.
Bağışıklık
geliş
ti
rmiş
olan
hastalar
.
Birkaç
ay
içerisinde
milyonlarca
insan
bu
hastalığa
karşı
bağışıklık
geliş
ti
recek
ti
r.
Covid-19
hastalığına
yakalananların
%80’ninde
semptom
çok
ha
fi
f
olduğundan
veya
hiç
olmadığından
büyük
çoğunluğunun
hiç
tanı
almamış
olacak
tı
r.
Bu
nedenle
eğer
hastaya
an
ti
kor
tes
ti
yap
tı
rılmış
ve
IgM
nega
ti
f
olduğu
halde
IgG
pozi
tifl
iği
ile
büyük
olasılıkla
bağışık
olduğu
doğrulanırsa
tüp
bebek
tedavisine
alınabilir
(biyolojik
pasaport).
Şu
an
elimizdeki
immünolojik
test
nitel
(kalita
ti
f)
olduğundan
ideal
olarak
önerilen
ak
ti
f
viral
par
ti
küllerin
varlığının
tespi
ti
için
PCR
ile
birlikte
yapılmasıdır.
Çünkü
sadece
IgG
pozi
ti
f
olan
bir
hasta
dahi
henüz
bulaş
tı
rıcı
olabilir.
Bu
nedenle
hastanın
hangi
seviyede
bağışıklık
geliş
ti
rdiğinin
ve
yeniden
hasta
olma
riskinin
olup
olmadığının
tam
olarak
tespi
ti
için
nicel
(kan
ti
ta
ti
f
IgG
tes
ti
)
an
ti
kor
tes
ti
nin
beklenmesi
uygun
olacak
tı
r
(
h
tt
p://doi:10.7326/M20-0504
).
Bu
hastalar
üremeye
yardımcı
tedavilere
alınabilirler.
Zamana
duyarlı
hastaların
merkez
açılış
ile
birlikte
“biyolojik pasaport” uygulamasından öncellikli olarak faydalandırılmaları önerilir.
Tedaviye
başvuran
çi
ft
ler
için
önerilen
her
önlemin
(triage,
an
ti
kor
taraması)
merkez
çalışanlarına
da
uygulanması
gereklidir.
Yani
merkez
çalışanları
açılış
ve
hasta
kabulü
öncesi
mümkünse
seroloji
ile
taranmalı,
bağışıklık
geliş
ti
rmemiş
olanlar
triage
ile
sürekli
sorgulanmalı
ve
risk/semptom
bulunması
halinde
işe
gelmeyerek
uygun
merkeze
değerlendirmeye
yönlendirilmeli,
ancak
enfeksiyon
hastalıkları
onayı
sonrası
işe geri dönmelidir.
Her durumda merkezde hastaların ve çalışanların kendileri ve birbirleri arasında bulaş riskini minimize etmek
için aşağıdaki kurallara uyulması gereklidir.
Randevu, poliklinik ve bekleme alanın kullanımı ve dezenfeksiyonu kapsamında öneriler
Çiftlerin kliniğe geliş sayısı makul minimumda tutulmalıdır.
Tedavinin planlanması ve danışmanlık kapsamında klinik ziyaret yerine videokonferans ve telefon
görüşmesi planlanmalıdır.
Hasta randevuları, işlemden önce en az süre bekletilecek şekilde düzenlenmelidir.
Bekleme alanında, hasta ve yakınları, her yönde en az 1 metre olacak şekilde yerleştirilmelidir.
Mümkünse hastalar randevuları gelene kadar araçlarında veya açık alanda bekleyebilmelidir.
Semptomları sorgulamak için ayrı giriş yeri ve/veya triaj alanı oluşturulmalıdır. Bu alanda çalışacak
personel uygun KKE (tıbbi maske, gözlük/yüz koruyucu, önlük) giymelidir.
Klinik girişinde ulaşılabilir yerlere alkol bazlı el antiseptikleri ve cerrahi maske konulmalıdır.
Bekleme
alanlarının
sık
ve
düzenli
temizlik
ve
dezenfeksiyon
işlemleri
yapılmalıdır.
Temizlik
ve
dezenfeksiyon
özellikle
elle
sık
temas
edilen
yerlere
(elektrik
düğmeleri,
kapı
kolları
vb.)
yoğunlaş
tı
rılmalıdır.
Temizlik
su
ve
deterjan
ile
yapıldıktan
sonra
dezenfeksiyon
aşağıdaki
şekilde
yapılır;
o
Yer ve yüzey dezenfeksiyonunda, 1/100 sulandırılmış çamaşır suyu (Sodyum hipoklorit
Cas No: 7681-52-9) ya da klor tablet (ürün önerisine göre) kullanılabilir.
o
Hasta
çıkar
tı
ları
ile
kirlenmiş
alanlar
1/10
sulandırılmış
çamaşır
suyu
(Sodyum
hipoklorit
Cas
No:
7681-52-9),
klor
tablet
(ürün
önerisine
göre)
veya
%70
lik
alkol
kullanılabilir. Dezenfektanın temizlenen yüzeyde en az 1 dakika kalması sağlanmalıdır.
SARS-CoV2 pozitif hasta varlığında, hasta ayrıldıktan hemen sonra temizlik ve dezenfeksiyon
yapılmalıdır.
İh
ti
yacı
olmayan
hastaların
refakatçi
olmaksızın
kabul
edilmesi
önerilir,
ancak
refakatçi
ile
geldiyse,
mümkünse hastanın ve en azından refakatçinin sırasını dışarıda açık havada beklemesi risk azal
tı
lması
için önerilir.
Poliklinik
sekretaryası
ile
en
az
1
metre
mesafenin
korunması
ve
hastanın
maske
kullanımı
zorunludur.
Sekretarya
ile
temas
öncesi
el
an
ti
sep
ti
ği
kullanılması
gereklidir.
Burada
çalışan
personel,
maske,
gözlük kullanmalıdır. Sekreter, mümkünse cam paravan arkasında hasta kabullerini yapmalıdır.






















Ameliyathane ve laboratuvar hizmetleri kapsamında alınması önerilen tedbirler
Genel tedbirler
Uygulamalar
ile
ilgili
randevular
ameliyathaneye,
numune
verme
odasına
ve
hasta
odasına
hasta
giriş-çıkışında
izolasyon
ve
oda
dezenfeksiyonuna
olanak
sağlayacak
süre
göz
önünde
bulundurularak
düzenlenmelidir.
Hastaların gözlem odasından OPU odasına transferi tam olarak giyilmiş ve kuralına uygun şekilde
kullanılan kişisel koruyucu ekipman (KKE) bulunan servis hemşireleri tarafından yapılmalıdır.
Ameliyathane
ve
laboratuvarlardaki
personel
sayısı
sınırlandırılmalı
ve
KKE
kullanımına
titi
zlik
gösterilmelidir.
Uygulama
alanlarına
giriş
çıkışlarda
giyme
çıkarma
eği
ti
mi
yapılmalı,
pra
ti
ği
geliş
ti
rilmelidir.
Ayrıca
personelin
ve
hastaların
bulunduğu
alanlarda
uygun
şekilde
işaretler
ve
uyarılar
konularak
uygun
KKE
kullanımı
ve
izolasyon
şartları
sağlanmalıdır.
Bakanlık
tara
fı
ndan
yayınlanan
a
fi
şlerin
bazılarına
aşağıdaki
linkten
ulaşılabilir
(
h
tt
ps://covid19bilgi.saglik.gov.tr/tr/a
fi
s
).
A
fi
şler
merkezin
diğer
alanlarında
da
asılarak
hasta
ve
personel
bilgilendirmelerinin
yapılması
önerilmektedir.
Telefon, çağrı cihazı, saat, takılar vb. işlem odası dışında bırakılmalıdır.
Personelin
yemekhanede
ve
dinlenme
alanlarında
masalar
ve
sandalyeler
arası
mesafe
en
az
1
metrede
olacak
şekilde
(tercihen
2
metre)
düzenleme
yapılmalıdır.
Temaslı
takibinin
kolay
yapılabilmesi
için;
yemek saatleri gruplara göre belirlenmeli ve mümkün ise aynı kişilerin aynı zamanda yemek yemeleri
sağlanmalıdır.
Temizlik yapan personel tıbbi maske, önlük, eldiven ve gözlük/yüz koruyucu kullanmalıdır. Sık
değiştirilen galoş kullanımı bölümler arası personel geçişlerinde tercih edilmelidir.
Laboratuvar
a
tı
kları
birik
ti
rilmemeli,
her
bir
hastaya
uygulanan
işlemin
ardından
laboratuvar
personeli
tara
fı
ndan temizlik personeline teslim edilmelidir. Bu hastaların a
tı
kları için standart imha prosedürleri
uygulanarak
tı
bbi a
tı
k olarak imha edilmelidir.
Eldivenin
doğru
bir
şekilde
kullanımı,
kullanım
öncesinde
ve
kullanım
sonrasında
el
hijyeni
sağlanması
çok
önemlidir.
Değiş
ti
rilmeyen
eldivenler
kontaminasyona
yol
açacağından
hasta
çevresine
dokunmamaya ve el hijyenine özen gösterilmelidir.
El hijyeninin sağlanması için eller en az 20 saniye su ve sabunla yıkanmalı veya alkol içeren el antiseptiği
ile en az 20 saniye ovulmalıdır.
OPU Odası/Ameliyathanede alınması önerilen tedbirler
Her
hasta
ameliyathaneden
çıkarıldıktan
sonra
odada
temizlik
ve
dezenfeksiyon
yapılmalıdır.
Temizlik
özellikle
temas
edilen
yüzeylere
yoğunlaşmalıdır.
Hasta
çıkar
tı
ları
ile
kirlenmiş
yüzeylerde
öncelikle
kâğıt havlu kullanarak temizlik, sonrasında dezenfeksiyon yapılıp kuruyana kadar beklenmelidir.
OPU
odası
ve
IVF
laboratuvar
temizliği
toksik
özelliği
olmayan
IVF
uygulamalarına
uygun
dezenfektanlarla
yapılmalıdır.
Mümkün
olmayan
durumlarda
hassas
yüzeyler
için
%70’lik
alkol
bir
dakika bekle
ti
lerek yüzey dezenfeksiyonu için kullanılabilir.
Operasyon örtü ve önlükleri su geçirmez olmalıdır.
OPU Odası ile embriyoloji laboratuvarı bağlantısı ancak hastanın işlem hazırlıklarının bittiği ve işleme
başlamak için hazır olunduğu bilgisi alındıktan sonra açılmalı ve işlem biter bitmez kapatılmalıdır.
OPU
odası/Ameliyathane
ile
embriyoloji
laboratuvarı
arasındaki
tüm
malzeme
ve
folikül
sıvısı
ih
ti
va
eden
tüplerin/embriyo
içeren
kateterin
nakli
sırasında
sosyal
izolasyon
kurallarına
azami
şekilde
uyulmalıdır.
Semen verme odasında alınması önerilen tedbirler
Sperm verme odasına hasta kabulü sırasında refakatçilerin sosyal izolasyon kurallarına azami uyması
sağlanmalıdır.
Semen verme odasının her hastadan sonra uygun dezenfeksiyonu sağlanmalıdır.




























IVF laboratuvarında alınması önerilen tedbirler
Ru
ti
n
iyi
laboratuvar
uygulamaları
pra
ti
ği
ile
birlikte
OPU/ET
odası
için
önerilen
kişisel
korunma
ve
hijyen
kuralları
takip
edilmesi
önerilmektedir
(IVF
laboratuvarlarına
yönelik,
gözden
geçirilmiş
iyi
uygulama kılavuzları, 2015).
Personel (mümkün olduğu ölçüde) vardiya veya küçük takımlar halinde çalıştırılmalıdır ve bu
vardiyalardaki personelin birbiri ile teması engellemelidir.
IVF laboratuvarına laboratuvar ekibi hariç personel giriş çıkışları engellenmelidir.
Embriyoloji laboratuvarı temizliği (yüzey, cihaz temizliği ve çöplerin takibi vb.) laboratuvar personeli
koordinasyonunda yapılmalı ve sadece laboratuvara ait temizlik gereçleri kullanılmalıdır.
Laminar
Air
Flow
cihazları
dışında
laboratuvarda
kullanılan
diğer
cihazların
(inkübatör,
mikromanipulatör
vb.)
dezenfeksiyonu
ile
ilgili
olarak
bir
enfeksiyon
uzmanı
danışmanlığında
detaylı
bir ajandanın çıkarılması önerilir.
Pandemi sürecinde kapanan merkezlerde tekrar faaliyete geçilmesi sırasında sürecin en az 8 günlük
bir sürenin laboratuvar hazırlıklarına ve kalibrasyonuna ayrılacak şekilde planlanması tavsiye edilir.
Malzemeler
laboratuvara
ve
laboratuvar
içindeki
malzeme
deposuna
dezenfektan
ile
silinerek
alınmalıdır.
Malzemeler
ve
özellikle
kültür
solüsyonları
pandemi
dönemindeki
yoğunluk
göz
önüne
alınarak uygun şekilde ve miktarda sipariş ve temin edilmelidir.
Ağız pipeti kullanımı bırakılarak el pipeti kullanımına geçilmesi tavsiye edilir.
Birden fazla kişinin kullandığı mikroskoplar her kullanımdan sonra dezenfektanla temizlenmelidir.
Foliküler sıvı ve semen sıvıları ile teması azaltmak için manipülasyon sürecine ve bu sıvıların güvenli
bir şekilde atılması konularına ekstra önem gösterilmelidir.
Foliküler sıvıdan yumurta izole edilirken viral yükü azaltmak amacıyla yıkama solüsyonu ile yıkanarak
toplanmalıdır.
Alınan semen örneğinde bulunabilecek viral yük miktarını azaltmak amacıyla örneğin 1:1 (v/v) olacak
şekilde kullanılan kültür sıvısı ile seyreltilmesi önerilir.
Uygulanan embriyo kültürü protokolü dikkate alınmaksızın, olası viral yükü azaltmak amacıyla kültür
sıvıları 48 saatte bir değiştirilmesi önerilir.
Kültür sıvısı değişimleri öncesi yıkama prosedürü her laboratuvarın kendi pratiğinde uyguladığının en
az iki katı sıklıkta olacak şekilde yapılması önerilir.
Olası kontaminasyon durumu dikkate alınarak embriyo kültüründe inkübatörlerin dönüşümlü
kullanılması önerilir.
Hasta bilgilendirmelerinde ve muayenelerinde kişisel görüntülü görüşme yollarının tercih edilmesi
önerilir.
Kriyoprezervasyon laboratuvarında alınması önerilen tedbirler
SARS CoV2 pozitif hastalarda yüksek güvenlikli taşıyıcı (High security straw) kullanımı ve/veya buhar
fazlı depolama tankları kullanılmalı, kesinlikle açık sistem kullanılmamalıdır.
Pandemi sonrası dondurulan gamet, embriyo ve gonad dokuları için ayrı özel bir nitrojen tankının
kullanılması önerilir.
Numune
tanklarına
sıvı
nitrojen
takviyesi
aralıklarını
uzatmak
için
(transfer
sıklığını
azaltmak
ve
nitrojen
temininde
olası
bir
sıkın
tı
yaşanması
ih
ti
maline
karşı)
yedek
azot
tankının
bulundurulması
önerilir.
REFERANSLAR
ESHRE Guidance on recommencing ART treatments. ESHRE COVID-19 Working Group. Yayın yeri:
ESHRE Websayfası Yayın tarihi: 23/04/2020
American
Society
for
Reproduc
ti
ve
Medicine
(ASRM)
Pa
ti
ent
Management
and
Clinical
Recommenda
ti
ons
During
The
Coronavirus
(CIVID-19)
Pandemic.
Update
#3
(April
24,
2020
through
May 11.2020). Yayın yeri: ASRM Web sayfası, Yayın tarihi: 24/04/2020
IVF Laboratory Management During COVID-19 Pandemic. College of Reproductive Biology (CRB) and
AmericanAssociationofBioanalysts (AAB). Yayın yeri: CRB Web sayfası, Yayın tarihi: Nisan 2020
Meseguer ve ark. Deep inside the pandemic, from inactivity to action: let´s be ready. Fertil Steril.
202
0
doi: 10.1016/j.fertnstert.2020.04.023



































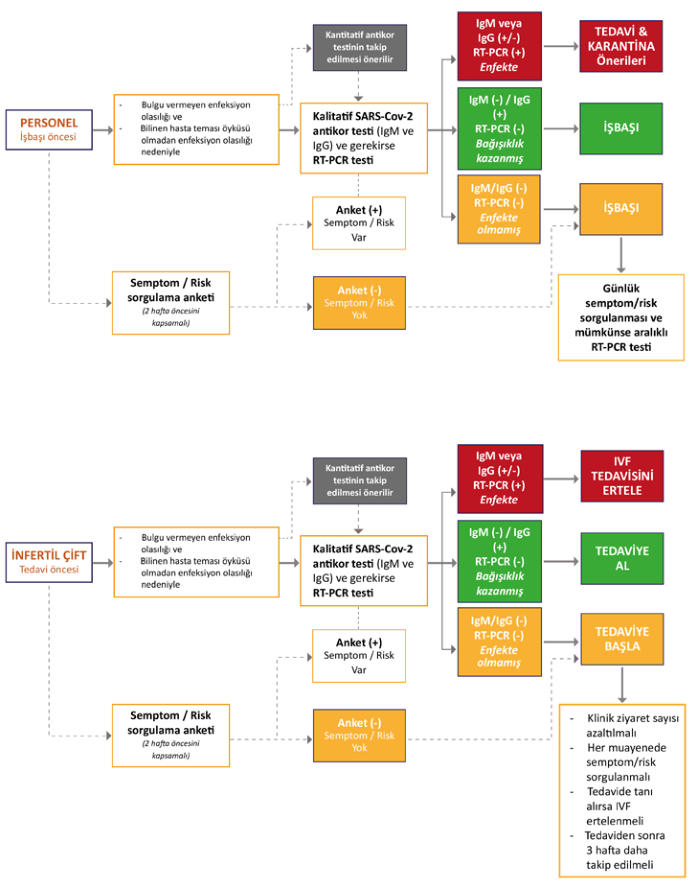
Yeniden Açılış Planlaması Algoritmaları






























































































































































































































































































































































































































































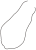






























































































































































































































































































































































KİŞİSEL KORUYUCU EKİPMANLARIN (KKE) UYGUN KULLANIMI
Kullanılması gereken KKE, mevcut bulaş riski, hasta ve hastalık durumuna göre önerilen
korunma önlemleri çerçevesinde (standart, temas, damlacık veya solunum yolu
izolasyon önlemleri) değişecektir. AŞAĞIDAKİ SIRA İLE GİYİLMELİDİR
1.
ÖNLÜK
Uzun kollu, bileklikli, dizlere kadar
olmalı, tüm gövde ön kısmını ve
sırtı örtmelidir.
Boyun ve bel bölgesinden
bağlanmalıdır.
2
.
TIBBİ MASKE VE
N95/FFP2 MASKE
Maske, burun, ağız ve çenenin alt
kısmını kapsayacak şekilde
açılmalı ve yanlardan hava
almayacak şekilde yerleştirilerek
sıkıca bağlanmalıdır. Burun
köprüsü üstündeki telli esnek bant
sıkıştırılmalıdır.
3.
GÖZLÜK YA DA
YÜZ KORUYUCU
Yüz ve gözler kapatacak şekilde
ayarlanmalıdır.
4
.
ELDİVEN
İzolasyon önlüğünün bilek kısmını
kapatacak şekilde giyilmelidir.





•
Ellerle yüze dokunmaktan kaçınılmalıdır.
Ellerle maskenin ip veya lastiği dışında hiçbir yerine temas
edilmemelidir.
Dokunulan yüzeyler sınırlandırılmalıdır.
Yırtılan veya aşırı kirlenen eldivenler değiştirilmelidir.
İşlem öncesi ve sonrasında el hijyeni sağlanmalıdır.




GÜVENLİ ÇALIŞMA KURALLARI


















































EL HİJYENİ SAĞLA
Alkol bazlı el antiseptiği ile
el ovalama veya el yıkama
EL HİJYENİ SAĞLA
Alkol bazlı el antiseptiği ile
el ovalama veya el yıkama
SOLUNUM
İZOLASYON
U
GÖZLÜK/YÜZ
KORUYUCU KULLAN
Aerosol olusturan işlem ve
sıçrama ihtimali olan durumlarda
HASTA ALANINA
GİRMEDEN
ÖNCE
HASTA ALANINDAN
AYRILIRKEN
ÖNLÜK GİY
MASKE KULLAN
N95 / FFP2
MASKEYİ
ÇIKAR Hasta
alanından çıktıktan
sonra
ELDİVEN GİY
ELDİVENİNİ ÇIKAR
Sonrasında el hijyeni sağla
GÖZLÜK/YÜZ
KORUYUCUYU
ÇIKAR
ÖNLÜĞÜ ÇIKAR
Solunum yoluyla bulaşabilecek hastalıklara karşı uygulanır.
(kızamık, su çiçeği, yaygın zona, akciğer veya larenks tüberkülozu)
Hasta mümkünse negatif basınçlı izolasyon odasında izlenmelidir.
HASTANIN NAKLİ
GEREKLİYSE TIBBİ
MASKE KULLANMASINI
SAĞLA
HASTANIN
ODA KAPISI
SÜREKLİ
KAPALI
TUTULMALI










































































































































































































































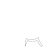



































































































































































































































Standart önlemlere ek olarak uygula








































EL HİJYENİ SAĞLA
Alkol bazlı el antiseptiği ile
el ovalama veya el yıkama
DAMLACIK
İZOLASYON
U
Öksürme, hapşırma ve konuşma ile
bulaşabilecek hastalıklara karşı uygulanır.
Hasta tek kişilik odaya yatırılır.
H
A
S
T
A
Y
A 1 METREDEN DAHA YAKIN ÇALIŞIRKEN
HASTA ALANINDAN AYRILIRKEN
EL HİJYENİ
SAĞLA Alkol bazlı
el antiseptiği ile
el ovalama veya
el yıkama
EL
HİJYENİ
Alkol bazlı
el antiseptiği ile
el ovalama veya
el yıkama






















TIBBİ
MASKE
KULLAN
MASKEYİ
ÇIKAR Hastadan
en az
bir metre uzaklaştıktan
sonra
GÖZLÜK/YÜZ
KORUYUCU
KULLAN
GÖZLÜK/YÜZ
KORUYUCUYU
ÇIKAR
HASTANIN NAKLİ GEREKLİYSE
TIBBİ MASKE KULLANMASINI SAĞLA























































































































































































































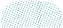

































































































Standart önlemlere ek olarak uygula











































TEMAS
İZOLASYON
U
Temas ile oluşabilecek hastalıklara karşı uygulanır.
Hasta tek kişilik odaya yatırılır.
ODAYA GİRİŞTE
ODADAN ÇIKARKEN
ÖNLÜK GİY
Hasta ve/veya çevresi ile
temas ihtimali
ELDİVEN GİY
ELDİVEN
İ ÇIKAR
ÖNLÜĞÜNÜ
ÇIKAR
EL HİJYENİ SAĞLA
Alkol bazlı el antiseptiği ile
el ovalama veya el yıkama
EL HİJYENİ SAĞLA
Alkol bazlı el antiseptiği ile
el ovalama veya el yıkama
Standart önlemlere ek olarak uygula











































































































































































































































































































































































































































































































































COVID-19
PANDE MİSİNDE
Hastane ortamında olası ve kesin COVID-19
hastasına ait atıklar enfeksiyöz atık olarak kabul
edilerek tıbbi atık kutusuna atılır.
Evde hasta takibi kapsamında izlenen olası ve kesin
COVID-19 hastalarının atıkları gerekli koruyucu
önlemler alınarak ayrı toplanıp, çift torba içinde
muhafaza edilerek evsel atık torbasına atılmalıdır.
Toplu yaşam alanlarında (yurt vb.) 14 gün gözlem
altında tutulan temaslılara (olası ve kesin COVID-19
vakalarının temaslıları, hastalığın yaygın görüldüğü
bir ülkeden ya da ilden gelenler) ait atıklar evsel atık
torbasına atılmalıdır.
Toplumda korunma amaçlı kullanılan tek kullanımlık
maskeler ve eldivenler evsel atık torbasına
atılmalıdır.
DSÖ, CDC ve ECDC gibi önemli sağlık kuruluşlarının
rehberlerinde COVID-19 hastasına ait atıkların
hastane ve diğer sağlık kuruluşları da dahil olmak
üzere herhangi bir bekleme süresinden sonra
atılmasına ait bir bilgi bulunmamaktadır.
ATIK YÖ N ETİMİ
COVID-19 hastasının atıkları ile hastalık bulaşmasını
gösteren bir kanıt yoktur.